Химические и термические ожоги ЛОР-органов: опасность, первая помощь и лечение
Ожоги органов слуха, дыхания, глотки случаются как на производстве или во время пожара, так и в быту по неосторожности. Коварность таких травм в том, что они могут не вызывать сильных опасений в первые часы. Но потом состояние человека резко ухудшается. Поэтому пострадавшему необходима консультация отоларинголога, врачебное наблюдение.
Виды ожогов ЛОР-органов
Как и любые другие, они делятся по степени тяжести – от первой с незначительными повреждениями до тяжелой четвертой, вплоть до некроза тканей. Характер травм зависит от температуры и концентрации вещества, а также времени контакта с ним.
В зависимости от травмированной области повреждения бывают внешние, внутренние и комбинированные. В первом случае страдают кожные покровы наружного уха, крыльев носа. При внутренних поражениях воздействию подвергаются носоглотка, трахея, горло и гортань, слуховой проход.
С учетом источника выделяют термические и химические травмы. В первом случае причиной становится контакт с открытым огнем, кипятком, горячим маслом, раскаленным металлом и тому подобное. Химические ожоги встречаются чаще. Возникают, если проглотить кислоту или щелочь, а также вдохнуть их пары. Возникают при контакте с агрессивной бытовой химией, уксусной эссенцией, нашатырным спиртом.
В чем опасность
Тревожные симптомы
Если произошел контакт с химическим веществом или паром, нужно срочно обратиться в клинику. Иначе состояние будет только ухудшаться. Высока вероятность внутренних поражений, если:
Первая помощь при ожогах ушей, носа, носоглотки
Если случились внешние повреждения первой степени, кожу обрабатывают специальным средством – мазь или пенка. При необходимости можно принять обезболивающее. Если нарушения целостности кожных покровов более серьезные, нужно промокнуть поверхность слабым раствором марганцовки и наложить сухую стерильную повязку. Далее – обратиться за медицинской помощью. Пострадавшему стоит больше пить. Вскрывать волдыри строго запрещено – занесет инфекцию.
Степень повреждений при внутренних ожогах определяет только врач. Химические травмы также требуют наблюдения специалиста. Если знаете, что послужило причиной, то в первые минуты:
Лечение ожогов ЛОР-органов
Даже когда кажется, что повреждения незначительные, лучше показаться отоларингологу. Если травма случилась из-за контакта со сложным химическим соединением, агрессивным чистящим средством, то возьмите упаковку с собой. Специалист изучит состав вещества.
При сильных ожогах показаны противошоковые препараты. Если дыхание затруднено, имеется сильный отек, применяют преднизолон или хлорид кальция.
Чтобы восстановить дыхание, проводится трахеостомия.
В медицинском центре «Гармония» прием ведут ЛОР-специалисты с почти 10-летним стажем. На приеме вам обработают пораженные ткани, слизистые, подберут обезболивающее. При необходимости организуют консультацию с хирургом или направят в стационар. Центр работает всю неделю без выходных.
Атрофический ринит
Воздействие неблагоприятных факторов экологии, частые инфекционные болезни, вредные привычки, хирургическое вмешательство и бытовые травмы — причины, приводящие к воспалению и разрушению слизистой оболочки носа. Вследствие этих процессов развивается сложное хроническое заболевание — атрофический ринит. Если не обеспечить надлежащего лечения, данная патология может привести к тяжелым осложнениям.
Каковы симптомы атрофического ринита? Какие способы продуктивного лечения болезни существуют? Ответы на эти и многие другие вопросы вы найдете в нашей статье.
Что такое атрофический ринит?
Атрофический ринит — длительное воспалительное заболевание слизистой оболочки носа, сопровождающееся ее истончением. Основные признаки болезни:
Со временем поражается большая часть структуры носа: нервные окончания, кровеносные сосуды, костная ткань. Болезни подвержены взрослые, преимущественно женщины, и дети, чаще подросткового возраста. Однако иногда атрофический ринит обнаруживается у ребенка еще в раннем детстве (от 1 года).
Альтернативное название хронического атрофического ринита — «сухой» насморк. Объясняется это скудными выделениями при выраженных нарушениях дыхания.
Заболевание разделяют на два типа:
Формируется самостоятельно, причины на сегодняшний день не идентифицированы.
Появляется как следствие сопутствующих патологий или оперативных вмешательств.
Своевременное выявление и последующее лечение атрофического ринита чрезвычайно важны, потому что болезнь быстро приобретает хроническую форму. Если слизистые не будут осуществлять защитные и терморегуляторные функции, нарушится функционирование большинства органов дыхания.
Причины развития заболевания
Перечислим распространенные причины, способствующие возникновению заболевания:
Длительное использование сосудосуживающих капель также может являться причиной атрофического ринита.
Необходимо отметить, что установление определенной причины, спровоцировавшей болезнь, повышает эффективность лечения.
Основные симптомы атрофического ринита
Прогрессирование болезни приводит к значительному ухудшению состояния человека и снижению качества жизни. Данная патология сопровождается следующими проявлениями:
На осмотре отоларинголог заметит характерные отклонения от нормального состояния слизистой носа, которая приобретет бледно-розовую окраску, структура ее станет сухой и матовой с корками желто-зеленого цвета.
Если запустить атрофический ринит, он может перерасти в озену — зловонный насморк. Крайней стадии атрофического процесса присущи:
В носовой полости происходят следующие патологические процессы:
Возникает деформация носа, по форме он начинает напоминать утиный. Это заболевание считается тяжелым, требующим незамедлительного лечения.
В данной таблице рассмотрим симптомы различных видов атрофического ринита.
Также характерны такие признаки, как:
С дальнейшим развитием патологии появляется асимметричность челюсти, деформация носовой перегородки.
Возможные осложнения заболевания
Продолжительное игнорирование патологии приводит к серьезным осложнениям:
Самым сложным последствием патологии является распространение атрофического процесса на другие органы.
К сожалению, зачастую к отоларингологу обращаются с уже запущенной формой атрофического сухого ринита. Врач назначает лечение, способное облегчить самочувствие больного и остановить развитие патологии, но вернуть полностью здоровое состояние носовой полости уже невозможно.
Если вы обнаружили хотя бы один симптом нарушения состояния слизистой оболочки, то необходимо обратиться к квалифицированному специалисту. Это позволит вовремя диагностировать болезнь и предпринять необходимые меры по ее лечению.
Методы диагностики
Обследование начинается с выслушивания жалоб больного и общего осмотра. По описанным симптомам и результатам риноскопии ЛОР может поставить предварительный диагноз. Во время осмотра врач проанализирует состояние слизистой оболочки, оценит область распространения патологических изменений.
Пациент сдает анализы (выделения из носа) на бактериологическое исследование. Как правило, в них обнаруживается монокультура — озенозная клебсиелла или ассоциация бактерий.
Чтобы подтвердить предполагаемый диагноз, больного могут направить на анализ крови, МРТ или рентгенографию лицевой части черепа. На основании радиологической диагностики определяется, не сопровождается ли патология сопутствующими заболеваниями. Также проверяется, нет ли истончения в костях или хрящах.
После тщательного обследования и оценки результатов анализов ЛОР поставит точный диагноз и назначит необходимое лечение.
Как лечить атрофический ринит
Процесс терапии довольно продолжительный и требует упорства со стороны больного. Лечение атрофического ринита у взрослых и детей назначается только квалифицированным врачом-отоларингологом и включает следующие процедуры:
Необходимо отметить, что больным атрофическим ринитом, проживающим в сухом климате рекомендован переезд в регионы с высокой степенью влажности. Зимой в помещениях желательно использовать портативные увлажнители воздуха, чтобы избежать рецидивов заболевания.
Вернуться к отличному состоянию слизистой при зловонном насморке (озене) невозможно. Все известные способы лечения дают временный эффект, и после прекращения терапии симптомы патологии возвращаются. Поэтому лучше не допускать осложнений атрофического ринита и начинать терапию своевременно.
Профилактические меры
Профилактика описанного заболевания сводится к следующим действиям:
Атрофический ринит — серьезное заболевание носовой полости, которое чревато тяжелыми последствиями: кровотечениями, перфорациями, различными искажениями носа и лица. Вылечиться от данной болезни самостоятельно невозможно. Квалифицированная терапия заболевания длительна и не всегда успешна. Поэтому при появлении первых симптомов не откладывайте лечение и пройдите обследование у отоларинголога, чтобы избежать осложнений.

где купить Сиалор?
Промывание носа: польза и вред
3 марта 2017
Последнее время все большую популярность приобретает промывание носа системами типа «Долфин», леечкой «Аква Марис» и промывание по системе йогов.
А так ли это полезно и безопасно?
Начнем с приятного – польза, действительно, имеется.
Во-первых, при промывании происходит увлажнение слизистой носа, что в Уральском регионе, например, крайне актуально в связи с низкой влажностью воздуха, особенно в отопительный сезон.
Во-вторых, при промывании происходит механическая очистка носа не только от частиц пыли, но и от патогенных микроорганизмов (вирусных частиц, бактерий и т. д.).
Несмотря на очевидную пользу, любители «промываний» нередко становятся пациентами оториноларингологов.
Дело в том, что при объемном промывании носа вода под давлением поступает не только в нос, но и в носоглотку. Не всегда жидкости удается быстро эвакуироваться через рот, или через другую ½ носа, особенно при заложенности носа, когда происходит отек слизистой. Жидкость, вынужденная идти по пути наименьшего сопротивления, отправляется через слуховую трубу прямиком в среднее ухо. Со всеми вытекающими, в прямом и переносном смысле, последствиями. При этом происходит занос микрофлоры в барабанную полость (обычно в среднем ухе среда относительно стерильная). Это, в свою очередь, может спровоцировать инфекционное воспаление среднего уха – отит.
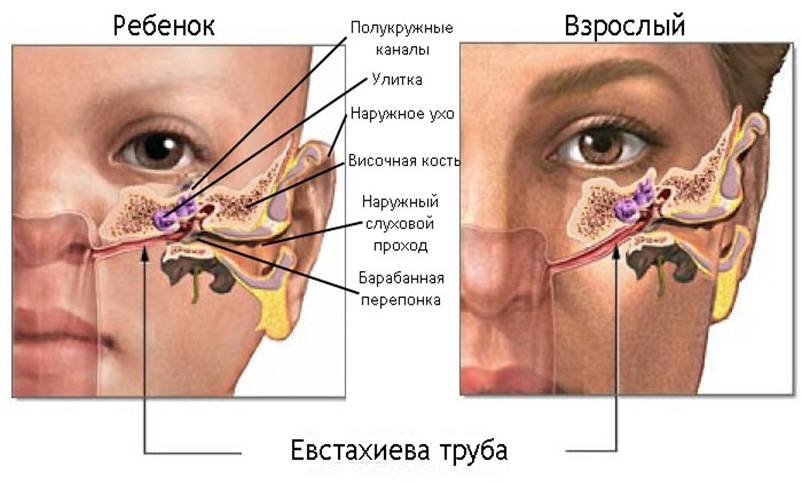
В детском возрасте эта проблема становится еще актуальнее. Анатомические особенности маленьких детей провоцируют быстрое распространение инфекционного процесса:
1. Короткие и зияющие слуховые трубы,
2. Горизонтальное расположение слуховых труб,
3. Аденоиды в носоглотке.
Исходя из вышеописанного, объемное промывание – крайне рискованная процедура, особенно у маленьких детей.
Чтобы сохранить плюсы промывания и максимально предотвратить минусы, солевые растворы в нос рекомендуется или брызгать (спреи), или закапывать.
Существует два основных типа солевых растворов: физиологические и гипертонические. Они отличаются по концентрации соли в растворе и, как следствие, принципу действия.
Физиологические (нормотонические, изотонические) растворы, 0,9% р-р – соответствуют нормальной солёности слизи (крови и т.п.) и применяются для профилактики инфекции и увлажнения слизистой носа.
К примеру, в аптеке можно найти: «Физиомер Мягкое промывание» и «Умеренное промывание», физиологический раствор, «Аквалор Soft» или «Аквалор Baby», «Аква Марис», «Маример изотонический», «Хьюмер 150»… Из них лично мне симпатичны Физиомер и Аквалор – у них достаточно большой объем впрыскиваемой жидкости. Но главный фаворит: физ. раствор (единственный минус которого в удобстве применения) – дешево и сердито. Его можно закапывать из пипетки или без напора из маленького шприца.
Дополнительным бонусом идет разрушение клеточной стенки бактерий по такому же механизму, как и снятие отёка, клетки словно «взрываются» изнутри. Минус – некоторое возможное высушивание слизистой, которое проходит после отмены препаратов.
Поэтому гипертонические растворы не рекомендуется применять дольше 30 дней. Применяются гипертонические растворы, например, при ОРЗ.
Вот некоторые примеры гипертонических растворов: «Аквалор Форте», «Хьюмер Гипертонический», «Аква Марис Стронг», Квикс, «Маример Гипертонический», «Физиомер Гипертонический»… или 1 чайная ложка соли (хоть морской, хоть пищевой) без горки на 1 стакан воды.
Внимание! У некоторых указанных препаратов инструкция не соответствует действительности. Растворы или брызгают (голова прямо), или закапывают.
Имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
Коррекция сухости слизистой оболочки полости носа
Большинству современных людей довольно часто приходится испытывать неприятные ощущения, характеризуемые как «сухость слизистой оболочки носа». Она выражается в заложенности носа, часто попеременной, зудом, жжением, образованием корок в&nb
Большинству современных людей довольно часто приходится испытывать неприятные ощущения, характеризуемые как «сухость слизистой оболочки носа». Она выражается в заложенности носа, часто попеременной, зудом, жжением, образованием корок в носовой полости, снижением обоняния. Кроме ощущения дискомфорта, сухость слизистой оболочки полости носа негативно сказывается на фильтрационной функции носа — частицы пыли, бактерии и вирусы, содержащиеся в воздухе, в процессе дыхания практически беспрепятственно попадают в легкие.
К возникновению сухости слизистой оболочки полости носа могут приводить различные факторы. Довольно часто «сухость в носу» является побочным действием некоторых лекарственных средств, в первую очередь антигистаминных препаратов и препаратов, содержащих атропин. Самым распространенным является неблагоприятное воздействие климата и экологии, пребывание в помещениях с центральным отоплением и кондиционированным воздухом. Негативное влияние на влажность слизистой оболочки носа оказывает вдыхание горячего воздуха, в частности при табакокурении, разряженный воздух (при авиаперелетах и отдыхе в горах), запыленность воздуха на ряде производств — цементном, химическом и т. д. Кроме того, такое состояние может быть и симптомом общего заболевания.
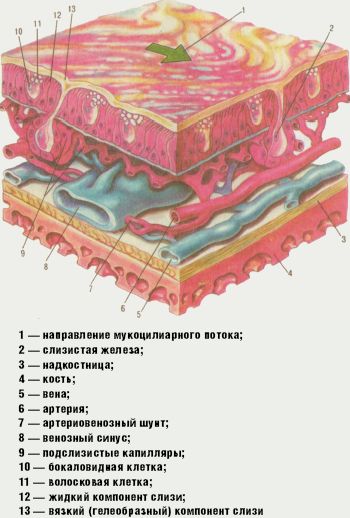
Слизистая оболочка полости носа покрыта особым мерцательным эпителием, состоящим из реснитчатых клеток, обеспечивающих транспорт слизистого секрета (рис. 1).
Реснитчатые клетки имеют по 250–300 ресничек длиной 7 и высотой 0,3 микрона. Каждая ресничка состоит из 9 пар микротрубочек, расположенных в виде кольца и окружающих две непарные центральные микротрубочки. Движение ресничек мерцательного эпителия слизистой оболочки носа осуществляется посредством скольжения микротрубочек (Satir P., 1974). Энергия для движения обеспечивается АТФ, расщепляющейся динеином. Динеин — это Са/Мg-зависимая АТФаза. Двигательный цикл начинается с присоединения АТФ к молекуле динеина. Расщепление фосфатного кольца в процессе гидролиза АТФ приводит к соединению молекулы динеина и тубулиновой молекулы соседнего наружного дублета и сопровождается конформационными изменениями молекулы динеина — сгибанием и смещением микротрубочки на определенном расстоянии. Это, в свою очередь, приводит к присоединению новой молекулы АТФ к динеину и разрыву её связей с тубулином, в результате чего динеиновая ручка принимает первоначальную форму. Весь цикл повторяется заново (Киселев А. С., Ткачук И. В., 2006).
Движение ресничек строго направлено — от преддверия полости носа в сторону носоглотки. Мукоцилиарный клиренс обеспечивается назальным секретом. Источником секрета, покрывающего эпителий полости носа, являются слизистые железы слизистой оболочки носа, бокаловидные клетки, транссудация из субэпителиальных капилляров, слезных желез, секрет специализированных Боумановых желез из ольфакторной зоны носа. Объем назальной секреции за 24 ч составляет от 100 мл до 1–2 л. Слизистый покров задних двух третей носа обновляется каждые 10–15 мин. Функция ресничек оптимальна при температуре 28–33 °C, достаточном количестве секрета с рН 5,5–6,5. Потеря влаги, понижение температуры до 7–10 °C, увеличение рН секрета более 6,5 вызывает прекращение колебания ресничек.
Устранению сухости слизистой оболочки носа способствует нанесение на нее изотонического раствора. При этом нормализуются реологические свойства слизи. Считается, что содержащиеся в изотоническом растворе микроэлементы, такие как Са, Fе, К, Мg, Сu, способствуют повышению двигательной активности ресничек, активизации репаративных процессов в клетках слизистой оболочки носа и нормализации функции ее желез. Перечисленные микроэлементы содержатся в препаратах, которые готовят из морской воды, стерилизуя ее и доводя содержание солей до изотонической концентрации (Отривин Море, Маример, Аква Марис, Салин и др.), и из воды минеральных источников, обладающей лечебными свойствами (сальц).
Одним из новых препаратов этой группы является Отривин Море, представляющий собой очищенный, обеззараженный изотонический раствор океанической воды из Бретани, добываемой в экологически чистом районе Атлантического океана, богатой натуральными микроэлементами. Он содержит 18 минералов и микроэлементов.
Нами проведено обследование и лечение 50 больных обоего пола в возрасте от 21 года до 43 лет с жалобами на «сухость в носу», вызванную длительным пребыванием в помещениях с сухим и/или разряженным воздухом. В лечении основной группы (25 больных) применялся Отривин Море в виде орошений слизистой оболочки носа 2 раза в день в течение 10 дней, во второй (контрольной) группе (25 больных) в течение 10 дней использовали масляный раствор токоферола ацетата и ретинола пальмитата в виде капель 2 раза в день. Распределение больных по полу и возрасту, а также по выраженности клинических проявлений в обеих группах было сравнимо. Каждые три дня проводилась оценка динамики основных симптомов: затруднение носового дыхания, сухость в полости носа (в том числе субъективные ощущения пациента), характер и количество отделяемого из носа, состояние мукоцилиарного транспорта (сахариновый тест).
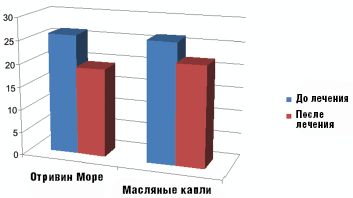
По окончании курса лечения положительный клинический эффект получен у 42 больных, из них 23 из основной и 19 из контрольной группы. У 8 (16%), в том числе 6 из контрольной группы (24%), положительной динамики зарегистрировано не было. В группе больных, получавших Отривин Море, регресс патологических признаков был значительно более быстрым по сравнению с контрольной группой, что подтверждалось результатами исследования мукоцилиарного транспорта. В среднем уменьшение времени мукоцилиарного транспорта на фоне применения препарата составило 6,9 мин. В контрольной группе этот показатель составил 4,3 мин (рис. 2).
Изменение показателей мукоцилиарного транспорта коррелировало с данными риноманометрии и изменениями клинической картины, учитывавшей субъективную симптоматику, оценивавшуюся с использованием опросника для пациентов. Препарат хорошо переносился всеми больными. Кроме того, все больные отметили удобство применения препарата, тогда как использование масляных капель большинством пациентов второй группы (24 человека) характеризовалось как «неудобное».
Таким образом, Отривин Море можно рекомендовать в качестве средства для ухода за полостью носа не только больным с ринитами, в том числе атрофическими, но и как средство ежедневного гигиенического ухода за полостью во время отопительного сезона, а также людям, длительно пребывающим в помещениях с сухим и/или разряженным воздухом.
Литература
О. В. Зайцева, кандидат медицинских наук ФГУ НКЦ оториноларингологии ФМБА России, Москва
Диагностика и лечение ингаляционной травмы
Общая информация
Краткое описание
ВСЕРОССИЙСКАЯ ОБЩЕСТВЕННАЯ ОРГАНИЗАЦИЯ «ОБЪЕДИНЕНИЕ КОМБУСТИОЛОГОВ МИР БЕЗ ОЖОГОВ»
Диагностика и лечение ингаляционной травмы (Москва, 2013)
ВВЕДЕНИЕ
По данным литературы, поражение дыхательных путей встречается у 20-30% взрослых пострадавших, поступивших в специализированные стационары, или у 40- 45% пострадавших с ожогами пламенем.
Наиболее опасным осложнением ингаляционной травмы является дыхательная недостаточность, которая развивается на фоне обструкции дыхательных путей и острого респираторного дистресс-синдрома (ОРДС). Клинические проявления дыхательной недостаточности могут не манифестировать в течение первых 24-72 ч после травмы, что делает особо актуальным вопрос ранней диагностики поражения дыхательных путей.
В более поздние сроки дыхательная недостаточность может развиваться на фоне пневмонии и сепсиса. По данным P. Voeltz (1995), E.Gail (1996), частота бронхопневмоний колеблется от 40 до 85%. Осложнения со стороны органов дыхания у обожженных с ингаляционной травмой являются причиной смерти более чем в 70% случаев.
При сочетании ожогов кожи с поражением дыхательных путей развивается синдром взаимного отягощения, что усугубляет течение ожогового шока и приводит к повышению летальности по различным данным от 20% (Lee-Chiong T.L., 1999) до двухкратного увеличения (Петрачков С.А., 2004) по сравнению с пострадавшими, получившими изолированную термическую травму кожных покровов.
ОПРЕДЕЛЕНИЕ
Под ингаляционной травмой (ИТ) следует понимать повреждение слизистой оболочки дыхательных путей и легочной ткани, возникающее при вдыхании горячего воздуха, пара или продуктов горения.
Термин «ингаляционная травма» представляется наиболее корректным и точным, т.к. в полной мере учитывает как механизм повреждения во время вдоха (inhalare (лат.) – вдыхать), так и возможность воздействия одного или нескольких поражающих факторов в различных сочетаниях.
При описании повреждений при ИТ следует выделять:
— ожоги верхних дыхательных путей;
— поражение дыхательных путей продуктами горения.
Достаточно широко употребляемые в медицинской литературе термины «термоингаляционные поражения» и «термоингаляционная травма» следует трактовать как частный случай ингаляционной травмы, при котором термический агент является ведущим повреждающим фактором.
Использование термина комбинированное поражение применительно к ожогам кожи и поражениям дыхательных путей не вполне корректно, т.к. в военной медицине комбинированными принято называть поражения, вызванные одновременным или последовательным воздействием на организм человека двух или более поражающих факторов разной этиологии, а именно:
— факторов ядерного взрыва: ударной волны, светового излучения, проникающей радиации (комбинированная радиационная травма);
— отравляющих веществ, механического или термического факторов (комбинированные химические поражения);
— действия термического и механического факторов (комбинированные термомеханические или механо-термические поражения) (Военно-полевая хирургия, 2009; Указания по военно-полевой хирургии, 2002).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификацияингаляционнойтравмы
а) поражение верхних дыхательных путей:
— без поражения гортани (полость носа, глотка);
— с поражением гортани (полость носа, глотка, гортань до голосовых складок включительно);
б) поражение верхних и нижних дыхательных путей (трахея и бронхи главные, долевые, сегментарные и субсегментарные).
По степени тяжести поражения трахеобронхиального дерева (на основании эндоскопических критериев):
I – бронхи проходимы до субсегментарных, небольшое количество слизистого секрета, единичные скопления легко отмываемой копоти в трахее и бронхах, умеренная гиперемия слизистой оболочки;
II – бронхи проходимы до сегментарных, большое количество серозно-cлизистого бронхиального секрета с примесью копоти, большое количество копоти в просвете бронхов, единичные скопления фиксированной на слизистой оболочке копоти, гиперемия и отек слизистой, единичные петехиальные кровоизлияния и эрозии в трахее и главных бронхах;
III – бронхи проходимы до долевых или сегментарных, скудный густой бронхиальный секрет с большим количеством копоти либо отсутствие бронхиального секрета; слепки десквамированного эпителия, обтурирующие просвет бронхов; выраженные гиперемия и отек слизистой, тотальное наслоение фиксированной на слизистой оболочке копоти до сегментарных бронхов. При попытке отмыть копоть, обнажается легко ранимая, кровоточивая с множественными эрозиями или бледно-серая «сухая» слизистая с отсутствием сосудистого рисунка, кашлевой рефлекс отсутствует.
Этиология и патогенез
ПАТОГЕНЕЗ
Поражения верхних дыхательных путей (ВДП), как правило, развиваются в результате вдыхания горячего воздуха или пара. У маленьких детей описаны поражения ВДП при ожогах головы, верхней половины туловища в результате опрокидывания горячих жидкостей (Шень Н.П. с соавт., 2011).
Истинные ожоги ниже голосовой щели практически не возникают благодаря тому, что верхние дыхательные пути играют роль мощного барьера, препятствующего проникновению в течение длительного времени высокотемпературных агентов в трахеобронхиальное дерево (ТБД) и легкие, и эффективно понижающего температуру вдыхаемой смеси. Этот факт был неоднократно продемонстрирован в экспериментальных работах (Хребтович В.Н., 1963; Moritz A.R. at al., 1945). Однако при длительной экспозиции языков пламени, ингаляции водяных паров, взрывах газа, температура вдыхаемого воздуха достигает 2000 градусов. В данном случае термическое поражение дыхательных путей может распространиться и на трахеобронхиальное дерево (Head G.M., 1980; Voeltz P., 1995).
Наиболее тяжелые поражения дыхательных путей развиваются под действием токсичных химических соединений, ингалируемых вместе с дымом. Твердодисперсная фаза дыма выполняет транспортную функцию по отношению к газообразным веществам, которые, проникая глубоко в дыхательные пути и образуя кислоты и щелочи при взаимодействии с эндогенной водой, вызывают химические ожоги слизистой оболочки дыхательных путей с развитием асептических воспалительных реакций.
В легочной паренхиме нарушения развиваются как реакция клеток на воздействие продуктов горения, которые достигают поверхности альвеол. Увеличенный приток лимфы, скопление внесосудистой жидкости в результате нарушений сосудистой проницаемости под действием высвобождающихся цитокинов, а также альвеолярный коллапс вследствие угнетения синтеза сурфактанта пневмоцитами, приводит к нарушению вентиляционно-перфузионного соотношения, развитию такого грозного осложнения как синдром острого поражения легких (Pallua N., Warbanow K., 1997). Схема патогенеза ОРДС при поражении дыхательных путей продуктами горения приведена на рис. 1 (приложение).
Снижение барьерной функции легких из-за нарушения цилиарного клиренса клеток бронхиального эпителия, угнетение кашлевого рефлекса и активности иммунокомпетентных клеток приводит к присоединению вторичной инфекции и развитию гнойных осложнений со стороны органов дыхания и генерализации инфекции.
В целом в ответ на многофакторное воздействие дыма развиваются местные деструктивные изменения в виде повреждения реснитчатого эпителия бронхов с нарушением дренажной функции и системные воспалительные реакции, индуцированные высвободившимися медиаторами воспаления (Устинова Г.С. и соавт., 1993; Pallua N., 1997; Almedia M.A., 1998).
Диагностика
ДИАГНОСТИКА ИНГАЛЯЦИОННОЙ ТРАВМЫ
Исход ингаляционной травмы зависит от своевременной диагностики поражения дыхательных путей, оценки его тяжести и выбора адекватной лечебной тактики.
Заподозрить ингаляционную травму можно уже после прицельно собранного анамнеза, когда выясняют обстоятельства травмы, длительность пребывания в задымленном помещении, механизм возгорания (взрыв, вспышка), состав горевшего материала, уровень сознания на момент получения травмы (алкогольное опьянение, сон, потеря сознания).
Косвенными диагностическими критериями ингаляционной травмы могут служить:
— локализация ожогов на лице, шее, передней поверхности грудной клетки,
— опаленные волоски в носовых ходах, следы копоти в носоглотке и ротоглотке,
— изменение голоса (дисфония, афония),
— кашель с мокротой, содержащей копоть,
— затруднение дыхания и проявления дыхательной недостаточности,
— нарушение уровня сознания.
Аускультация. Изменения дыхания при поступлении регистрируется всего у 10% пострадавших с ингаляционной травмой. Аускультативная картина имеет полиморфный характер (ослабление дыхания над легочными полями, рассеянные сухие хрипы, влажные хрипы). Отсутствие каких-либо изменений при аускультации в первые сутки не свидетельствует об отсутствии поражения дыхательных путей (M.-J. Masanes et al.,1994).
Лабораторное обследование. Наиболее информативными являются изменения газового состава артериальной и венозной крови. Однако, выявляемые изменения характеризуют как поражение дыхательных путей, так и тяжесть ожоговой травмы (Robinson T. J.et al. 1972.; Manelli J. C. et al. 1977). Снижение РО2 в артериальной крови, индекса оксигенации, при нормальном или умеренно сниженном напряжении СО2, с компенсированными изменениями кислотно-основного состава крови, в первые часы после травмы регистрируется только в 50% случаев тяжелых поражениях дыхательных путей (Masanes М.-J et al., 1994).
Инструментальные исследования. Изменения на рентгенограмме легких в первые часы после травмы неспецифичны. (Боенко С.К., 1995, Курбанов Ш.И., 1997, Voеltz Р., 1995). При тяжелой степени ингаляционной травмы может выявляться усиление легочного сосудистого рисунка, симптом «тутовых ягод» (Masanes M.-J. et al. 1994, Берестнева Э.А., 2011)
Радиоизотопная сцинтиграфия легких с ксеноном-133 дает возможность выявить поражение респираторного тракта на альвеолярном уровне. Результаты оцениваются по неоднородности поглощения радиоизотопа легочной тканью, что свидетельствует о нарушении вентиляционно-перфузионного соотношения (Rue L.W. III, 1993; Dmitrienco O.D., 1997; Lee-Chiong T.L. Jr., 1999). Это высоко информативная методика оценки степени поражения легочной паренхимы, к сожалению, не нашла широкого применения в ожоговых центрах России.
Наиболее информативным методом диагностики ингаляционной травмы у обожженных является фибробронхоскопия (Герасимова Л.И с соавт., 1989; Синев Ю.В. с соавт., 1989; Курбанов Ш.И. с соавт., 1995; Voeltz Р. 1995; Pallua N. et al., 1997).
Диагностическая фибробронхоскопия.
Диагностическая фибробронхоскопия (ФБС) является обязательным методом диагностики ингаляционной травмы у пострадавших с ожогами и отравлением угарным газом.
При подозрении на ингаляционную травму диагностическая бронхоскопия должна выполняться в первые часы после поступления в стационар. Показаниями для выполнения бронхоскопии являются:
• анамнестические данные (нахождение в очаге пожара или в задымленном помещении, ожоги паром, возгорание одежды);
• жалобы на затруднение дыхания, першение, кашель, или ощущения «комка» в горле, изменение или отсутствие голоса;
• данные осмотра (нарушение сознания, не связанное с заболеванием и травмой ЦНС, локализация ожогов на лице, шее, передней поверхности грудной клетки, опаление ресниц, бровей, волосков в носовых ходах, копоть в носовых ходах и ротоглотке, копоть в мокроте, слюнотечение, гиперемия конъюнктивы);
• аускультативная картина бронхообструкции;
• по лабораторным данным респираторный ацидоз, гипоксемия.
Абсолютными противопоказаниями к проведению экстренной бронхоскопии у больных с подозрением на ингаляционную травму являются отказ пациента от исследования и терминальное состояние. Относительными противопоказаниями к ФБС являются острая коронарная недостаточность, инфаркт миокарда в острой стадии, инсульт в острой стадии и сердечно – сосудистая недостаточность III степени, угрожающие жизни аритмии, тяжелая коагулопатия, крайне тяжелое состояние больного с высоким риском осложнений. К противопоказаниям к выполнению экстренной ФБС под местной анестезией относятся алкогольное опьянение, отсутствие или нарушение сознания, дыхательная недостаточность, непереносимость местных анестетиков, астматический статус, аспирационный синдром.
Задачами фибробронхоскопии у обожженных являются:
— диагностика распространения и степени поражения дыхательных путей,
— восстановление проходимости трахеобронхиального дерева,
— санация трахеи и бронхов с целью нейтрализации и удаления продуктов горения,
— профилактика осложнений.
Методика выполнения ФБС
Диагностическая фибробронхоскопия выполняется в помещении, оснащенном дыхательной аппаратурой и централизованной подачей медицинских газов (кислорода). ФБС проводится под местной анестезией при спонтанном дыхании либо с ИВЛ в зависимости от выраженности явлений дыхательной недостаточности.
Для местной анестезии дыхательных путей используется 2% раствор лидокаина в количестве 10 мл (не более 200 мг на процедуру). Премедикация включает в себя атропин (0,5 мг) внутривенно, сибазон 5-10 мг внутривенно (по показаниям).
Эндоскоп вводят трансназально (при широких носовых ходах) или трансорально (с загубником), если провести его через носовой ход не представляется возможным.
При бронхоскопии под местной анестезией предварительно проводится ингаляция увлажненного кислорода в течение 10-15 мин. Бронхоскопия выполняется при постоянном мониторинге насыщения крови кислородом (пульсоксиметрия). При выявлении у пострадавшего ожога верхних дыхательных путей с поражением гортани, поражения дыхательных путей продуктами горения III степени либо появления признаков дыхательной недостаточности (частота дыхания более 30, снижение сатурации менее 90%) процедура должна быть прекращена. Вопрос о дальнейшем выполнении процедуры на фоне ИВЛ решается совместно с реаниматологом.
Отличительной особенностью экстренной фибробронхоскопии у пострадавших с ингаляционной травмой является обязательная оценка состояния носовых ходов, носоглотки, ротоглотки и гортани.
При визуальной оценке состояния верхних и нижних дыхательных путей учитывается:
— состояние слизистой оболочки дыхательных путей (гиперемия и отек, кровоизлияния и эрозии оболочки трахеобронхиального дерева, их выраженность и распространенность);
— присутствие продуктов горения (копоти) на стенках и в просвете трахеобронхиального дерева и степень их фиксации на слизистой;
— вид и степень нарушения проходимости дыхательных путей (за счет отека слизистой оболочки, бронхоспазма, обтурации фибрином, продуктами горения, секретом);
— выраженность кашлевого рефлекса.
Лечение
ОСНОВНЫЕ НАПРАВЛЕНИЯ ИНТЕНСИВНОЙ ТЕРАПИИ
Поражение дыхательных путей в сочетании с ожогами кожи существенно влияет на течение ожоговой болезни, усугубляя тяжесть ожогового шока и приводя к развитию жизнеопасных состояний. Ранняя диагностика ингаляционной травмы с оценкой тяжести поражения дыхательных путей позволяет оптимизировать лечебную тактику в зависимости от результатов прогностической оценки течения и исхода патологических процессов, вызванных травмой. Лечебная тактика у этих пострадавших имеет определенные особенности. Прежде всего, они касаются таких вопросов, как показания к интубации трахеи и проведению искусственной вентиляции легких, определение объема и состав инфузионной терапии, профилактика возможных осложнений.
Респираторная терапия у пострадавших с ингаляционной травмой
Наиболее опасным осложнением ингаляционной травмы является дыхательная недостаточность, которая развивается на фоне обструкции верхних дыхательных путей и ОРДС. Клинические проявления дыхательной недостаточности могут не манифестировать в течение первых 24-72 ч после травмы, что делает особо актуальным вопрос ранней диагностики и определения показаний для интубации трахеи и респираторной поддержки.
Показания к интубации трахеи и ИВЛ
Абсолютными показаниями для интубации трахеи и проведения различных видов респираторной поддержки (вспомогательной, управляемой ИВЛ) тяжелообожженным с ингаляционной травмой являются:
• признаки дыхательной недостаточности,
• отсутствие сознания.
Высокий риск развития жизнеугрожающих состояний, связанных с нарушениями газообмена, диктует необходимость выделения показаний для превентивной интубации трахеи и ИВЛ у пострадавших с многофакторными поражениями, основанными в том числе и на данных диагностической фибробронхоскопии:
• ожоги кожи III ст. >40% п.т.,
• локализация ожогов III ст. на лице и шее с риском прогрессирующего отека мягких тканей,
• угнетение сознания по шкале ком Глазго 90%, артериального рН>7,2. (Slutsky AS., 1993) В связи с риском перерастяжения легочной ткани рекомендуемая величина дыхательного объема соответствует 6-8 мл/кг, однако у пострадавших с обструкцией дыхательных путей при нарастании РCO2 и снижении РaO2, может потребоваться увеличение дыхательного объема до 8-10 мл/кг (R. P. Mlcak, O. E. Suman, D. N. Herndon, 2006).
Инфузионно-трансфузионная терапия при многофакторном поражении
У пострадавших с ожогами кожи на площади более 20% поверхности тела в первые 24 ч после травмы объем инфузионной терапии определяется по формуле: 2-4 мл×кг массы тела × % площади повреждения. Объём инфузионной терапии у обожжённых с ингаляционной травмой рекомендуется увеличивать на 20%-30% от расчётного или на 2 мл/% ожоговых ран/кг массы тела, добиваясь устойчивого темпа диуреза не менее 0,5-1 мл/кг/ч (Sheulen J.J., Muster A.M., 1982, Lee-Chiong T.L., 1999, U.S. Army Institute of Surgical Research, 2011).
С целью более ранней стабилизации ОЦК и водно-электролитного баланса, а также уменьшения нагрузки на малый круг кровообращения и риска гипергидратации пострадавших следует в максимально ранние сроки использовать интестинальный путь введения глюкозо-электролитных растворов со скоростью 150-200 мл/час через назогастральный зонд, осуществляя периодический контроль имеющегося остатка методом активной аспирации желудочного содержимого. Объем последнего должен составлять не более 50% от величины общего объема глюкозо-электролитного раствора (ГЭР), введенного в течение одного часа (Луфт В.М. с соавт., 2010).
Показанием к переливанию свежезамороженной плазмы (СЗП) у пострадавших с тяжелой термической травмой является выраженная плазмопотеря, признаки коагулопатии. Рекомендуемый объем плазмотрансфузии составляет не менее 800 мл со скоростью введения 2 мл/ кг/ч (U.S. Army Institute of Surgical Research 2011).
Критериями адекватности инфузионной терапии являются:
• Восстановление спонтанного темпа диуреза 0,5-1 мл/кг/ч;
• ЦВД 6-8 мм рт. ст.;
• АДср. больше 70 мм рт. ст.;
• ScvO2 больше 65%.
Инфузионная терапия на 2 и 3 сутки после травмы.
В последующем, на 2 и 3-и сутки, объем инфузионной терапии соответствует половине расчетного объема, вводимого в первые сутки. При этом 30%-40% от вводимого объема жидкости должны составлять коллоидные растворы, предпочтительно нативные (альбумин, СЗП). Объем инфузионной терапии не должен быть меньше физиологической потребности жидкости, которая составляет 1500 мл на 1 м 2 поверхности тела. Сокращение объема инфузионной терапии должно проводиться под контролем водного баланса, темпа диуреза, ЦВД, температуры тела и сатурации центральной венозной крови.
Антибактериальная терапия. Не менее важен вопрос назначения рациональной антибиотикотерапии. Большинство авторов рекомендуют назначение антибактериальных препаратов только после бактериологического исследования и определения чувствительности высеваемой микрофлоры (Lee-Chiong T. L. Jr., 1999).
Глюкокортикоиды. Нельзя не коснуться вопроса о целесообразности назначения глюкокортикоидов у пострадавших с ингаляционной травмой.
На сегодняшний день получены убедительные данные, о том что, применение глюкокортикоидов существенно повышает риск инфекционных осложнений и летальных исходов (Welch G.W. et al., 1977, Pruitt B.A. et al., 1995, Mlcak R.P. et al., 2007). Доказана эффективность использования «малых» доз глюкокортикоидов (300 мг/сутки гидрокор-тизона или метилпреднизолона в дозе 2 мг/кг/сутки в течение 5-7 су-ток) при ОРДС (Мedury G.U. et al., 2007).
Препараты экзогенного сурфактатнта. Использование препаратов экзогенного сурфактанта у пострадавших с ингаляционной травмой имеет под собой патогенетическую основу, т.к. одним из механизмов формирования дисфункции легких является угнетение процессов синтеза сурфактанта (Pruitt B.A., 1995). Опубликованы положительные результаты его эндобронхиального применения при снижении индекса оксигенации ниже 200-250 мм Hg (Розенберг О.А., 2010; Тарасенко М.Ю., 2009). Имеющиеся на сегодняшний день немногочисленные сообщения о положительном опыте использования препаратов этой группы у обожженных требуют продолжения исследования для уточнения показаний, оптимальных доз и способа введения экзогенного сурфактанта при ингаляционной травме.
Лечебная фибробронхоскопия
При обнаружении в дыхательных путях продуктов горения диагностическая бронхоскопия переходит в санационную. Лечение должно быть направлено на восстановление проходимости, удаление секрета, десквамированного эпителия, продуктов горении, а также купирование воспалительного процесса. Большинство продуктов горения являются кислотами или образуют кислоту при соединении с водой, поэтому для эндобронхиального лаважа в первые сутки после получения травмы целесообразно применять теплый (37 ) раствор 2% гидрокарбоната натрия из расчета 5-10 мл на сегментарный бронх, что облегчает удаление продуктов горения из ТБД и их нейтрализацию. Применение антисептиков и кортикостероидов при первичной санации не рекомендуется. При тяжелых поражениях дыхательных путей продуктами горения, а также при развитии гнойного эндобронхита санационные бронхоскопии должны проводится ежедневно. Туалет трахеобронхиального дерева более эффективен при проведении через 30 мин после ингаляции муколитиков (АЦЦ) и бронходилятаторов (0,1% р-р адреналина, сальбутамол). Для эндотрахеального введения применяется 2% р-р гидрокарбоната натрия, 0,9% р-р NaCI, неферментные* муколитики (флуимуцил, амбраксол), антисептики (диоксидин 0,5%).
* Ферментные препараты оказывают разрушающее воздействие на эластичность волокон альвеол и вызывают деструкцию межальвеолярных перегородок, а также обладают рядом побочных эффектов: аллергическая реакция, повышение температуры тела, тахикардию, могут вызывать бронхо – и ларингоспазм.
При длительных сроках нахождения на ИВЛ необходимо проводить оценку состояния слизистой оболочки трахеи на уровне манжетки интубационной или трахеостомической трубки, а также санацию дыхательных путей выше трахеостомы. Для оценки возможных посттравматических и постинтубационных осложнений обязательно выполнение контрольной бронхоскопия после экстубации или удаления трахеостомической трубки.
Нутритивно-метаболическая поддержка пострадавших с ингаляционной травмой направлена на необходимое субстратное обеспечение пострадавших с учетом массы тела и тяжести ожоговой травмы.
ОСТРЫЕ ИНГАЛЯЦИОННЫЕ ОТРАВЛЕНИЯ ПРОДУКТАМИ ГОРЕНИЯ
Современные строительные модули и оборудование состоят из множества полимерных синтетических материалов, при сгорании которых образуется сложный дымовой газ. Его ингаляция вызывает не только поражение респираторного тракта, но и системную интоксикацию организма. Таким образом, гипоксия при многофакторных поражениях развивается в результате многоуровнего воздействия повреждающих факторов.
СО (carbon monoxide)
По данным В.С. Иличкина (1993), сродство к гемоглобину СО выше в 200-300 раз чем у кислорода. Вдыхание смеси с концентрацией СО 0,2-1% в течении 3-60 мин смертельно. СО блокирует транспорт кислорода, вызывает тканевую гипоксию. При концентрации НbCO 50% развивается кома.
Диоксид углерода (СО2) малотоксичен, но, вызывая учащение дыхания и усиление легочной вентиляции, способствует большему поступлению в организм токсичных веществ. Летальная доза его – 10-20% при кратковременной экспозиции. Клиническая картина отравления СО2 обусловлена развитием респираторного ацидоза.
Хлор (Cl2). Широко используется в промышленности, является распространенной причиной отравлений в результате промышленных и транспортных аварий, а также при взрывах самодельных взрывных устройств. Растворяется в воде в виде HCl и HOCl кислот; все 3 вида являются токсичными, вызывают воспаление верхних дыхательных путей и альвеолярное повреждение.
Симптомы: кашель, затрудненное дыхание, боль в груди, удушье и головная боль. Предлагаемые методы лечения: ингаляция гидро-карбонат натрия, кортикостероидов, бета-агонистов (например, Тербуталин), в тяжелых случаях показана искусственная вентиляция легких.
На сегодняшний день в рутинную клиническую практику внедрены методы лабораторной диагностики только для отравлений угарным газом.
У пострадавших, получивших травму на пожаре, находившихся в задымленном помещении, необходимо определять уровень карбоксигемоглобина (HbCO) в крови.
При увеличении уровня HbCO >10 % у пострадавших с ингаляционной травмой показано назначение антидотной терапии (кислород, ацизол в дозе 60 мг/мл внутримышечно по 1 мл 3 раза в течение первых 2-х часов от момента поступления в стационар и по 1 мл 1 раз в течение последующих двух суток). Проведение сеансов гипербарической оксигенации (ГБО) показано пациентам с отравлениями СО, однако возможно только при условии поддержания проходимости верхних дыхательных путей с использованием реанимационных барокамер.
При подозрении на интоксикацию цианидами (стойкие клинические проявления поражения ЦНС (кома), выраженный ацидоз, гиперлактатемия, повышение SO смешанной венозной крови, низкая артерио-венозная разница по кислороду), в качестве антидотной терапии, рекомендовано внутривенное введение 10 мл 2% раствора нитрита натрия, 50 мл 1% раствора метиленового синего на 20% растворе глюкозы и 30-50 мл 30 % раствора тиосульфата натрия.
Идентификация других высокотоксичных продуктов горения и диагностика различных видов отравлений с возможностью проведения антидотной терапии требует дальнейшего изучения.
Информация
Источники и литература
Информация
Методические рекомендации «Диагностика и лечение ингаляционной травмы» подготовлены по решению III съезда комбустиологов
Авторы: Алексеев А.А. (Москва), Дегтярев Д.Б. (Санк-Петербург), Крылов К.М. (Санкт-Петербург), Крутиков М.Г.(Москва), Левин Г.Я. (Н. Новгород), Луфт В.М. (Санкт-Петербург), Орлова О.В. (Санкт-Петербург), Паламарчук Г.Ф. (Санкт-Петербург), Полушин Ю.С. (Санкт-Петербург), Скворцов Ю.Р. (Санкт-Петербург), Смирнов С.В. (Москва), Тарасенко М.Ю. (Санкт-Петербург), Шлык И.В. (Санкт-Петербург), Шилов В.В. (Санкт-Петербург)
В методических рекомендациях представлены обобщенные сведения по патогенезу, диагностике и комплексному лечению ингаляционной травмы у пострадавших с многофакторными поражениями. Методические рекомендации предназначены для комбустиологов, анестезиологов-реаниматологов, хирургов, травматологов, занимающихся лечением пострадавших с термической травмой.
ПРИЛОЖЕНИЕ
Патогенез ОРДС при ИТ 
Рис. 1. Патогенез ОРДС при ингаляционном поражении дыхательных путей.
Диагностический алгоритм ИТ 
Рис. 2. Диагностический алгоритм ингаляционной травмы.
Протокол лечебно—диагностической фибробронхоскопии
Протокол фибробронхоскопии №