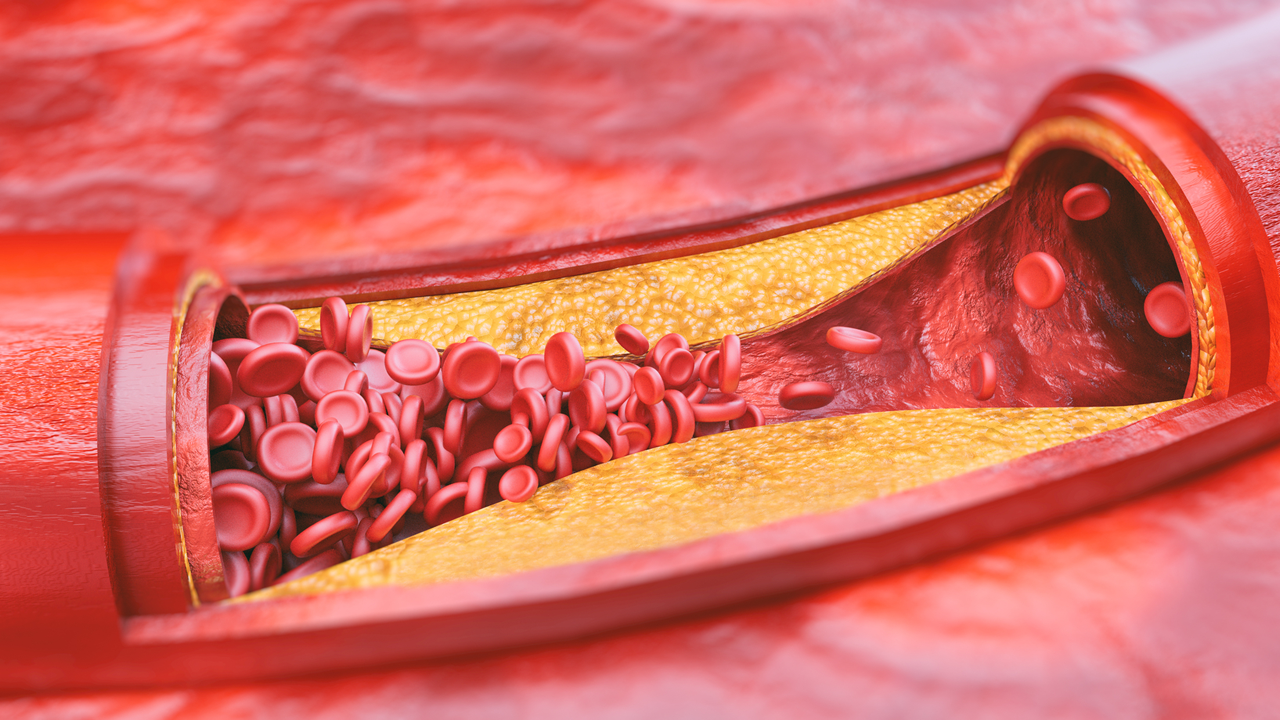
Миотоксические осложнения что это такое
Запись на консультацию
Уважаемые пациенты, если у вас есть мой номер телефона, пожалуйста, не звоните мне, чтобы записаться на приём. Я не всегда владею информацией о наличии свободных мест, а разговоры по телефону отвлекают меня от работы.
Позвоните администратору или запишитесь онлайн.
8 (495) 523-01-12
8 (495) 523 03 15
Балашихинский диагностический центр
Основное место работы.
Наиболее удобное для меня и пациента место приёма.
На территории центра проводится компьютерная томография, все виды лабораторных и ультразвуковых исследований.
Возможность провести обследование и получить консультацию специалиста, позволяет нам конкурировать даже со столичными сетевыми клиниками.
Режим работы
ВТ-СР 10:00-15:00, ЧТ 14:00-17:00, ПТ, СБ 09:00-15.00
8-800-550-50-30
запись на портале госуслуг
Поликлиника №4 | г.Балашиха
Городская поликлиника № 4, «Балашихинская центральная районная больница»
В очереди не стоит добиваться соблюдения ваших представлений о справедливости. Помните, я действую в ваших интересах.
Пациенты поликлиники могут получить бесплатное обследование, консультации специалистов областных учреждений, направления на госпитализацию.
Режим работы
ПН-СР, ПТ 16:00-20.00, строго по предварительной записи
Самые популярные материалы сайта
Электронная почта: Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript.
Для отправки крупных файлов на электронную почту пользуйтесь облачными хранилищами: DropBox, GoogleDrive, Яндекс.Диск, Облако.Mail.ru.
Загрузите на «облако» архив, скопируйте ссылку на него и вставьте в текст письма.
Для того, чтобы отправить мне диск с исследованием, упакуйте его содержимое (можно только папку DICOM или файлы с расширением *.dcm) в архив (*.zip или *.rar), архив прикрепите к письму.
Миотоксические осложнения что это такое
Проблема минимизации побочных эффектов стоит достаточно остро для любого лекарственного средства, но особенно она актуальна для тех препаратов, которые применяют с целью снижения риска неблагоприятных исходов каких-либо заболеваний в больших группах больных. Эффекты таких препаратов анализируются обычно в крупных выборках, поэтому для каждого конкретного больного их пользу оценить трудно, зато вред при развитии серьезной побочной реакции – очевиден.
Статины относятся к числу наиболее часто применяемых в развитых странах препаратов. К счастью, частота побочных эффектов статинов невысока, но из-за этого механизм их развития недостаточно изучен. В настоящем обзоре рассмотрены основные побочные эффекты статинов и их лекарственные взаимодействия.
Самый опасный побочный эффект статинов – специфическая миопатия, крайним проявлением которой является рабдомиолиз [1, 2]. Последнее осложнение, в трети случаев заканчивающееся смертью, отмечается как на фоне монотерапии статинами, так и при их сочетании с другими гиполипидемическими средствами (особенно с фибратами). Из-за высокой частоты рабдомиолиза один из статинов – церивастатин – был отозван с рынка. Уже после того, как препарат прошел клинические испытания и стал благодаря высокой гиполипидемической эффективности широко использоваться, оказалось, что частота фатального рабдомиолиза при лечении церивастатином в 10 раз превышает таковую при использовании других статинов. В августе 2001 г. компания Bayer приняла решение отозвать церивастатин.
Прежде чем описать это побочное явление, необходимо уточнить ряд терминов.
Миопатия – общее название для любого заболевания мышц. Миопатии бывают врожденными и приобретенными.
Миалгия – боль или мышечная слабость, не сопровождающаяся повышением креатинфосфокиназы (КФК). Полностью проходит через 2–3 недели после отмены статинов.
Миозит – мышечные симптомы, сопровождающиеся повышением КФК.
Рабдомиолиз – мышечные симптомы, сопровождающиеся значительным повышением уровня КФК (обычно более чем в 10 раз) и возрастанием уровня креатинина в крови, обычно сопровождается окрашиванием мочи в коричневый цвет и миоглобинурией. Последняя вызывает острую почечную недостаточность и в значительном числе случаев приводит к смерти больного. Диагноз подтверждается биопсией мышц.
На фоне лечения статинами может встречаться весь спектр мышечных поражений – от миалгий до рабдомиолиза. Гистологическое описание статиновой миопатии приведено в табл. 1.
Имеется ряд предположений по поводу патогенеза статиновой миопатии.
Истощение метаболитов мевалоновой кислоты. Токсическое действие церивастатина уменьшалось или прекращалось при назначении мевалоновой кислоты, количество которой резко уменьшают статины (ингибиторы ГМГ-КоА-редуктазы). Именно из нее образуются не только холестерин, но и множество других липидов. Получены данные, свидетельствующие, что миотоксичность статинов связана не со снижением уровня холестерина, а с истощением таких метаболитов, как фарнезол и геранилгераниол.
Снижение уровня убихинона (кофермента Q10). Убихинон был открыт в 1957 г. К настоящему времени установлено, что он – обязательный участник переноса электронов в митохондриях. В результате синтезируется АТФ, являющийся ключевым источником энергии для клетки.
Снижение уровня убихинона приводит к торможению окислительного фосфорилирования, он необходим для работы скелетных мышц и миокарда. Кроме того, убихинон – мощный и универсальный антиоксидант, предотвращающий свободнорадикальное повреждение ДНК, липидов и белков. Встраиваясь в липидные частицы, убихинон препятствует их окислению.
Нарушение синтеза убихинона наблюдается при некоторых редких митохондриальных миопатиях. Есть сведения, что у таких больных лечение убихиноном иногда облегчает течение заболевания. Гипотеза об участии убихинона в миотоксичности статинов не дает ответа на вопрос, почему это действие проявляется только в скелетных мышцах.
В 2004 г. были опубликованы данные небольшого исследования, косвенно подтверждающие роль снижения уровня убихинона в развитии статиновой миопатии [3]. У 14 больных без сердечной недостаточности исследовали диастолическую функцию с помощью ЭхоКГ. Не включались больные, перенесшие инфаркт миокарда, имевшие фракцию выброса менее 40 %, плохое ультразвуковое окно, а также ранее получавшие статины или убихинон. После проведения ЭхоКГ больным назначали аторвастатин в дозе 20 мг/сут. Повторное обследование проводили между 3 и 6 месяцами. Пациентам, у которых хотя бы один параметр диастолической функции указывал на ее ухудшение, к лечению добавляли убихинон в дозе 300 мг/сут в 3 приема. Аторвастатин при этом не отменяли. Ухудшением диастолической функции считали снижение на 10 % отношения Е/А, увеличение на 10 % времени замедления кровотока диастолического наполнения левого желудочка и увеличение на 10 % времени изоволюмического расслабления левого желудочка. На фоне терапии аторвастатином снижались уровни общего холестерина и холестерина липопротеидов низкой плотности. За время исследования ни у одного больного не было зарегистрировано признаков сердечной недостаточности, изменений объемов левого предсердия, систолического и диастолического размера левого желудочка, толщины стенки левого желудочка, фракции укорочения и фракции выброса.
У 10 из 14 больных зафиксировали ухудшение хотя бы одного параметра диастолической функции левого желудочка. После назначения 9 из этих 10 пациентов убихинона (убидекаренона) в 8 случаях улучшился хотя бы один параметр, а в 4 – все три параметра. Даже в такой небольшой группе изменения были достоверными.
Описанное наблюдение ни в коем случае не говорит о том, что при лечении статинами может развиться сердечная недостаточность. Более того, накоплено значительное количество информации, свидетельствующей о благоприятных эффектах препаратов этой группы у больных сердечной недостаточностью.
В рассмотренном исследовании уровень убихинона на фоне лечения аторвастатином не изменялся. Таким образом, прямых клинических данных о роли снижения уровня убихинона в развитии статиновых миопатий в настоящее время нет.
Ускорение апоптоза. Апоптоз (программированная гибель клеток) – это механизм удаления постаревших, неработоспособных клеток либо клеток, имеющих генетические дефекты. Апоптоз связан с потреблением энергии [5] и характеризуется активацией нелизосомных эндонуклеаз, которые фрагментируют ядерную ДНК. Апоптоз поддерживает нормальную архитектонику тканей, при его подавлении наблюдается гиперплазия (например, при опухолевых заболеваниях), а при стимуляции – атрофия. Апоптоз, в отличие от некроза, не сопровождается воспалением.
Статины (аторвастатин, симвастатин, ловастатин) ускоряют апоптоз гладкомышечных клеток. Этот эффект зависит от дозы препарата и предотвращается мевалонатом, фарнезилпирофосфатом, геранилгераноилпирофосфатом, но не скваленом или убихиноном. Гладкомышечные клетки сосудов, обработанные статинами, становятся более чувствительными к веществам, вызывающим апоптоз. Кроме того, статины провоцируют апоптоз в культуре миобластов. Точный механизм влияния статинов на апоптоз неизвестен. Многие все же полагают, что это еще одна возможность для миотоксического действия статинов.
Повреждение мембранных ионных каналов. Еще один возможный механизм миотоксичности статинов – их действие на хлорные каналы. В миоцитах эти каналы отвечают за гиперполяризацию мембраны, т. е. за расслабление мышцы. Именно блокирование хлорных каналов лежит в основе развития миопатий на фоне лечения фибратами.
Поскольку соотношение холестерина и фосфолипидов в мембранах под действием статинов изменяется, могут меняться и свойства мембран. В опытах на крысах показано, что введение симвастатина тормозит транспорт Cl- на 20 %. Липофильные статины могут проникать в мембраны миоцитов, изменяя их свойства и уменьшая способность к расслаблению.
Угнетение синтеза селенопротеидов. Недавно обнаружено, что дефицит селена в пище может привести к миопатии, очень похожей на статиновую. Исследования метаболизма мевалоната показали, что важными продуктами его метаболизма являются селенопротеиды – белки, содержащие необычную аминокислоту селеноцистеин. Селенопротеиды связаны с антиоксидантной защитой, участвуют в активации лимфоцитов, противовирусной защите, гомеостазе тироксина и, наконец, в регенерации миоцитов [6].
Статины подавляют синтез этих белков. Есть предположение, что статиновая миопатия обусловлена снижением уровня селенопротеида N. Согласно этой гипотезе, статиновая миопатия – результат отсутствия регенерации при микроповреждениях мышечной ткани.
Другие данные о миотоксическом действии статинов. Недавно описана еще одна разновидность статиновых миопатий, протекающая без повышения КФК. Всего зарегистрировано 4 случая; в трех из них провели биопсию и обнаружили парадоксальное накопление липидов в митохондриях кардиомиоцитов. Эти изменения исчезали после отмены статинов. Причины подобного поражения неясны. Кроме того, и само поражение требует подтверждения в других исследованиях.
Наименее объяснимо в миотоксическом действии статинов то, что оно не коррелирует со степенью подавления синтеза мевалоната. В то же время точно установлено, что миотоксическое действие статинов зависит от их концентрации в крови.
Миотоксическое действие статинов и лекарственные взаимодействия
Почти все статины метаболизируются системой цитохрома Р450. К субстратам изофермента CYP2C9 относят флувастатин и, частично, розувастатин; CYP3A4/5/7 – ловастатин, симвастатин, аторвастатин, розувастатин и церивастатин; симвастатин и церивастатин также метаболизируются с помощью CYP2C8. В метаболизме аторвастатина основную роль играет изофермент CYP3A4. Хотя флувастатин в основном метаболизируется CYP2C9, описано также участие в его биотрансформации CYP3A4 и CYP2D6.
За исключением флувастатина и правастатина, все статины метаболизируются путем образования активных метаболитов, которые и обусловливают эффекты каждого конкретного статина. Большая часть (90 %) розувастатина существует в организме в неизмененном виде и не метаболизируется цитохромами, а 10 % препарата превращается в два активных метаболита – N-десметил-розувастатин и розувастатин-лактон, которые являются субстратами CYP3A4 и CYP2C19.
Симвастатин под действием гидролазы превращается в симвастатин-гидроксикислоту, которая является наиболее вероятным конкурентным ингибитором ГМГ-КоА-редуктазы.
Комбинация любого из статинов с другим лекарственным средством или пищевым продуктом, метаболизируемым тем же изоферментом, приводит к повышению его концентрации в крови и, как следствие, к возрастанию частоты побочных эффектов.
Грейпфрутовый сок ингибирует CYP3A4 и способен резко повышать концентрацию статинов: ловастатина – в 12 раз, симвастатина – в 9 раз. Имеет значение не только количество грейпфрутового сока, но и длительность его потребления. Поскольку CYP3A4 – самая важная изоформа цитохрома Р450 в печени, метаболизирующая более половины всех лекарственных средств, у многих больных взаимодействие с грейпфрутовым соком может иметь клиническое значение.
Комбинации статинов с другими гиполипидемическими средствами
Широкое применение (особенно в западных странах) комбинаций статинов с другими гиполипидемическими препаратами вытекает из современных представлений об агрессивной гиполипидемической терапии. Согласно некоторым рекомендациям, у больных с высоким риском осложнений атеросклероза уровень липопротеидов низкой плотности необходимо снижать до 1,8 ммоль/л и меньше [8]. В этих рекомендациях прямо сказано, что для достижения такого уровня может потребоваться комбинированная терапия. С этой целью используют сочетания статинов с никотиновой кислотой и ингибитором всасывания холестерина эзетемибом. Комбинация статинов с никотиновой кислотой используется редко из-за высокой частоты побочных эффектов. Комбинация с эзетимибом пока не вызывала тяжелых побочных эффектов.
Для снижения уровня триглицеридов, особенно у больных сахарным диабетом, часто используют комбинацию статинов и фибратов. Фибраты метаболизируются с участием CYP3A4. Наиболее значимо взаимодействие с гемфиброзилом. Именно при сочетании с гемфиброзилом концентрация церивастатина в крови резко возрастала. Это и привело к большому числу миотоксических побочных реакций, которые в конечном итоге и стали причиной отзыва церивастатина с рынка. Гемфиброзил превращается в глюкуронид с помощью глюкуронилтрансферазы, а именно изоформ UGT1A1 и UGT1A3, которые также участвуют в образовании глюкуронидов статинов. Между тем глюкуронидация – основной способ элиминации активных метаболитов статинов. Кроме того, гемфиброзил ингибирует два изофермента цитохрома Р450 – CYP2A8 и CYP2A9.
Другой фибрат – фенофибрат – взаимодействует с двумя другими изоферментами глюкуронилтрансферазы – UGT1A9 и UGT2B7, следовательно, риск его взаимодействия со статинами ниже.
Необходимо учитывать, что частота миотоксических осложнений все же невелика, так что для запрета таких комбинаций пока нет оснований. Однако следует помнить о возможности описанных взаимодействий и более пристально наблюдать за больными.
Распространенность статиновой миопатии
К счастью, тяжелые побочные эффекты на фоне приема статинов наблюдаются редко (1,2 случая на 10 тыс. принимающих статины в год). Частота рабдомиолиза с летальным исходом еще ниже – 1 случай на 1 млн назначений статинов.
Церивастатин был отозван с рынка после регистрации 83 случаев рабдомиолиза с летальным исходом (31 в США и 52 – в других странах). При этом большинству погибших больных были назначены высокие дозы церивастатина (0,8 мг/сут). Двенадцать погибших больных получали комбинацию этого статина с гемфиброзилом.
Факторы риска статиновой миопатии
Описаны некоторые состояния, повышающие риск статиновой миопатии. Это пожилой возраст (особенно старше 80 лет; у женщин чаще, чем у мужчин), недостаточное питание, сопутствующие заболевания (например, почечная недостаточность, в особенности при сахарном диабете; печеночная недостаточность), полипрагмазия, послеоперационный период, избыточное употребление алкоголя и грейпфрутового сока.
Кроме того, ряд лекарств существенно увеличивает риск осложнений. Это фибраты (в особенности гемфиброзил), никотиновая кислота, циклоспорин, противогрибковые средства (азолы), антибиотики-макролиды, верапамил, амиодарон.
Теоретически, значение могут иметь некоторые особенности отдельных статинов. Это липофильность, степень связывания с белками плазмы, потенциальное взаимодействие с другими препаратами (особенно через CYP3A4). В эксперименте наибольшим миотоксическим действием обладают липофильные статины [7].
Гидрофильные статины практически не могут проникать в клетки в результате пассивной диффузии. В то же время в гепатоциты они включаются за счет активного транспорта, например с помощью транспортирующего органические анионы полипептида С. В опытах на животных липофильные статины – аторвастатин, симвастатин и ловастатин – в большей степени, чем гидрофильный правастатин, повреждали мышечные клетки и вызывали более значительное повышение уровня КФК. Церивастатин – наиболее липофильный препарат: возможно именно этот факт и обусловил высокую частоту рабдомиолиза при его применении.
Клинические рекомендации при статиновой миопатии
Тактика ведения больного при выявлении миотоксического действия статинов представлена в табл. 2.
Специфическая статиновая тубулопатия была открыта сравнительно недавно, во время испытаний розувастатина. Этот препарат до выхода на рынок подвергся весьма тщательному анализу, поскольку было слишком свежо воспоминание о побочных эффектах церивастатина. Однако обнаруженная вначале как специфическое побочное действие именно розувастатина, тубулопатия стала выявляться и на фоне применения других статинов. Клиническое значение этого побочного эффекта не вполне ясно, а частота его, к счастью, весьма невелика.
При экспериментальном исследовании действия статинов на почки было установлено, что блокада ГМГ-КоА-редуктазы в клетках эпителия почечных канальцев может снижать реабсорбцию альбумина этими клетками. Этот эффект зависит от степени ингибирования фермента и соответственно от “силы” статина и его дозы. Максимальная частота протеинурии была зарегистрирована для дозы розувастатина 80 мг/сут, которая в настоящее время не используется. Показано, что при уменьшении дозы протеинурия проходит.
Еще один редкий побочный эффект статинов – острый панкреатит. В литературе имеются описания его развития на фоне лечения ловастатином, симвастином, аторвастатином, правастатином и флувастатином [4]. Из 12 случаев один панкреатит закончился смертью, исход другого неизвестен, у остальных больных с осложнением удалось справиться. В 5 случаях прием статинов после излечения панкреатита возобновили. В 4 из них это привело к рецидиву панкреатита. В 1 из этих 5 случаев панкреатит развился на фоне сочетания ловастатина с эритромицином; возобновление терапии ловастатином не привело к повторному панкреатиту. По поводу патогенеза панкреатита ничего не известно. В 4 из описанных случаев больные принимали вместе со статинами потенциально взаимодействующие препараты. Длительность приема статинов не имела значения: панкреатит развивался как вскоре после начала лечения, так и через несколько лет. В 2 случаях кроме панкреатита у больного наблюдался рабдомиолиз, в 1 случае он сочетался с почечной недостаточностью.
Литература
Статины: плюсы и минусы
«Высокий холестерин» не болит, но именно он может приводить к развитию атеросклероза. Атеросклероз поражает сердечно-сосудистую систему, приводит к образованию атеросклеротических бляшек и нарушениям кровоснабжения. Нередко это заканчивается инфарктами, инсультами.
Сегодня существует немало препаратов из группы статинов. Доказана их эффективность в снижении смертности от сердечно-сосудистых заболеваний, но продолжаются споры об их безопасности. Для достижения и удержания нужных показателей липидного обмена требуется длительный прием препаратов, но многие пациенты не выполняют рекомендации, отчего эффективность лечения резко снижается. Что говорить о пациентах, когда врачи имеют разные мнения на этот счет.
Что такое статины
Статины — это группа гиполипидемических препаратов. Они замедляют работу одного из главных ферментов, участвующих в синтезе холестерина — ГМК-КоА-редуктазы. Это приводит к уменьшению синтеза холестерина в печени.
Снижение синтеза холестерина в гепатоцитах увеличивает количество рецепторов к липопротеидам низкой плотности (ХС ЛПНП) и последующему захвату их из кровотока. Кроме того, возможно, некоторое снижение образования ЛПНП за счет угнетения синтеза в печени их предшественника — липопротеидов очень низкой плотности (ЛПОНП). Так статины способствуют снижению общего ХС, ХС ЛПНП и ХС ЛПОНП в плазме крови. Одновременно препараты этой группы способны уменьшить уровень ТГ и несколько повысить уровень «хорошего холестерина» (липопротеидов высокой плотности). Эффективность снижения уровня холестерина в крови зависит от дозы препарата. Для получения нужного уровня снижения требуются достаточно высокие дозы.
Вклад в пользу статинов вносят и их многочисленные дополнительные свойства:
Статины полезны не только своей способностью снижать холестерин в крови.
Виды статинов
В группе статинов препараты отличаются путями, по которому идет их обмен, силой подавления образования холестерина, лекарственными взаимодействиями. Лекарства отличаются не только названиями, но и действующим веществом:
Показания
Препараты этой группы назначает только врач и он подбирает какое действующее вещество подойдет, его дозировку. Обычно для этого определяют риск сердечно-сосудистых событий по специальной шкале, опроснику, сдаются анализы для определения липидного спектра и биохимических показателей крови. Сегодня статины назначают не только после инфарктов, инсультов как вторичную профилактику. При определенных условиях, высоком риске, врач может использовать статины в первичной профилактике сердечно-сосудистых заболеваний.
Минусы
Но есть и нерешенные вопросы в лечении статинами. Так от 40 до 75% пациентов прекращают прием статинов в течение 1-2 лет после начала лечения. Причинами этого пациенты называют: опасение развития нежелательных эффектов из инструкции к препарату (46%), неверие в то, что лекарство продлевает жизнь (29,4%), прием большого количества других таблеток (27,6%), забывчивость (26,5%), плохой контроль уровня ХС крови на фоне приема лекарства (18,8%), отмену препарата нелечащим врачом (13,5%). При этом реальное развитие нежелательных эффектов на терапии статинами наблюдалось только у 11,7% пациентов, причем их проявления были легкой и умеренной степени выраженности.
Мышечные симптомы
Частота развития симптомов поражения мышц составляет 7-29% по разным данным. К ним относят:
Причины этого изучены недостаточно. По одной версии происходит снижение коэнзима Q10 в мышечной ткани и снижение уровня витамина D. Затрагивается работа митохондрий.
Мышечные симптомы встречаются в 7-29%.
Симптомы, как правило, появляются в обеих руках или ногах. Срок появления около 4-6 недель после начала приема статинов. Иногда при болезнях суставов, связок происходит усиление боли. Возможно, этому способствует мышечная слабость. Необычно, но физически активные люди чаще страдают от мышечных симптомов.Так в одном из исследований указывалось, что спортсмены хуже переносят липидснижающую терапию.
По данным исследований, эти симптомы встречаются редко. Но в сами исследования часто не допускаются пациенты старшего возраста, с нарушениями функции печени и почек, принимающие определенные лекарственные препараты, то есть нельзя сказать, что это обычный пожилой человек с «букетом болезней».
Сахарный диабет и инсулинорезистентность
Установлено, что длительный прием статинов при определенных факторах может способствовать развитию инсулинорезистентности и сахарного диабета. Об этом говорят не только данные исследований, но и национальные рекомендации некоторых стран.
Факторами риска развития СД при приеме липидоснижающих препаратов могут стать:
Воздействие на печень
При приеме статинов для снижения негативного влияния на печень необходимо исключить прием:
Статины могут негативно влиять на поврежденную печень.
Не следует их назначать при активном вирусном гепатите, пока показатели печени не вернутся к норме.
Взаимодействие с лекарствами
Статины обладают множественным эффектом. Это происходит из-за того, что они действуют не изолированно, а затрагивают многие химические реакции в организме. Особенно это важно у пациентов принимающих множество лекарственных препаратов по поводу сердечно-сосудистых заболеваний.
Что делать?
Задумавшись о приеме статинов стоит понимать, что это не «волшебная таблетка». И даже длительная терапия на многие годы для увеличения продолжительности жизни будет эффективной только в комплексном подходе, так как развитие атеросклероза зависит не только от приема препаратов. Схемы терапии меняются, но никто не отменял собственных усилий, которые должен делать человек. Нужно поменять образ жизни, который десятилетиями приводил к накоплению проблем.
Диета. Оптимальной диетой для профилактики ССЗ, связанных с атеросклерозом, признана средиземноморская диета. Рекомендуется высокое содержание овощей, бобовых, цельнозерновых продуктов, фруктов, рыбы и ненасыщенных ЖК (особенно оливкового масла). Возможно умеренное потребление алкоголя (в основном красного вина, преимущественно с пищей). Держать в рационе низкий процент красного мяса, молочных продуктов и насыщенных жиров.
Отказ от курения. Курение одна из причин развития атеросклероза. Риск смерти или развития острого инфаркта миокарда у продолжающих курить, после успешной операции по восстановлению проходимости коронарных сосудов, почти в 2 раза выше, чем у некурящих. Отказ от курения уже в течение первого года снижает риск развития ИБС на 50%, а при отказе от курения в течение 5-15 лет риск развития ОКС и инсульта уравнивается с некурящими.
Курение — одна из причин развития атеросклероза.
Физическая активность. Установлено, что сокращение сидения перед телевизором до 2 ч в день увеличивает продолжительность жизни на 1,4 года. Лучшее начало увеличения физической активности это ходьба, особенно в возрасте от 60 лет. Основной принцип плавное повышение интенсивности и объема в течение нескольких недель.
Так обсудив с врачом все плюсы и возможные риски приема статинов нужно придерживаться выбранного пути многие годы для достижения результата.