Миоклоническая эпилепсия
Миоклоническая эпилепсия — разновидность эпилептических приступов. Характеризуется более мягким течением. Впервые болезнь проявляется у младенцев или детей раннего возраста. Дебют миоклонической эпилепсии во взрослом возрасте нетипичен. Данная форма заболевания характеризуется вялым подергиванием мышц. Симптомы напоминают тики или гиперкинезы. В некоторых случаях возможно тяжелое течение. В международной классификации болезней МКБ-10 миоклоническая эпилепсия имеет код G40.3.
Пройти диагностику и лечение заболевания в Москве можно в Юсуповской больнице. Обследование проводят опытные неврологи и эпилептологи с использованием современного медицинского оборудования. Терапия соответствует европейским стандартам качества и безопасности.
Причины миоклонической эпилепсии
В настоящее время точные причины развития миоклонической эпилепсии не установлены. Однако, врачи выделяют несколько предрасполагающих факторов. Среди них:
Симптомы миоклонической эпилепсии
Клиническая картина миоклонической эпилепсии зависит от вида заболевания. Среди основных патологических симптомов выделяют:
Определение клинической симптоматики необходимо для подбора корректной терапии. Врачи Юсуповской больницы разрабатывают индивидуальный план лечения для каждого пациента.
Диагностика миоклонической эпилепсии
Миоклоническая эпилепсия требует проведения комплексной диагностики. Обследование включает в себя:
В Юсуповской больнице для диагностики миоклонической эпилепсии используется современное медицинское оборудование. Оно позволяет быстро и эффективно установить наличие заболевания. На основании полученных данных назначается корректная терапия.
Виды миоклонической эпилепсии
Миоклоническая эпилепсия делится на несколько видов. Рассмотрим основные из них.
Младенческая миоклоническая эпилепсия
Диагностируется в 30-40% случаев. Характеризуется симптомами по типу гиперкинезов или тиков. Слабая степень развития заболевания может протекать незаметно на протяжении многих лет. На фоне младенческой миоклонической эпилепсии не страдает интеллектуальное развитие. Заболевание может проявиться у ребенка с 2 месяцев до 3 лет.
Синдром Драве
Выявляется на первом году жизни. Симптоматически напоминает младенческую миоклоническую эпилепсию. Синдром Драве вызывает выраженные психические расстройства. Они проявляются олигофренией, умственной отсталостью. Без корректного лечения количество приступов увеличивается до нескольких раз в неделю.
Болезнь Унферрихт — Лундборга
Считается генетическим заболеванием. Характеризуется тяжелой неврологической симптоматикой. Болезнь Унферрихт — Лундборга также сопровождается психическими нарушениями. Первый приступ чаще всего проявляется в период полового созревания. Болезнь диагностируется в 10-20% случаев.
MERRF эпилепсия
Чаще диагностируется у взрослых. Миоклоническая эпилепсия юношеского возраста характеризуется тонико-клоническими пароксизмами. Болезнь не сопровождается неврологическими расстройствами, психическими нарушениями. Сознание на фоне приступа остается ясным.
Абсансы — разновидность эпилептического приступа. Считаются одним из симптомов миоклонической эпилепсии.
В зависимости от прогрессирования эпилепсии выделяют следующие формы болезни:
Лечение миоклонической эпилепсии
Для терапии миоклонической эпилепсии применяются медикаментозные средства. Врачи Юсуповской больницы применяют следующие группы препаратов:
Каждому пациенту разрабатывается индивидуальный план лечения. Он учитывает форму миоклонической эпилепсии, стадию развития, возраст больного и наличие сопутствующих заболеваний. Такой подход позволяет быстро и эффективно подобрать терапию. В Юсуповской больнице прием ведут опытные неврологи, эпилептологи, психиатры. Реабилитацию проводят квалифицированные массажисты, инструкторы ЛФК. Для того чтобы записаться на прием, необходимо позвонить по телефону или оставить заявку на официальном сайте больницы.
Миоклония
Миоклонии – это непроизвольные движения, быстрые отрывистые сокращения отдельных мышц или их групп. Обычно вовлекается мускулатура конечностей, туловища или лица без потери сознания. Миоклонии бывают физиологическими или патологическими, развитие которых связывают с эпилепсией, дегенеративными и инфекционными заболеваниями, метаболически-гипоксическими нарушениями. Диагностика проводится клиническими, лабораторными и инструментальными методами (МРТ, ЭЭГ). Лечение предполагает устранение обратимых состояний и поддерживающую терапию.
Причины миоклонии
Физиологические процессы
Иногда мышечные подергивания считаются вариантом нормы. Физиологические миоклонии чаще всего наблюдаются при засыпании и в ранней фазе сна (гипнагогические), особенно после физического или эмоционального переутомления. В зависимости от степени вовлечения мускулатуры они бывают фокальными, мультифокальными, генерализованными. У детей до полугода такие движения могут возникнуть при кормлении или во время игры.
Быстрые и короткие сокращения мышц провоцируются внезапными раздражителями – световыми, звуковыми, двигательными. В сочетании с вегетативными изменениями (потливостью, учащенным сердцебиением, одышкой) они напоминают реакцию испуга. Другой распространенной ситуацией является диафрагмальная миоклония или икота, возникающая при раздражении блуждающего нерва от заглатывания воздуха или быстрой еды.
Миоклонус-эпилепсия
Миоклонические приступы входят в клиническую картину различных форм эпилепсии. При этом выделяют несколько путей их развития с учетом локализации первичного очага возбуждения в ЦНС – кортикальный, таламокортикальный, с неизвестным механизмом. Патологическая импульсация из коры моторных зон головного мозга характерна для следующих миоклоний:
Для большинства прогрессирующих миоклонус-эпилепсий характерно аутосомно-рецессивное наследование. Это обширная группа заболеваний, в которую входят болезни накопления (Гоше, нейрональный липофусциноз, GM2-ганглиозидоз), болезнь Лафоры, Унферрихта-Лундборга. Также к ним относят сиалидоз и дентарубро-паллидольюисову атрофию.
Клиническая картина миоклонус-эпилепсий разнообразна. Наряду с быстрыми спонтанными подергиваниями в дистальных отделах конечностей наблюдаются парциальные и генерализованные приступы (клонические, тонико-клонические), абсансы. Выраженная кортикальная миоклония сопровождается мозжечковыми расстройствами, может привести к обездвиживанию пациента.
Доброкачественная миоклония младенческого возраста – это такое состояние, единственным симптомом которого становятся подергивания в плечевом поясе, идущие изолированно или сериями. Подобные пароксизмы могут сопровождаться одновременным снижением тонуса мышц шеи, что описывается как быстрый кивок головой. Некоторые из этих приступов провоцируются прикосновением.
Дегенеративные заболевания
Миоклонические приступы встречаются при дегенеративном поражении подкорковых структур ЦНС, отвечающих за регуляцию непроизвольных движений. Их описывают как непостоянный признак у лиц, страдающих деменцией с тельцами Леви (ДТЛ), хореей Гентингтона, прогрессирующим надъядерным параличом. Схожие проявления наблюдают при болезни Паркинсона, Альцгеймера, мозжечковой миоклонической диссинергии Ханта.
Миоклонии при ДТЛ – довольно частая форма двигательных нарушений. Для заболевания характерны симптомы паркинсонизма в виде тремора пальцев, замедленности движений и постуральной неустойчивости. Отмечаются прогрессирующие когнитивные нарушения, рано развиваются зрительно-пространственные, вегетативные, нейропсихиатрические расстройства (галлюцинации, делирий, депрессия).
Церебральная гипоксия
Распространенные миоклонии возникают на фоне гипоксического повреждения головного мозга. Причиной могут быть остановка сердца, коматозные состояния, отравление угарным газом. После глубокой гипоксии из-за тяжелого приступа удушья, асфиксии или инфаркта миокарда наблюдаются кинетические миоклонусы, описанные как синдром Ланса-Адамса. В его развитии предполагается роль корковой и стволовой дисрегуляции моторных функций.
Для гипоксического поражения мозга характерны интенционные миоклонии – нерегулярные подергивания мышц, которые усиливаются при достижении цели (на фоне выполнения пальценосовой или пальцемолоточковой пробы). Они наблюдаются только в конечности, совершающей быстрое движение. При медленных действиях патологические сокращения обычно отсутствуют.
Инфекционная патология
Развитие миоклоний связывают с нейроинфекциями вирусной природы: летаргическим, герпетическим, клещевым энцефалитом. В последнем случае отмечают фокальную эпилепсию Кожевникова. Она проявляется типичным миоклонусом, сочетающимся с фокальными или вторично генерализованными судорожными приступами, очаговыми неврологическими симптомами (центральным гемипарезом), расстройствами психики.
Кортикальные миоклонии при кожевниковской эпилепсии затрагивают строго определенные мышечные группы. Они постоянны и не исчезают во сне, характеризуются ритмичностью и стереотипностью, усиливаются при волнении и целенаправленных движениях. Обычно такие подергивания развиваются только в одной руке, реже вовлекается половина лица на той же стороне.
Еще одна причина пароксизмов – подострый склерозирующий панэнцефалит. Болезнь проявляется подергиваниями конечностей, головы и туловища, резкими сгибательными движениями по типу кивков, множественными дискинезиями. Далее присоединяются смешанные судороги, парезы и параличи. На поздних стадиях возникает децеребрационная ригидность, нарушения глотания и дыхания, слепота.
Метаболические расстройства
Частой причиной миоклонии становятся дисметаболические состояния. Они обусловлены нарушением биохимических и энергетических процессов в моноаминергических нейронах базальных ядер и мозговой коры. Генерализованные миоклонии мышц описаны при уремии, печеночной недостаточности, электролитных нарушениях (гипокальциемии, гипонатриемии, гипомагниемии). Мышечными подергиваниями проявляются гипогликемия и некетонемическая гипергликемия.
Интоксикации и передозировка лекарств
Прямое нейротоксическое действие химических веществ обусловлено нарушением образования и проведения импульса, модификацией пластического и энергетического обменов. Опосредованное влияние реализуется через дисфункцию внутренних органов, отвечающих за экскрецию и детоксикацию. Как проявление острой интоксикации миоклонии возникают при отравлениях тяжелыми металлами (включая висмут), ДДТ, бромистым метилом.
Ятрогенные миоклонии мышц обусловлены передозировкой медикаментов. Сочетание с экстрапирамидными и мозжечковыми симптомами типично для приема препаратов лития, нейролептиков, трициклических антидепрессантов. Причиной подергиваний бывают бензодиазепины, антигистаминные средства, антиконвульсанты. Сходные эффекты описаны для пенициллина и цефалоспоринов.
Диагностика
Мышечные сокращения выявляются на основании клинического обследования с неврологическим осмотром. Подтвердить причину миоклоний врачу-неврологу помогают результаты дополнительных исследований. Учитывая этиологическое разнообразие патологии, сопровождающейся такими приступами, в схемах диагностики могут присутствовать различные процедуры:
Лечение
Консервативная терапия
Терапия проводится преимущественно консервативными методами, объем и характер медицинской помощи определяются конкретной ситуацией. Доброкачественные миоклонии не требуют лечения, в тяжелых случаях необходима активная комплексная коррекция. Основу лечения составляют медикаменты, действие которых реализуется по нескольким направлениям:
При неэффективности противосудорожных средств рассматривается вопрос о назначении кетогенной диеты. Для устранения уремии или выраженной химической интоксикации показаны экстракорпоральные методы – гемодиализ, плазмаферез, гемосорбция. Реабилитация пациентов с энцефалопатиями предполагает гипербарическую оксигенацию, церебральную гипотермию, рефлексотерапию.
Хирургическое лечение
Для лечения кортикальных миоклоний, резистентных к медикаментам, предлагают нейрохирургическое вмешательство в объеме функциональной гемисферэктомии. Некоторые фокальные приступы нуждаются в радикальном устранении грубых органических причин – опухоли или ангиомы. При болезни Унферрихта-Лундборга и синдроме Леннокса-Гасто рекомендуют стимуляцию блуждающего нерва.
Что такое юношеская миоклоническая эпилепсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агранович А. О., эпилептолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Юношеской миоклонической эпилепсией (синдромом Янца) называют эпилептический синдром, который проявляется внезапными подёргиваниями в мышцах — миоклоническими приступами (от греч. «myos» — мышца, «klonos» — беспорядочное движение). Заболевание обычно развивается в подростковом возрасте.
Подёргивания в первую очередь возникают в мышцах верхнего плечевого пояса и рук. Сначала пациенты не обращают на них внимания, но со временем эпизоды возникают всё чаще и ухудшают качество жизни. Например, во время приступов из рук могут выпадать предметы. В дальнейшем появляются подёргивания ног, из-за которых человек может упасть.
Нередко к этим эпизодам присоединяются генерализованные судорожные приступы — судороги возникают по всему телу и пациент теряет сознание. Также возникают абсансы — бессудорожные приступы с отключением сознания и амнезией на этот период. Как правило, частота генерализованных приступов невысокая: от одного за всю жизнь до раза в месяц. Подёргивания обычно случаются утром после пробуждения. Ярким провоцирующим фактором может стать недосыпание или вынужденное пробуждение. Также в трети случаев отмечается фотосенситивность — чувствительность к ритмическим вспышкам света.
Распространённость
Причины заболевания
Симптомы юношеской миоклонической эпилепсии
Чаще всего подёргивания возникают в верхнем плечевом поясе: мышцах рук и плеч с обоих сторон. Из-за этого пациенты нередко выпускают предметы из рук, например разбивают кружки и роняют зубные щётки. Однако возможны различные вариации миоклоний.
Приступы учащаются в утренние часы, особенно при недосыпе или вынужденном пробуждении.
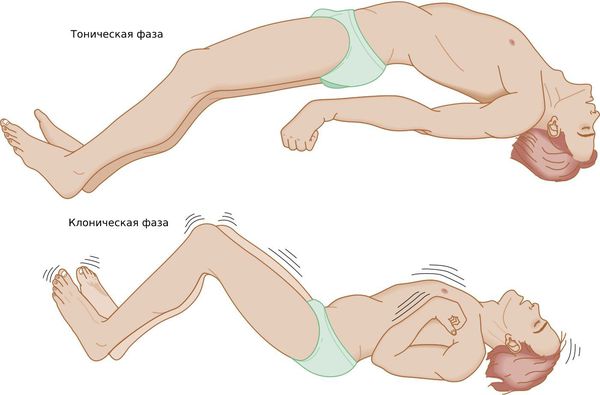
Генерализованный тонико-клонический приступ — состояние, при котором полностью отключается сознание. Приступ начинается с тонической фазы: напряжения в мышцах и специфического вскрикивания или хрипения. Руки полусогнуты и приподняты вверх или прижаты к телу. В этот момент из-за спазма дыхательной мускулатуры меняется цвет лица: оно синеет или сереет.
Далее развивается клоническая фаза, которая проявляется ритмичными подёргиваниями в конечностях. Она завершается полным мышечным расслаблением.
Патогенез юношеской миоклонической эпилепсии
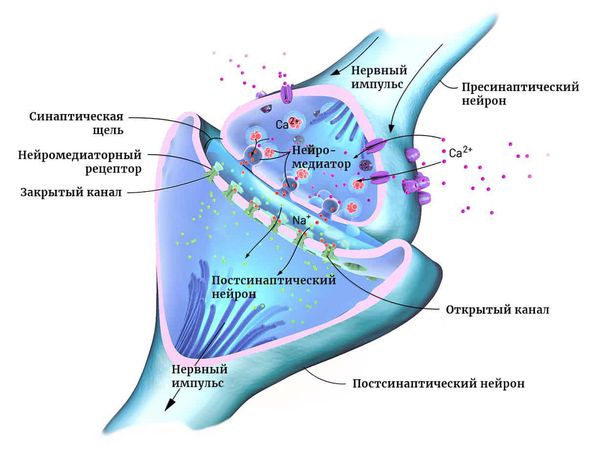
Мозг человека состоит из двух основных типов клеток: нейронов и глии. Нейроны — это электрически возбудимые клетки, которые обрабатывают, хранят и передают информацию с помощью электрических и химических сигналов. Глиальные клетки играют в этом процессе вспомогательную роль.
Нейроны могут соединяться друг с другом и образовывать нервные сети. В пределах одного нейрона и его отростков информация передаётся в виде электрического возбуждения. В синапсе (месте контакта между нервными клетками) оно приводит к выделению различных химических веществ — нейромедиаторов.
Нейромедиатор взаимодействует с рецепторами на мембране следующего нейрона. В результате в нём возникает электрическое возбуждение. Или не возникает — это зависит от конкретного нейромедиатора, активного в данный момент.
В нервных сетях между возбуждением и торможением работы нейронов поддерживается постоянный баланс. При сдвиге равновесия в сторону возбуждения происходит эпилептический приступ.
Классификация и стадии развития юношеской миоклонической эпилепсии
В 2017 году Международная лига борьбы с эпилепсией (ILAE) обновила классификацию заболевания, выделив четыре уровня диагностики:
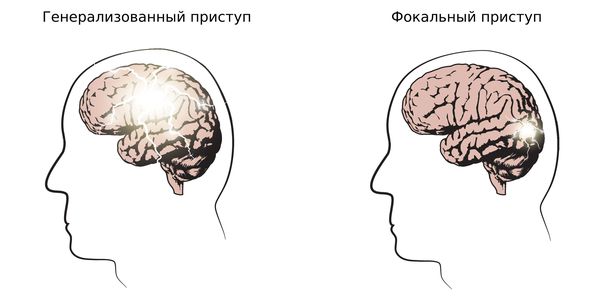
1. Определить тип приступа: фокальный (возникающий из одного очага), генерализованный и с неизвестным началом. Миоклонические, тонико-клонические приступы и абсансы относятся к генерализованным приступам.
2. Установить тип эпилепсии: фокальная, генерализованная, сочетанная (фокальная + генерализованная) и неизвестная. Юношеская миоклоническая эпилепсия относится к генерализованной эпилепсии.
4. Выявить причины заболевания: генетические, структурные, метаболические, иммунные, инфекционные и с неизвестной этиологией. Юношеская миоклоническая эпилепсия в большинстве случаев вызвана генетическими факторами.
Классификация юношеской миоклонической эпилепсии проводится в зависимости от течения заболевания. Главный критерий — это наличие миоклонических приступов. Также выделяют варианты течения с добавлением генерализованных судорожных приступов и/или абсансов.
Осложнения юношеской миоклонической эпилепсии
Пациенты часто не обращают внимания на патологические сокращения мышц, поэтому к неврологу и эпилептологу больной зачастую обращается после появления генерализованных тонико-клонических приступов. В результате противоэпилептические препараты назначают с опозданием. На фоне этого приступы могут учащаться и угрожать здоровью и жизни пациента травмами и утоплениями.
Диагностика юношеской миоклонической эпилепсии
Основной диагностический критерий заболевания — это наличие миоклонических приступов.
Сбор анамнеза
На приёме врач спрашивает о необычных внезапных состояниях:
Пациенты могут не обращать внимания на такие симптомы и считать их своей особенностью. Абсансы и генерализованные тонико-клонические приступы с потерей сознания, особенно во сне, они могут и вовсе забывать. Поэтому при сборе анамнеза важно выяснить обстоятельства приступа не только у самих пациентов, но и у родственников и очевидцев.
Электроэнцефалограмма (ЭЭГ)
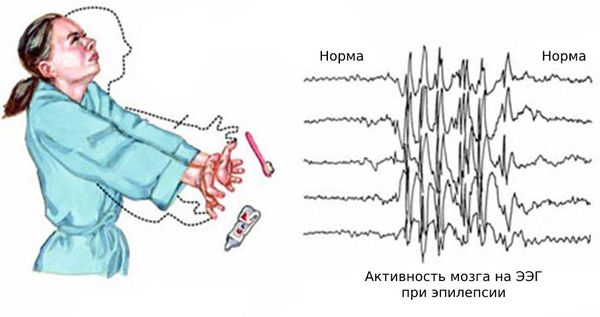
Основным способом диагностики эпилепсии является электроэнцефалограмма — метод исследования, при котором регистрируется суммарная электрическая активность клеток коры головного мозга.
Сейчас диагноз «эпилепсия» устанавливают с помощью длительного видео-ЭЭГ мониторинга — электроэнцефалограмма записывается параллельно с одной или несколькими видеокамерами, датчиком ЭКГ и при необходимости дополнительным контролем мышечной активности, частоты и глубины дыхания.
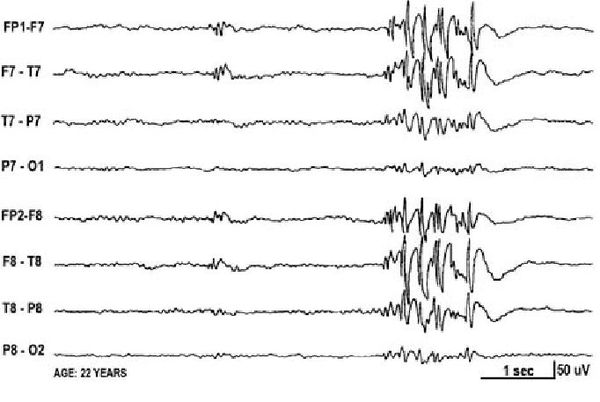
Основной фон биоэлектрической активности при юношеской миоклонической эпилепсии, как правило, соответствует возрастной норме. Патологическая активность проявляется короткими и генерализованными разрядами полиспайков (островолновых комплексов), которые регистрируются при миоклонических вздрагиваниях и полипик-волновыми комплексами между приступами.
Эпилептическая фотосенситивность — это предрасположенность к приступам под влиянием света. Может протекать бессимптомно или проявляться эпилептическими приступами под воздействием провоцирующих факторов: видеоигр, работы за компьютером, просмотра телевизора, мигающего освещения в ночных клубах и света природного происхождения.
Интеллект и неврологический статус при заболевании находятся в норме. Выражена эмоциональная неустойчивость и признаки невротического развития личности: резкая смена настроения, вспыльчивость и повышенная тревожность
Лечение юношеской миоклонической эпилепсии
Образ жизни
Антиэпилептические препараты
Ранее лидерами в лечении юношеской миоклонической эпилепсии являлись препараты вальпроевой кислоты. Они эффективны для прекращения приступов, но вызывают много побочных эффектов:
Помимо перечисленных препаратов, могут применяться «Топирамат», «Зонисамид», «Перампанел» и «Фенобарбитал».
Прогноз. Профилактика
Эффективность АЭП в предотвращении приступов достигает 90 %. При отмене терапии часто возникают рецидивы, поэтому потребуется длительный приём препаратов, иногда пожизненный.
Качество жизни значительно ухудшается при частых миоклонических и генерализованных тонико-клонических приступах, при которых пациенты рискуют получить травмы.
Профилактика
Особое внимание стоит уделить образу и режиму жизни пациента. Самыми мощными провоцирующими факторами являются недосыпание и злоупотребление алкоголем. А учитывая, что дебют заболевания приходится на подростковый возраст, молодые люди часто нарушают эти рекомендации, особенно в студенческие годы.
Пациент, у которого выявили фотосенситивность, предрасположен к приступам под воздействием мерцающего света. Поэтому им необходимо ограничить просмотр телевизора и работу за компьютером, исключить видеоигры и избегать посещения ночных клубов.
У всех пациентов с эпилепсией имеются определённые социальные ограничения: они не могут работать в некоторых сферах, водить автомобиль и нести военную службу. Все они определяются индивидуально соответствующими комиссиями.
Миоклония
Причины
Миоклония бывает двух основных видов:
Физиологическая миоклония проявляется у человека во время засыпания, когда его тело может резко вздрогнуть.
Патологическая миоклония, в свою очередь, подразделяется на неэпилептическую и эпилептическую.
Также различают миоклонии спонтанные и провоцируемые. Провоцируемая миоклония – внезапные и хаотические сокращения мышц, как ответная реакция на резкий звук, свет, цвет или прикосновение.
Миоклония по степени вовлеченности в процесс различных групп мышц подразделяется на:
Гиперкинезы миоклонического типа подразделяются на четыре основные группы:
Симптомы
Общие симптомы при миоклонии:
Диагностика
Пациенту также необходимо сдать анализы, чтобы врач-невролог смог точно определить причину возникших судорог:
Врач назначает пациенту для обследования пройти и такие аппаратные осмотры, как:
Лечение
Лечением миоклонии занимается врач-невролог. План лечения миоклонии во многом составляется и зависит от типа заболевания и вызвавших его причин. Для каждого типа мышечных сокращений – своя методика лечения.
Первый этап лечения – устранение причины, которая вызвала миоклонию. На втором этапе врач-невролог назначает пациенту употребление пероральным способом или посредством внутримышечного вливания лекарственных препаратов. Также врач-невролог может приписать больному противосудорожные и бензодиазепиновые препараты, кортикостероиды или нейролептики.
На время лечения пациент должен придерживаться особой диеты. Употребляемая пища должна быть богата витаминами, микро- и макроэлементами.
Если миоклония находится на ранней стадии, то у пациента наблюдается ритмичные вздрагивания тела. Если же болезнь запущена, то у пациента могут даже резко начинать выгибать кисти или стопы.
Профилактика
Основная рекомендация по предупреждению развития миоклонии – избежание стрессовых ситуаций.
Энцефалопатия Кинсбурна, или синдром опсоклонуса-миоклонуса, в детском возрасте
Опсоклонус-миоклонус-синдром (ОМС) был впервые описан Paul Sandifer (1962), в том же году Kinsbourne (1962) сообщил о шестерых пациентах в возрасте 9–20 мес с некоординированными, нерегулярными движениями туловища и конечностей, миоклонусом и хаотичным
Опсоклонус-миоклонус-синдром (ОМС) был впервые описан Paul Sandifer (1962), в том же году Kinsbourne (1962) сообщил о шестерых пациентах в возрасте 9–20 мес с некоординированными, нерегулярными движениями туловища и конечностей, миоклонусом и хаотичными движениями глазных яблок. Автор предположил наличие у этих пациентов миоклонической энцефалопатии. Четверо из них получали адренокортикотропный гормон (АКТГ) с хорошим терапевтическим эффектом. Несколько похожих случаев были представлены в литературе и ранее (Cоgan, 1954; Arthuis и др., 1960). Благодаря большому количеству публикаций в 1970–80-е гг. это заболевание стало известно под разными названиями — синдром «танцующих глаз» (Ford, 1966), «детская полимиоклония» (Dyken and Kolar, 1968), «острая мозжечковая энцефалопатия» (Bray и др., 1969), «офтальмо-мозжечково-миоклонический синдром» (Lemerle и др., 1969), «RIMEL-синдром» Pampiglione and Maia, 1972), «атаксия-опсоклонус-миоклонус-синдром» (Pinsard и др., 1980), «энцефалопатия Кинсбурна» (Brandt и др., 1974). Последнее название, наряду с ОМС, встречается в литературе наиболее часто.
Заболевание наблюдается преимущественно в детском возрасте, хотя имеются данные о возникновении ОМС и у взрослых: как правило, заболевание развивается как проявление паранеопластического процесса при различных онкологических заболеваниях. Распространенность заболевания неизвестна. Считается, что ОМС — довольно редкое состояние: так, в США его распространенность составляет 1 случай на 10 000 000 человек. Данных о распространенности ОМС среди детей нет. Частота возникновения ОМС среди мальчиков и девочек примерно одинакова.
Возраст появления первых симптомов при ОМС варьирует от 4 мес до 6 лет и составляет в среднем 17–19 мес (Ferrandez-Alvarez и др., 1978; Boltshauser и др., 1979; Hammer и др., 1995). Основной симптомокомплекс представлен выраженными изменениями поведения, нарушением координации, тремором, миоклонусом и специфическими движениями глазных яблок. Дебют неврологической симптоматики, как правило, связывают с перенесенным инфекционным заболеванием или проведенной иммунизацией.
Опсоклонус — один из кардинальных симптомов ОМС — представляет собой миоклонический гиперкинез глазодвигательных мышц и проявляется быстрыми толчкообразными хаотичными, преимущественно горизонтальными движениями глазных яблок. Может наблюдаться беспорядочная смена горизонтальных, вертикальных, диагональных, круговых и маятникообразных движений различной частоты и амплитуды. Наиболее соответствует кинематике движений глазных яблок при ОМС слово «танец», что и определило одно из первых названий заболевания — синдром «танцующих глаз». Для описания этого характерного симптомокомплекса, отличающегося от нистагма, K. Orzechowski еще в 1913 г. предложил термин «опсоклонус» (от греч. оps — глаз, klonos — беспорядочные движения). Опсоклонус часто сочетается с молниеносными движениями век, напоминающими трепетание крыльев насекомых, что определяет своеобразный клинический «рисунок» патологических движений, практически не встречающийся при других заболеваниях. Характерным является также сохранение опсоклонуса во время сна.
Нарушения поведения отмечаются у всех детей с ОМС. Наиболее распространенными симптомами являются выраженная возбудимость, бессонница, необходимость в укачивании, ночные кошмары, агрессия по отношению к окружающим, аутоагрессия.
Миоклонические подергивания мимических мышц, мышц туловища, конечностей также достаточно специфичны для ОМС и проявляются быстрыми, внезапными мышечными сокращениями, которые иногда имеют настолько небольшую амплитуду, что их можно спутать с генерализованным тремором. Нередко миоклонус затрагивает веки, губы. В конечностях миоклонии выражены преимущественно в проксимальных отделах, чаще проявляются, когда ребенок пытается встать. Интересно заметить, что тремор и миоклонии сохраняются во время сна. Попытки повернуться в кровати сопровождаются такими массивными миоклониями, что дети просыпаются. Манипуляции игрушками нарушены из-за миоклонуса и интенционного тремора. Переход из горизонтального положения в вертикальное, а также попытки ходьбы приводят к некоординированным излишним движениям, особенно в нижних конечностях (синдром «танцующих ног«).
Роль мозжечка и его связей с другими отделами нервной системы в формировании клинической картины ОМС несомненна. Концепция «дисметрии или атаксии мыслей» вводится многими авторами при изучении роли мозжечка и его связей, особенно с корой лобной доли. Дисфункцией корково-мозжечковых связей можно объяснить нарушение поведения и настроения при ОМС, нарушение других мозжечковых связей может приводить к двигательным нарушениям.
В настоящее время принято выделять две группы ОМС: параинфекционный ОМС и паранеопластический ОМС.
Паранеопластический ОМС — редкое осложнение ряда онкологических заболеваний. У детей паранеопластический ОМС почти всегда ассоциируется с нейробластомой или с ганглионейробластомой, у взрослых он преимущественно связан с мелкоклеточным раком легких, опухолями молочной железы, матки, яичников, кожи и средостения. Ряд авторов считают ОМС типичным проявлением нейробластомы в детском возрасте. Наиболее частая локализация нейробластом у детей — это средостение, однако описаны и случаи локализации опухоли в малом тазу, в области шеи. Интересным представляется тот факт, что нейробластома в сочетании с ОМС у детей характеризуется лучшим прогнозом, чем нейробластома без ОМС (Altman and Baehner, 1976). Частота паранеопластического варианта ОМС варьирует, по данным разных авторов, от 2–3 до 50% всех случаев ОМС. Авторы некоторых сообщений выделяют идиопатический вариант ОМС, при котором не отмечается связи между дебютом неврологической симптоматики и вирусной инфекцией, вакцинацией или онкологическим процессом.
Патогенез ОМС до сих пор остается неизвестным, однако очевидно, что в его развитии участвуют аутоиммунные механизмы, причем это относится как к параинфекционному, так и к паранеопластическому ОМС.
Сообщения о возможных иммунологических маркерах ОМС многочисленны, но противоречивы, считается, что специфических антигенов для ОМС не найдено (Battaller L. и др., 2003).
Pranzatelli M. R. и др. (2004) исследовали активность В-лимфоцитов в спинномозговой жидкости (СМЖ). В группе 56 детей с ОМС был обнаружен высокий процент В-лимфоцитов СД5(+)- и СД5(–)-субпопуляций, в контрольной группе субпопуляции В-лимфоцитов отсутствовали. Наличие аутореактивных СД5(+)-клеток коррелировало с тяжестью неврологической симптоматики и длительностью ОМС. Этими же авторами в ходе исследования 36 детей с ОМС было установлено, что при сохранении нормального количества лимфоцитов в СМЖ, имеется увеличение субпопуляции CD19(+) и γ-δ-T-клеток, снижение соотношения СD4/СD8. Найденные изменения сохранялись длительное время от начала заболевания и коррелировали с выраженностью неврологической симптоматики.
Сообщается о возможной роли IgG- и IgM-аутоантител: анти-Yo-антитела к цитоплазме и аксонам клеток Пуркинье, анти-Ri- и анти-Hu-антитела к ядрам нейронов, к нейрофиламентам, а также антимитохондриальных антител в патогенезе ОМС.
Предполагается и участие дофаминергической системы в возникновении клинических симптомов ОМС. Так, в ходе исследования, проводившегося в 1995 г. с участием 27 детей с ОМС и 47 детей контрольной группы, в СМЖ определялись метаболиты серотонина — 5-гидроксииндолуксусная кислота и метаболит дофамина — гомованилиновая кислота. В группе детей с ОМС эти показатели оказались на 30–40% ниже, чем в контрольной группе.
Имеются единичные патологоанатомические исследования ОМС, главным образом при нейробластомах. Изменения в головном мозге в основном не определяются, однако описаны уменьшение числа клеток Пуркинье и демиелинизация; изменения определяются главным образом в зубчатом ядре мозжечка.
Дополнительные обследования у детей с ОМС применяют при дифференциальной диагностике (миоклонус при дегенеративных заболеваниях, постаноксический миоклонус, церебеллит, острый рассеянный энцефаломиелит, рассеянный склероз, опухоли задней черепной ямки и др.) и с целью исключения нейробластомы. При исследовании СМЖ, как правило, не выявляется отклонений от нормы, возможны невысокий лимфоцитарный плеоцитоз, повышение уровня иммуноглобулинов. Магнитно-резонансная томография (МРТ) головного мозга неспецифична, иногда отмечаются очаговые изменения плотности в стволе и мозжечке. Необходимо исследование онкомаркеров, в частности α-фетопротеина крови, определение показателей катехоламинового обмена в крови и моче, ультразвукового исследования (УЗИ) органов брюшной полости и забрюшинного пространства для исключения нейробластомы. При отсутствии изменений на УЗИ используются методы компьютерной томографии (КТ) и МРТ органов грудной полости, малого таза и забрюшинного пространства. На электроэнцефалограмме изменения неспецифичны, полиграфическая запись свидетельствует о неэпилептическом генезе миоклоний.
ОМС является достаточно редким заболеванием с неустановленной этиологией и патогенезом, поэтому до сих пор в отношении него не разработано стандартизированных схем терапии. У небольшого числа пациентов ОМС может регрессировать спонтанно, без медикаментозного лечения или при назначении неспецифической симптоматической терапии.
Существует две наиболее распространенные схемы терапии ОМС. Одна из них основана на применении АКТГ, другая — кортикостероидов (преднизолон). Эффективность АКТГ у детей при ОМС, по данным американских исследователей, отмечается в 80–90% случаев. При назначении АКТГ или кортикостероидов, многие пациенты довольно быстро — в течение первых дней или месяца — демонстрируют положительный эффект: значительно уменьшается атаксия, исчезает опсоклонус, улучшается поведение. Однако в большинстве случаев терапию приходится продлевать на срок не менее 6 мес, а у ряда пациентов она должна проводиться в течение нескольких лет. Исследователи подчеркивают, что заболевание может носить волнообразный характер, неврологическая симптоматика способна рецидивировать на фоне интеркуррентных инфекций, поэтому продолжительность терапии и сроки ее отмены должны определяться с учетом клинического состояния пациента.
В ряде исследований не было выявлено статистически достоверных доказательств преимущества назначения АКТГ перед кортикостероидами. Описаны случаи, когда пациенты, не ответившие на терапию преднизолоном в суточной дозе 2 мг/кг, хорошо реагировали на терапию АКТГ, и наоборот.
Даже при нейробластомах ряд исследователей отдают предпочтение преднизолону и АКТГ в сравнении с полихимиотерапией. Наиболее распространенные схемы терапии включают преднизолон в суточной дозе 1 мг/кг или АКТГ от 10 до 40 ЕД в сутки. Все пациенты, которым проводится гормональная терапия, должны находиться под контролем врача, так как риск побочных эффектов гормональной терапии часто превышает ожидаемый результат. В литературе обсуждаются преимущества короткого и длительного курсов кортикостероидной терапии, а также высоких и низких доз АКТГ и кортикостероидов.
В последние годы особое внимание уделяется применению нормального человеческого IgG. Назначение его показано в случае параинфекционного ОМС, хотя и при терапии ОМС, вызванного нейробластомой, также выявлялся отчетливый положительный эффект. Курсовая доза иммуноглобулина составляет 2 г/кг в течение 3–5 дней, описана схема 2 г/кг в течение 6–8 ч в первые сутки, затем 1 г/кг в течение 2 сут. Многие авторы подчеркивают, что решение о повторном введении иммуноглобулина определяется степенью выраженности клинических проявлений.
Химиотерапия назначается при паранеопластическом ОМС и эффективна в отношении опухоли, но не в отношении ОМС. Имеются сообщения о положительном эффекте плазмафереза при ОМС, однако его применение в детском возрасте ограничено.
В последние годы появились единичные сообщения о попытках применения рутиксимаба — моноклональных антител к В-лимфоцитам в качестве специфической терапии.
Считается, что прогноз параинфекционного ОМС более благоприятный, чем паранеопластического. Многие исследователи (Bataller L. и соавт., 2001; и др.) подчеркивают, что при параинфекционном ОМС скорость и степень улучшения зависят от возраста: чем старше пациент, тем медленнее восстанавливается неврологический дефицит, тем больше остаточных явлений при достижении ремиссии. Некоторые авторы считают, что параинфекционный ОМС регрессирует самостоятельно и не требует лечения, другие склоняются к тому, что пациенты с параинфекционным ОМС быстрее выздоравливают на фоне терапии путем внутривенного введения иммуноглобулина или кортикостероидов.
В различных сообщениях также подчеркивается, что прогрессирование с возрастом двигательных и психоречевых нарушений не зависит от характера проводимой терапии. Например, в исследовании Pranzetelli не выявлено значительной разницы между группами детей с паранеопластическим ОМС, получавшими кортикостероиды или АКТГ, иммуноглобулин и химиотерапию. Эти авторы также подчеркивают, что прогноз не меняется при внутривенном и пероральном введении АКТГ, а также не зависит от общего числа курсов иммуноглобулина. Что интересно, в ряде исследований не было выявлено корреляции между прогнозом ОМС и временем начала терапии.
Таким образом, энцефалопатия Кинсбурна, или синдром опсоклонуса-миоклонуса, представляет собой достаточно уникальный клинический синдром. Необходимы дальнейшие исследования с целью изучения этиологии и патогенеза этого заболевания, поиск новых специфических методов лечения.
Е. С. Ильина, кандидат медицинских наук
М. Ю. Бобылова
Российская ДКБ Росздрава, РГМУ, Москва