Миобластома что это такое
Выделяют две формы опухоли: зернисто-клеточную «миобластому» и врожденную «миобластому». Обнаруживают опухоли сразу после рождения, или на первом году жизни. Локализуются чаще всего на языке, затем на альвеолярных отростках, реже в других участках челюстно-лицевой области.
Опухоль представлена округлым образованием, иногда состоящим из двух-трех соединенных между собой долек. Поверхность их гладкая, блестящая, цвет белесовато-желтый или мало отличающийся о окружающих тканей, при пальпации безболезненная. Миобластиомиомы могут достигать значительных размеров, занимать всю полость рта и даже выходить за ее пределы. В этих случаях ребенок не может питаться и происходит нарушение дыхания. Описаны случаи озлокачествления этих опухолей.
Стоматология детского возраста, под редакцией Т.Ф.Виноградовой. стр 468-469.






Комментарии патоморфолога д. м. н. Клочкова С. А.: В слизистой оболочке в зоне роста опухоли отмечается выраженная пролиферация покровного эпителия с псевдокарциноматозной гиперплазией. Опухоль состоит из крупных округлых или полиморфных клеток с нечеткими контурами и эозинофильной мелкозернистой цитоплазмой. Ядра клеток мелкие, обычно имеют пикнотичный вид, расположены, как правило, центрально. Опухолевые клетки образуют гнездные скопления или тяжи, строма скудная, представлена нежными фиброзными прослойками с небольшим количеством тонкостенных сосудов. По периферии опухоли — выраженный инфильтративный рост. Зернистоклеточная миобластома ранее включалась в группу миогенных опухолей на основании некоторого морфологического сходства с эмбриональными мышечными клетками. В настоящее время ее относят к новообразованиям спорного или неясного генеза. Высказывались точки зрения о гистогенетической связи опухоли с не дифференцированной мезенхимой, о гистиоцитарном или нейрогенном происхождении. В последние годы опубликованы данные, свидетельствующие о возможности ее нейроэктодермального происхождения. Ряд авторов связывает гистогенез опухоли Абрикосова с клетками Лангерганса кожи и слизистых оболочек.
Клинический пример
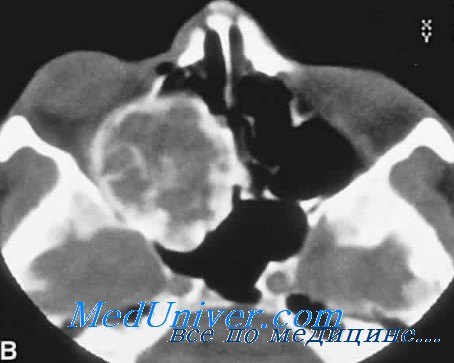
В ДГКБ св. Владимира из роддома поступил однодневный ребёнок с жалобами на образование выступающее из полости рта, невозможность приёма пищи и выраженное затруднение дыхания. При внешнем осмотре определялось опухолевидное образование больших размеров (7,0×3,5 см), исходящее из альвеолярного отростка верхней челюсти справа. Образование имело бугристую поверхность бледно-розового цвета, местами определялись участки изъязвления слизистой, покрывающей опухолевидное образование. При пальпации образование безболезненное, плотно-эластичной консистенции. В связи с невозможностью приёма пищи, на момент подготовки к оперативному вмешательству, был установлен желудочный зонд (рис.1 А, Б).

После дообследования ребёнка был выставлен предварительный диагноз опухоль Абрикосова, в следствие чего было принято решение о необходимости выполнения хирургического вмешательства по жизненным показаниям.
Под эндотрахеальным наркозом была визуализирована «ножка» образования, исходящая из альвеолярного отростка верхней челюсти справа. Окаймляющим разрезом было выделено и удалено опухолевидное образование, удалена часть кортикальной пластинки альвеолярного отростка, прилегающая к образованию. Рана ушита узловыми швами (рис. 2, 3, 4).


Послеоперационный период протекал без осложнений. Ребёнок быстро начал самостоятельно питаться, стал активно прибавлять в весе, нормализовалась функция дыхания.
Опухоль Абрикосова также часто встречается на языке. В качестве иллюстрации приводим следующий клинический пример.
В ДГКБ св. Владимира поступил ребёнок с жалобами на опухолевидное образование в области корня языка и невозможность приёма пищи (рис.5). По жизненным показаниям было проведено удаление образования в пределах здоровых тканей с последующим ушиванием раны.

Выполненное патоморфологическое исследование макропрепаратов подтвердило поставленный предварительно диагноз — зернисто-клеточная миобластома (опухоль Абрикосова). После оперативного лечения ни в одном случае рецидивов образования не наблюдалось.
↑ Опухоль неясного или спорного гистогенеза, состоит из крупных округлых или полиморфных клеток с нечеткими контурами и эозинофильной мелкозернистой цитоплазмой. По своим светооптическим признакам сходна с эмбриональными миобластами. Материал подготовлен д. м. н. Клочковым С. А.
Миобластома что это такое
В орбите хондрома растет пристеночно, развивается из элементов хрящевой ткани, чаще из хряща в области блока верхней косой мышцы. Растет медленно, достигая значительного размера. Встречается у взрослых. При пальпации опухоль определяется как неподвижное гладкое безболезненное образование. Диагноз ставят при морфологическом исследовании. В связи с достаточной плотностью хондрому легко дифференцировать во время операции.
Лечение хондромы хирургическое.
Лейомиома появляется в возрасте 5-20 лет. Однако Т. Sag и соавт. описали случай лейомиомы орбиты у больной 53 лет. Гистогенетичсски опухоль развивается из элементов гладкой мускулатуры сосудов орбиты. Чаще локализуется в мышечной воронке, инкапсулирована. На разрезе она серо-белого цвета. Среди симптомов обращают на себя внимание жалобы на интермиттирующую головную боль, периодическое покраснение глаза. В зависимости от первичной локализации ранним симптомом может быть либо смещение глаза в сторону, либо осевой экзофтальм.
Клинические признаки лейомиомы при локализации в мышечной воронке те же, что при любой инкапсулированной опухоли, это касается и изменений на глазном дне.
Клинический диагноз лейомиомы практически невозможен, его ставят только на основании патогистологического исследования.
Лечение лейомиомы только хирургическое. Опухоль инкапсулирована, поэтому ее легко выделить из орбиты. Прогноз хороший, но следует помнить о том, что в общей онкологии имеются сведения о склонности около 1 % лейомиом к озлокачествлению.
Зернистоклеточная миобластома описана А. И. Абрикосовым в 1925 г., но до настоящего времени гистогенез остается неясным. Частота опухоли в орбите не превышает 0,2 % всех орбитальных новообразований. Морфологически опухоль зрелая с выраженным местно-деструирующим ростом. Может быть отделена от окружающих тканей капсулой, наряду с этим описаны случаи инфильтративного роста в орбите. Остается спорным представление о клинико-морфологической характеристике: характер роста, появление рецидивов или метастазирования.
Зернистоклеточная миобластома локализуясь в различных мягких тканях, миобластома может развиваться в любом отделе орбиты. В наблюдаемых нами 3 случаях опухоль имела капсулу и была легко выделена во время операции.
Лечение миелобластомы хирургическое; следует помнить о возможности рецидива опухоли, особенно когда имеет место инфильтративный рост. В подобных ситуациях непременным условием является использование микрохирургической техники во время операции.
Гистиоцитома в последние годы в орбите диагностируется достаточно часто (2-3% всех опухолей орбиты). Имеет мезенхимальное происхождение, при гистологическом исследовании выявляют гистиоциты, фибробласты и большое количество кровеносных сосудов. Отсутствие четких морфологических признаков, характеризующих именно эту опухоль, привело к использованию большого количества синонимов: фиброзная гистиоцитома, склерозирующая ангиома, дерматофиброма, ксантогранулема, ксантофиброма.
С учетом сложности и неоднородности микроскопической картины гистиоцитомы нельзя исключить тот факт, что гистиоцитома при морфологических заключениях проходит под другими диагнозами.
Клинически гистиоцитома протекает как односторонний патологический процесс в орбите, развивающийся практически бессимптомно. Исключение составляют случаи локализации опухоли в переднем верхневнутреннем отделе орбиты. Анатомически близкое расположение надблокового или надглазничного нерва может быть причиной болезненности в зоне локализации опухоли. Пальпаторно опухоль мягкой консистенции, возможна флюктуация. Опухоль может расти в капсуле и инфилыративно, при ее большом размере появляется экзофтальм. Диагноз гистиоцитомы возможен только после патогистологического исследования.
Лечение гистиоцитомы хирургическое. Лучевая терапия неэффективна. После локального удаления возможны рецидивы опухоли, которые наблюдаются почти у 1/3 больных. Больные с диагнозом гистиоцитома нуждаются в пожизненном диспансерном наблюдении, поскольку с каждым новым рецидивом увеличивается риск атипичного роста.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
МИОБЛАСТОМА ЗЕРНИСТО-КЛЕТОЧНАЯ
М. з. встречается в любом возрасте. Опухоль чаще располагается в языке, мышцах верхних и нижних конечностей, встречается также в коже, гортани, деснах и гипофизе.
Макроскопически М. з. имеет вид узла величиной до 3,5 см в диаметре, беловато-розового, иногда белесоватого цвета на разрезе, не всегда четко отграниченного от окружающих тканей. В редких случаях опухолевые узлы М. з. могут иметь гигантские размеры — до 20 см и более в диаметре.
Микроскопически опухоль состоит из комплексов крупных, величиной от 40 до 100 мкм в диаметре, овальных, полигональных, иногда вытянутой формы клеток (рис.), в цитоплазме к-рых содержатся крупные, равномерно расположенные зерна, дающие слабоположительную реакцию на липиды и ШИК-реакцию; иногда в цитоплазме клеток М. з. обнаруживаются капельки жира. Ядра опухолевых клеток округлой формы, расположены центрально; фигуры митоза обычно отсутствуют, однако часто бывают видны ядра с перетяжкой или делящиеся амитотическим путем. Строма нежноволокнистая, бедная сосудами.
Гистогенез М. з. не выяснен. Обнаружение в ее клетках миофибрилл и формирование атипических мышечных волокон являются, по мнению А. И. Абрикосова и нек-рых других исследователей, признаком происхождения М. з. из миобластов; обнаружение в опухоли миелина, леммоцитов (шванновских клеток), нервных волокон позволяет ряду других исследователей предполагать нейрогенное происхождение опухоли. Леру (R. Р. H. Leroux) с соавт, высказал мнение о гистиоцитарной природе этих новообразований; Пирс (A. E. Pearse) считает, что М. з. имеют фибробластическую природу; Тото (Р. Toto) с соавт, и нек-рые другие исследователи свя зывают гистогенез М. з. с недифференцированными клетками мезенхимы.
Рост опухоли, как правило, экспансивный, но может сопровождаться инфильтрацией окружающих тканей, особенно при локализации М. з. в языке. Злокачественная М. з. встречается крайне редко, характеризуется незначительным полиморфизмом клеток, наличием большого числа митозов и способностью к метастазированию.
Клин, картина М. з. зависит от локализации опухоли: могут возникать боли, в ряде случаев появляются симптомы сдавления окружающих тканей.
Диагноз устанавливают при гистол. исследовании. Дифференциальный диагноз проводят с альвеолярной саркомой, ксантомой (см.), онкоцитомой (см.) и параганглиомой (см.).
Лечение оперативное. Прогноз благоприятный, однако после операции могут быть рецидивы.
Библиография: Апатенко А. К. и Семенцов П. Н. О злокачественном варианте опухоли Абрикосова, Арх. патол., т. 37, № 2, с. 16, 1975, библиогр.; Руководство по патологоанатомической диагностике опухолей человека, под ред. Н. А. Краевского и А. В. Смольянникова, с. 80, 89, М., 1976; Смирнова Е.А. Электронно-микроскопическая диагностика некоторых зернистоклеточных опухолей, Арх. патол., т. 38, № 12, с. 41, 1976; A b r i k о s s о f f A. Uber Myome, ausgehend von der quergestreiften will-kiirlichen Muskulatur, Virchows Arch, path. Anat., Bd 260, S. 215, 1926; Krou-s e T. B. a. M o Ь i n i J. Multifocal granular cell myoblastoma, Arch. Path., v. 96, p. 95, 1973.
Миобластома что это такое
Зернистоклеточная опухоль (син.: зернистоклеточная миобластома, опухоль Абрикосова, зернистоклеточная неврома, зернистоклеточная нейрофиброма, миоэпителиальная опухоль, зернистоклеточная периневральная фибробластома, миобластная миома, зернистоклеточная рабдомиобластома, зернистоклеточная шваннома) — редкая доброкачественная опухоль, впервые выделенная в 1925 г. А.И. Абрикосовым, который на основании случаев развития опухоли в поперечнополосатых мышцах языка и сходства опухолевых клеток с эмбриональными миобластами предположил, что она имеет мышечное происхождение.
Мышечное происхождение зернистых клеток опухоли подтверждали и ранние исследования тканевых культур. В дальнейшем появился ряд работ, в которых на основании результатов ферментных окрашиваний была высказана гипотеза, что зернистые клетки опухоли скорее всего берут свое начало из оболочки нерва, а не из мышц. Так, J.C. Garancis (1970) предположил, что зернистые клетки представляют собой разновидность шванновских клеток с лизосомальным дефектом, в которых остаточные тельца вторичных лизосом накапливают неполностью распавшийся гликоген. Происхождение опухоли из шванновских клеток было подтверждено и другими авторами, обнаружившими в клетках опухолей протеин S-100 и миелин с помощью иммунопероксидазных методик: экспрессию протеина основного миелина и других протеинов миелиновых волокон периферических нервов; мышечные же белки, напротив, при этом выявлялись не всегда. Была описана также положительная реакция цитоплазматических гранул зернистоклеточных опухолей на антитела к лизосомальному гликопротеину CD68, используемому в качестве маркера макрофагов. Поэтому высказывалась точка зрения об их связи с недифференцированной мезенхимой, о гистиоцитарном происхождении опухоли. Однако экспрессия лизосомального гликопротеина CD68 (КР-1) при обеих разновидностях зернистоклеточных опухолей и шванномах подтверждала концепцию их общего гистогенеза.
В последние годы были опубликованы данные ультраструктурных и иммуногистохимических исследований зернистоклеточной опухоли, свидетельствующие о происхождения опухоли Абрикосова из клеток Лангерганса. Эти клетки обнаружены в большинстве эпителиальных тканей и имеют нейроэктодермальное происхождение, которое подтверждается экспрессией протеина S-100. Зернистоклеточная опухоль встречается преимущественно на 4-6-м десятилетиях жизни (средний возраст больных 39 лет). В ряде случаев ее описывают у детей и лиц пожилого возраста. Женщины поражаются в 3 раза чаще, чем мужчины. Семейные случаи редки. От 33 до 44% зернистоклеточных опухолей появляется в коже и подкожной клетчатке. Другой частой локализацией (23-35% случаев) является язык, реже поражаются другие отделы полости рта: губы, слизистая оболочка щек, нёбо, дно ротовой полости изредка опухоль развивается в гортани, трахее, бронхах, пищеводе, желудке, желчевыводящих путях, толстой кишке, прямой кишке, молочной железе, слюнных железах, мышцах передней брюшной стенки, мочевом пузыре. У 42,7% больных с множественными опухолями наблюдается сочетанное поражение кожи и внутренних органов.
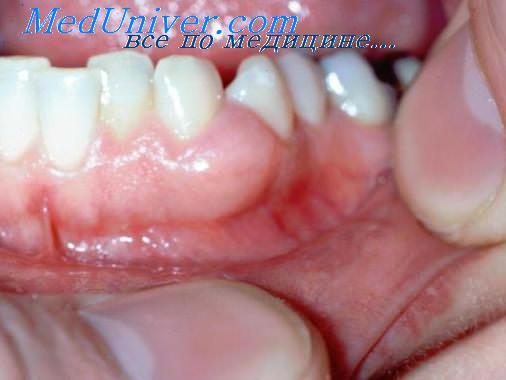
Клинически зернистоклеточная опухоль не имеет характерных особенностей. Обычно она солитарная, множественные опухоли отмечаются в 4-30% случаев. Представляет собой хорошо отграниченный, плотный дермальный или подкожный узел диаметром от 0,5 до 6,5 см с гладкой поверхностью. Изредка опухоль может быть на ножке, иметь гиперпигментированную, бородавчатую, гиперкератотическую или изъязвленную поверхность. Опухоль, как правило, бессимптомна и лишь иногда сопровождается зудом или парестезиями.
Течение зернистоклеточной опухоли медленное. Озлокачествление наблюдается крайне редко, однако описаны злокачественные зернистоклеточные опухоли с метастазами в лимфатические узлы и внутренние органы.
На срезе большинство зернистоклеточных опухолей имеет серую, белую или желтую окраску, слегка зернистую поверхность с легкой узловатостью и нечеткими сероватыми прослойками. Хотя макроскопически доброкачественные зернистоклеточные опухоли хорошо очерчены, до 50% из них инфильтрируют окружающую жировую клетчатку или мышцы.
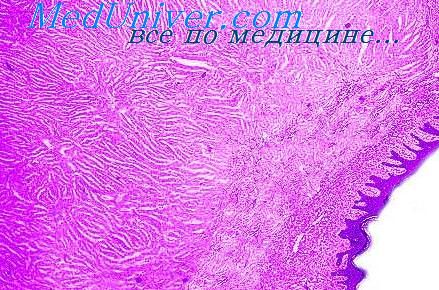
Гистологическое строение зернистоклеточной опухоли.
Гистологически доброкачественные зернистоклеточные опухоли состоят из крупных полигональных или веретенообразных клеток с яркой зернистой цитоплазмой и одинаковыми центрально расположенными круглыми или овальными слегка вакуолизированными ядрами. Клетки группируются в гнезда или тяжи, разделенные тонкими фиброзными перегородками.
Характерным признаком доброкачественных зернистых опухолей кожи и слизистых оболочек, в частности языка, является выраженная псевдоэпителиоматозная гиперплазия покровного многослойного плоского эпителия, которая может вызвать тревогу у неопытного морфолога и привести к неправильному диагнозу плоскоклеточного рака, особенно при поверхностной биопсии.
Цитоплазма полигональных клеток зернистоклеточной опухоли светлая, оксифильная, содержит мелкие, эозинофильные ШИК-положительные гранулы до 5 мм в диаметре. Эти гранулы могут быть окружены зоной просветления. По соседству с сосудами располагаются клетки меньших размеров и вытянутой формы, напоминающие фибробласты, но также содержащие крупные ШИК-положительные частицы (angulated bodies). Эти клетки описываются также как интерстициальные клетки или сателлитные фибробласты. В тесной связи с зернистыми клетками можно видеть и мелкие нервные волокна. В строме опухоли отмечаются скопления лимфоцитов плазмоцитов, небольшое количество тонкостенных сосудов, по периферии — выраженный инфильтратив-ный рост.
Характерным ультраструктурным признаком клеток зернистоклеточной опухоли являются специальные цитоплазматические тельца, которые и придают им на светооптическом уровне зернистый вид. По размеру и организации можно выделить 3 типа телец. Тельца I типа (гранулы Бирбека) длиной 0,6 мкм и шириной 0,04-0,05 мкм имеют своеобразную форму, напоминающую теннисную ракетку. В центре этих телец содержится электронно-плотный стержень, окруженный зоной просветления, окаймленной мембраной. Одни участки стержня представлены сгруппированными микротрубочками, другие более однородны из-за накопления электронно-плотной осмиефильной субстанции. У одного из полюсов тельца определяется колбовидное расширение, содержащее микрогранулярную субстанцию слабой электронной плотности. Тельца I типа обнаруживаются, как правило, в периферической зоне цитоплазмы светлых полигональных клеток с развитым аппаратом Гольджи.
Тельца II типа зернистоклеточной опухоли представляют собой осмиефильные гранулы неправильных очертаний. диаметром до 3 мкм. Гранулы обычно тесно связаны с шероховатым и гладким эндоплаз-матическим ретикулумом, они окружены двухслойной мембраной, которая может переходить в мембрану эндоплазматического ретикулума. Тельца II типа имеют тенденцию к слиянию и вместе с окружающими их цистернами ретикулума и концентрическими мембранными структурами нередко сливаются в крупные осмиефильные тела с неоднородным содержимым, напоминающие фаголизосомы.
Цитоплазматические тельца III типа зернистоклеточной опухоли самые крупные, они имеют округло-овальные очертания, окружены непостоянной двухконтурной мембраной и содержат микротрубочки, структура которых отчетливо видна на поперечных срезах, и небольшие скопления микрогранулярной субстанции. Некрупные тельца III типа сходны по своей структурной организации с премеланосомами 2-го порядка.
Приведенные ультраструктурные данные свидетельствуют, что зернистоклеточная опухоль представлена клетками неэпителиальной природы. Признаки миогенной дифференцировки отсутствуют. Имеется некоторое сходство с клетками оболочек периферических нервов, но в целом опухоль отличается от нейрофибром наличием двух типов клеток и специфических гранул в цитоплазме. Особого вмимания требует обнаружение в опухолевых клетках гранул, по форме напоминающих теннисную ракетку. Подобные гранулы были впервые описаны М. Birbeck и соавт. в 1961 г. в клетках Лангерганса. Клетки Лангерганса бывают двух типов: светлые и темные. И те, и другие содержат гранулы Бирбека, но светлые клетки в значительно большем количестве. Светлые клетки располагаются среди шиповатых в супрабазальных слоях эпидермиса и имеют большое количество цитоплазматических отростков. Темные клетки иногда принимают за меланоциты, их немногочисленные тонкие отростки простираются на значительное расстояние между кератиноцитами. Кроме гранул Бирбека в цитоплазме клеток Лангерганса обнаруживаются многочисленные осмиефильные гранулы с высокой электронной плотностью и своеобразные структуры из компактно расположенных микротрубочек диаметром 120-200 нм.
Диагноз опухоли Абрикосова устанавливается на основании результатов гистологического исследования.
Дифференциальный диагноз доброкачественной зернистоклеточной опухоли проводится со злокачественной зернистоклеточной опухолью, эпидермальной кистой с включениями, волосяной кистой, липомой, пиломатриксомой, гиберномой, нейрофибромой, множественной стеатокистомой и метастазами злокачественных новообразований внутренних органов в кожу. При наличии болезненности и чувствительности следует исключать лейомиому, эккринную спираденому, неврому, дерматофиброму, ангиолипому, неврилеммому, эндометриому и гломусную опухоль.
Лечение зернистоклеточной опухоли заключается в хирургическом удалении опухоли в широких пределах. Рецидивы встречаются с частотой от 9 до 15% и обусловлены сохранением Б операционном крае опухолевых клеток, однако только 21% больных с наличием клеток опухоли в крае резекции имели рецидивы через 4 года. Внутриочаговые инъекции кортикостероидов приводят только к частичному регрессу множественных опухолей. Лучевая терапия также неэффективна. Изредка доброкачественные зернистоклеточные опухоли регрессируют спонтанно (частично или полностью) без рубцевания. При крупных опухолях требуется длительное наблюдение, так как метастазы отмечаются даже при зернистоклеточных опухолях, выглядящих гистологически доброкачественными.
Медуллобластома
Медуллобластома (medulloblastoma) — злокачественная опухоль из медуллобластов, незрелых клеток глии, локализующаяся обычно в черве мозжечка, который находится рядом с четвертым желудочком мозга. Характерны симптомы раковой интоксикации, нарастающей интракраниальной гипертензии и мозжечковой атаксии. Диагноз ставится на основании клинической картины, результатов анализа спинномозговой жидкости, ПЭТ, КТ или МРТ, биопсии. Лечение включает хирургическое удаление опухоли, восстановление нормальной циркуляции спинномозговой жидкости, лучевую и химиотерапию.
Общие сведения
Медуллобластома (гранулобластома, нейроглиома эмбриональная, глиома саркоматозная) — весьма злокачественная патология задней черепной ямки. Опухоль, как правило, находится в черве мозжечка, а у детей старше шести лет может локализоваться в полушариях органа. Медуллобластома обычно быстро метастазирует по ликворным путям, чем отличается от других опухолей мозга.
На долю медуллобластомы приходится 7-8% от общего числа известных в неврологии объемных образований, среди опухолей мозга в педиатрии — 30%. Медуллобластома стоит на втором месте по частоте среди опухолей мозга у детей. Распространенность данного вида новообразований – 1,5-2 случая на сто тысяч. Чаще развивается у мальчиков, по сравнению с девочками (соотношение 65/35).
Типичный возраст, когда обнаруживают медуллобластому, пять-десять лет. Но это не только «детская» патология, ее выявляют в любом возрасте. Дети составляют ¾ от общего числа больных медуллобластомой. У взрослых эта опухоль встречается обычно в возрасте от 21 до 40 лет.
Причины медуллобластомы
Обычно случаи медуллобластомы — спорадические. Однако есть наследственные болезни, ассоциированные с высоким риском развития данной опухоли. К ним относятся: синдром Рубинштейна-Тейби, синдром Горлина, синдром Тюрко и синдром голубых невусов.
Гистологическая картина медуллобластомы представляет собой сосредоточение небольших, округлых, малодифференцированных, пролиферирующих эмбриональных клеток с очень тонкой цитоплазмой и гиперхромным ядром.
Классификация медуллобластом
Эта злокачественная опухоль в 80% случаев возникает в черве мозжечка, а в 20% — в его двух полушариях. По гистологическому строению различают следующие виды новообразования:
Помогает определить клинический прогноз для каждого больного медуллобластомой классификация, предложенная Чангом в 1969 году. Она основана на принципах TNM и учитывает размер новообразования, метастазирование и степень инфильтрации.
Симптомы медуллобластомы
Клинические проявления медуллобластомы могут быть разными. Они зависят от локализации новообразования, от выраженности общемозгового синдрома, который напрямую связан с повышением внутричерепного давления, и от расположения метастазов.
Для общемозговых проявлений медуллобластомы характерны изменения сознания в виде психомоторного возбуждения, повышенной раздражительности, нарушения ориентации в месте, времени, собственной личности. Нередко у больного отмечаются судорожные приступы. Пациент предъявляет жалобы на утреннюю головную боль, постоянную тошноту, многократную рвоту, которые являются составляющими синдрома интракраниальной гипертензии. Своевременное диагностирование медуллобластомы у детей раннего возраста затрудняют особенности строения их черепа. Синдром внутричерепной гипертензии может долгое время не проявляться, так как размеры черепной коробки у детей увеличены, мозг пластичен, а сосуды очень эластичные. Нередко диагноз ставится поздно, когда медуллобластома занимает червь, гемисферу мозжечка и четвертый желудочек мозга; прорастает в бульбарные структуры.
Метастазы значительно ухудшают состояние пациента. Клиническая картина зависит от их локализации и размеров. Медуллобластома — опухоль необычная, в отличие от первичных новообразований головного мозга (астроцитомы, глиомы), которые не дают метастазы за пределами центральной нервной системы, эта опухоль способна метастазировать в печень, легкие и кости (примерно в 5% случаев).
Диагностика медуллобластом
С диагностический целью врачом неврологом производится суммарная оценка данных неврологических, офтальмологических, ликворологических исследований, а также результатов КТ или МРТ головного мозга. Для комплексного обследования и поставки диагноза медуллобластомы могут потребоваться результаты следующих видов исследований: общий анализ крови, общий анализ мочи, биохимия крови; осмотр офтальмолога, который при проведении офтальмоскопии выявляет застойные диски зрительных нервов, свидетельствующие об интракраниальной гипертензии; нейросонография у детей с незакрытыми родничками, обеспечивающий наиболее раннюю диагностику опухоли; компьютерная томография (КТ), которая дает возможность определить точно местоположение и размеры опухоли, степень инфильтрации окружающей мозговой ткани; магнитно-резонансная томография (МРТ), позволяющая выявить самые незначительные изменения в структуре головного мозга; позитронно-эмиссионная томография (ПЭТ), оценивающая процесс метастазирования; определение онкомаркеров в крови; биопсия (гистопатологический анализ тканей) для выставления окончательного клинического диагноза; консультация нейрохирурга.
Лечение медуллобластомы
Радикальным методом лечения медуллобластомы является ее хирургическое удаление. Если позволяет состояние пациента, лучше тотально удалять раковую опухоль. Во время операции используются микрохирургические методики, интраоперационная МРТ-навигация.
Радиотерапия занимает важное место в терапии данной патологии. Если медуллобластома удалена полностью и отсутствуют метастазы, после оперативного вмешательства назначается радиотерапия в низких дозах, что сводит к минимуму побочные эффекты. Если выявлены метастазы или новообразование удалено не совсем, применяется радиотерапия в больших дозах. При внушительных размерах медуллобластомы лучевая терапия показана до удаления опухоли с целью уменьшения ее размеров до операбельных. Детям младше трех лет радиотерапия не проводится.
Химиотерапия в лечении этой опухоли является частью комплексных мер и используется после хирургической и радиологической терапии. Наиболее эффективно применение следующих химиотерапевтических препаратов: винкристина, нитрозомочевины и прокарбазина.
Американские ученые совсем недавно предложили в комплексном лечении медуллобластомы использовать вирус кори, предварительно подвергнув его генетической модификации. Опыты на мышах подтвердили, что модифицированный вирус кори убивает злокачественные клетки медуллобластомы всего за 72 часа.
Режим и диета — другая часть системного лечения опухоли. Есть нужно небольшими порциями, но часто. Не следует заставлять больного принимать пищу. Рекомендуется есть больше цитрусовых. При приготовлении блюд нужно учитывать пожелания больного, ведь его вкусовые пристрастия на фоне лечения могут измениться и даже показаться странными. Реабилитация — неотъемлемая часть лечения медуллобластомы. Она разрабатывается индивидуально для каждого пациента.
Прогноз и профилактика медуллобластомы
На сегодняшний день летальность и инвалидизация при медуллобластоме остаются очень высокими. Важное значение для снижения частоты неблагоприятных исходов опухоли имеют: раннее выявление заболевания, полнота обследования и выбор оптимального метода хирургического лечения новообразования.
Специфических методов профилактики медуллобластомы в настоящее время не существует. Есть исследования американских врачей, которые сообщают, что прием витаминных добавок во время беременности уменьшает риск возникновения этой опухоли.