Что такое гипотиреоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 27 лет.
Определение болезни. Причины заболевания
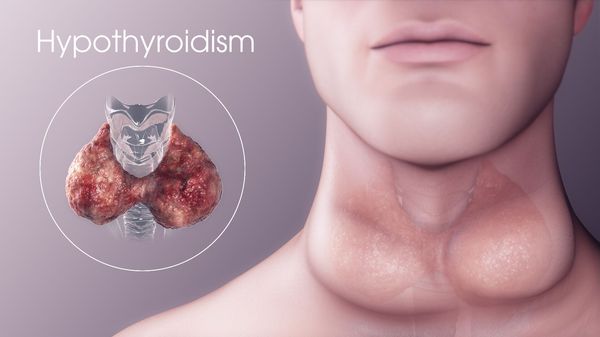
Гипотиреоз — это заболевание эндокринной системы, возникающее из-за длительно низкого уровня тиреоидных гормонов, вырабатываемых щитовидной железой, и проблем с их воздействием на организм преимущественно на тканевом уровне.
Ежегодно на каждую тысячу человек приходится 0,6-3,5% заболевших гипотиреозом. [3] [6] [8] Данное нарушение может возникнуть в любом возрасте, но обычно оно возникает у пожилых людей старше 60 лет. [14] Среди новорождённых гипотиреоз встречается в одном случае из 4-5 тысяч.
К факторам риска относятся:
В 80% случаев гипотиреоз связан с поражением защитных сил организма, т. е. аутоиммунным тиреоидитом. Он является ведущей причиной первичного гипотиреоза у взрослых людей. [3]
Риск возникновения аутоиммунного тиреоидита зависит от возраста и пола пациента: у женщин в возрасте 40-50 лет он возникает в 10-15 раз чаще, чем у мужчин. [6] [9]
При аутоиммунном тиреоидите даже на фоне длительной ремиссии функциональное состояние щитовидной железы в разное время может значительно различаться. Так, с возрастом деструктивные изменения в щитовидной железе постепенно нарастают. Этот фактор, а также наличие тиреоидных аутоантител могут спровоцировать переход субклинического (скрытого) гипотиреоза, протекающего на фоне аутоиммунного тиреоидита, в явный. Частота таких случаев составляет около 5 % в год.
Симптомы гипотиреоза
Симптомы гипотиреоза крайне обманчивы, разнообразны и не всегда заметны. Их проявление зависит от степени выраженности заболевания.
К основным клиническим проявлениям относятся: [9] [11] [14]
Патогенез гипотиреоза
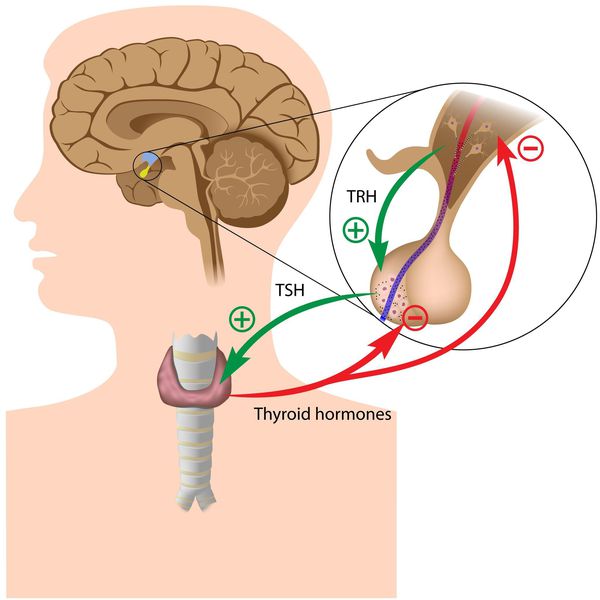
Тиреоидные гормоны, которые вырабатывает щитовидная железа, называются «трийодтиронин» (Т3) и «тироксин» (Т4). Они влияют практически на все процессы, протекающие в организме. Стимулирующее влияние на них оказывает тиреотропный гормон гипофиза (ТТГ).
Синтез тиреоидных гормонов начинается после того, как щитовидная железа захватывает йод. Он является регулятором гормоногенеза и размножения тиреоцитов — клеток эпителия щитовидной железы. Попав в тиреоциты, йодид окисляется до активной формы при помощи тиреопероксидазы — микросомального антигена, к которому образуются антитела, в частности при аутоиммунном тиреоидите. [4] [6] [7] Уровень поступления йода изменяет чувствительность тиреоцитов к воздействию ТТГ, которая усиливается при дефиците йода. [3] [6]
Исходя из этого механизма возникновения гормонов щитовидной железы, патогенетически гипотиреоз делится на три типа:
Первичный гипотиреоз возникает в 80-95% случаев и чаще всего обусловлен нарушениями общей структуры щитовидной железы, которые являются врождёнными или приобретёнными, а также сбоем секреторной функции её клеток.
Вторичный и третичный гипотиреоз возникают в 3-4% случаев. Они связаны с заболеваниями таких участков головного мозга, как аденогипофиз или гипоталамус в результате которых наблюдается стойкая нехватка гормонов щитовидной железы и нарушение секреции ТТГ гипофиза. [4] [6]
Периферический гипотиреоз развивается крайне редко — в 0-1% случаев. Основным фактором его возникновения является резистентность (сопротивляемость) тканей-мишеней (например, мозга, гипофиза, сердца, костей, печени) гормонам Т4 и Т3. [5] [6] [7]
В патогенезе аутоиммунных заболеваний щитовидной железы взаимодействуют генетические и средовые факторы. Однако точная роль тех и других не определена. Ведущее значение в гибели тиреоцитов при этих заболеваниях придают клеточным механизмам, т.е. цитотоксическим эффектам аутореактивных Т- лимфоцитов. [3] [5] Отсутствие при аутоиммунных поражениях щитовидной железы классических признаков гнойного воспаления (боли, отёка и других), обычно сопровождающих массивный некроз ткани, указывает в таких случаях на иной механизм гибели тиреоцитов. В последние годы установлено, что Т-лимфоциты способны вызывать гибель клеток-мишеней не только путём некроза, но в основном путём индукции их разрушения. [3] [5] [7] [9]
Классификация и стадии развития гипотиреоза
В Международной классификации болезней десятого пересмотра выделены две формы гипотиреоза:
Первичный гипотиреоз подразделят на три большие группы:
В последнее время разработана классификация первичного гипотиреоза, которая основывается на выраженности симптомов и результатах гормональных исследований (определяющий показатель — уровень ТТГ). В неё включают:
Осложнения гипотиреоза
Гипотиреоидная кома («спячка») — это угрожающее жизни состояние, которое чаще развивается у пожилых людей, которые долгое время не лечили тяжёлый гипотиреоз, который был у них довольно долгое время. [3] [5] [7] [9]
К основным провоцирующим факторам такого осложнения относят:
Но появление осложнений может вызвать не только отсутствие лечения, но и неграмотная медикаментозная терапия. Например, передозировка лекарствами может привести к избыточному синтезу гормонов щитовидной железы и патологиям со стороны сердечно-сосудистой системы. В связи с этим крайне важно соблюдать все рекомендации врача по лечению заболевания и ни в коем случае не лечиться самостоятельно.
Диагностика гипотиреоза
Диагностика гипотиреоза включает в себя подробный опрос пациента, осмотр и лабораторные исследования.
Так как симптомы гипотиреоза неспецифичны, он может скрываться под масками других заболеваний. Поэтому по проявлениям его иногда можно спутать с железодефицитной анемией, депрессией, аменореей, невритом и другими нарушениями. [15] [16] В связи с этим важную роль в определении гипотиреоза играют лабораторные исследования. Они показаны всем пациентам с нарушениями щитовидной железы и предполагают оценку уровня ТТГ и свободного Т4. [2] [12] Определение уровня Т3 в крови, как правило, не является информативным, так как при первичном гипотиреозе этот показатель находится в норме. [14]
На явное наличие гипотиреоза будет указывать высокий уровень ТТГ и низкий уровень свободного Т4 в крови. При субклиническом гипотиреозе уровень ТТГ также будет повышен, а уровень свободного Т4 будет находиться в пределах нормы.
После того как наличие гипотиреоза подтверждено, при помощи показателя ТТГ также определяется характер заболевания и наличие возможных осложнений. Уровень ТТГ также позволяет в значительном большинстве случаев оценить адекватность проводимой терапии: об этом будет свидетельствовать стойкий уровень ТТГ в крови в пределах нормы. [6] [7] [8]
В достаточно редких случаях проводят пробу с тиреолиберином для оценки аутоиммунных заболеваний щитовидной железы. [6] [9] [15]
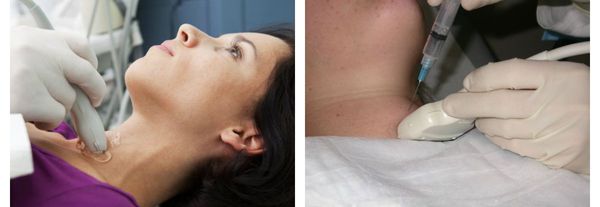
Дополнительные методы диагностики, такие как УЗИ щитовидной железы, сцинтиграфия или пункционная биопсия, используются для уточнения характера и степени выраженности заболевания. [6] [11] [12] [16]
Так как с возрастом учащаются случаи узлового зоба, выраженный шейный кифоз может смещать трахею кзади и вниз, что затрудняет пальпаторную оценку состояния щитовидной железы, в результате чего своевременная диагностика заболевания не проводится. [4] [5] [6] [7] [8]
В связи с тем, что гипотиреоз не всегда проявляет себя, среди населения принято проводить массовую диагностику данного заболевания — скрининг. Так, определение уровня ТТГ позволяет обнаружить первичный гипотиреоз у людей без каких-либо других его проявлений, а также у новорождённых (исследование проводится на 4-5 сутки жизни). При планировании беременности и на ранних её сроках также важно пройти исследование на гипотиреоз. [3] [5] [7] [9]
Лечение гипотиреоза
Цель лечения гипотиреоза — это поддержание уровня ТТГ в пределах 0,5-1,5 мМЕ/л.
Единственным методом лечения является пожизненная заместительная терапия. Начинать её стоит при уровне ТТГ более 10 мЕД/л, высоких титрах антител к ТПО и других показателях. Для этого предпочтительны препараты левотироксина натрия. Его применение противопоказано лишь в случае нелеченого тиреотоксикоза и недостаточности коры надпочечников, остром инфаркте миокарда, аллергии и индивидуальной непереносимости препарата. [16]
Обычно лечение проводится в условиях стационара. Показаниями к госпитализации пациентов с гипотиреозом служат:
Заместительная терапия первичного (манифестного) гипотиреоза показана пожизненно с назначением тироксина в средней дозе 1,6-1,8 мкг/кг. Пациентам с кардиальной патологией доза рассчитывается, исходят из расчёта 0,9 мкг/кг. Стоит отметить, что в связи с уменьшением метаболизма тиреоидных гормонов потребность в них с возрастом снижается. [5] [7] [9]
Дозы тироксина зависят от причин и патогенеза заболевания. Потребность в препарате у людей со спонтанным гипотиреозом выше, чем у пациентов с гипотиреозом, возникшим после хирургического лечения и применения радиоактивного йода.
Уровень ТТГ при диагностике гипотиреоза напрямую связан с оптимальной заместительной дозой тироксина: у большинства женщин она составляет 75-100 мкг, а у мужчин — до 150 мкг в день приёма.
Первый контроль уровня ТТГ после начатого лечения проводят через 2-3 месяца, затем один раз в шесть месяцев (при обязательном условии соблюдения пациентом схемы лечения). [6] [9] [13]
При субклиническом гипотиреозе существует риск развития манифестной формы заболевания со всеми характерными проявлениями. Так, явный гипотиреоз возникает у 20-50% пациентов в течение 4-8 лет, а присутствие антитиреоидных антител увеличивает риск до 80%. [8] [9] [10] Потому людям со скрытым гипотиреозом следует длительно наблюдаться у специалистов.
Проблемы при лечении гипотиреоза
Лечение тироксином безопасно, просто и сравнительно дешево. Но, несмотря на многолетний опыт его использования, при нём всё же могут возникать многие проблемы. Основная из них связана с несоблюдением пациента схемы лечения. Так, одновременное повышение уровней Т4 и ТТГ, по всей вероятности, будет указывать на то, что за несколько дней до визита к врачу пациент не выполнял его назначений.
Снижение эффективности установленной дозы тироксина часто связано с меньшим содержанием гормона в таблетках (например, в непатентованных препаратах) или взаимодействием лекарств при одновременном приёме других препаратов. [9] [13]
Недостаточность дозы также может быть связана с уменьшением всасывания тироксина, нарушением энтеропечёночного кровотока, ускорением кругооборота или выделением гормона с мочой, медленным снижением тиреоидной функции после лечения гипертиреоза.
Существуют и другие особенности и проблемы при лечении гипотиреоза. [6]
Лучшим критерием подбора дозы тироксина при аутоиммунном тиреоидите является исследование ТТГ и свободного Т4. При этом лечение нацелено на компенсацию гипотиреоза благодаря той же заместительной терапии и редукция зоба при помощи супрессивной терапии. [6] [9] Критериями эффективности лечения при этом будут служить:
Назначение препаратов тиреогормонов при аутоиммунном тиреоидите без нарушения функции щитовидной железы нецелесообразно, а операция может привести к состоянию, способному значительно ухудшить качество жизни пациента с возможностью развития тяжёлого гипотиреоза и инвалидизации. [9] [13]
Прогноз. Профилактика
Прогноз заболевания при своевременной диагностике и лечении благоприятный. [10] Осложнить его, особенно в отношении трудоспособности и состояния здоровья в целом, могут фибрилляция предсердий и выраженная сердечная недостаточность, развивающиеся на фоне тиреотоксикоза. [5]
В качестве неспецифической профилактики патологий щитовидной железы стоит проходить санаторно-курортное лечение по показаниям врача.
Доказано, что медикаментозная терапия при гипотиреозе становится более эффективной в сочетании с радоновыми процедурами, а азотные ванны, не содержащие радон, оказывают профилактическое воздействие. [1] [5] Благодаря этому удаётся добиться стойкости ремиссии заболевания.
Рекомендуется проведение до трёх курсов таких процедур с интервалом от 8 до 12 месяцев. Подбор схем лечения в санатории (в т.ч. медикаментозных), рациональное использование природных и климатических факторов определяют ближайший и отдалённый результат оздоровления.
Заместительная терапия гипотиреоза: факторы, влияющие на компенсацию
Опубликовано в журнале:
« ЭНДОКРИНОЛОГИЯ » №2, 2015г. Т.Б. Моргунова, В.В. Фадеев
ГБОУ ВПО «Первый Московский государственный университет им. И.М. Сеченова» Минздрава России
Первичный гипотиреоз, как известно, – одно из наиболее часто встречающихся эндокринных заболеваний. Распространенность его в общей популяции колеблется от 3,8 до 4,6%. По данным Викгемского исследования, в Великобритании ежегодная заболеваемость гипотиреозом составляет 4,1 случая на 1000 женщин и 0,6 – на 1000 мужчин. При всех формах манифестного гипотиреоза показано назначение заместительной терапии препаратами тиреоидных гормонов, и, по современным представлениям, лечение гипотиреоза подразумевает монотерапию левотироксином (L-T4).
Ключевые слова: гипотиреоз, тиреоидные гормоны, заместительная терапия, левотироксин (L-T4)
Replacement therapy of hypothyroidism: factors affecting the compensation
Morgunova Т.В., Fadeev V.V.
I.M. Sechenov First Moscow State Medical University
Primary hypothyroidism is one of the most common endocrine diseases. Primary hypothyroidism prevalence in the general population changes from 3,8 to 4,6%. According ещ еру Whickham survey annual incidence of hypothyroidism in the UK was 4,1 per 1000 women and 0,6 per 1000 men. In all forms of clinical hypothyroidism replacement therapy with thyroid hormones is necessary, and according to current theories, treatment of hypothyroidism involves monotherapy with levothyroxine (L-T4).
Keywords: hypothyroidism, thyroid hormones, replacement therapy, levothyroxine (L-T4)
Первичный гипотиреоз, как известно, – одно из наиболее часто встречающихся эндокринных заболеваний. Распространенность его в общей популяции колеблется от 3,8 до 4,6% [19, 23, 33, 34]. По данным Викгемского исследования, в Великобритании ежегодная заболеваемость гипотиреозом составляет 4,1 случая на 1000 женщин и 0,6 – на 1000 мужчин [34]. При всех формах манифестного гипотиреоза показано назначение заместительной терапии препаратами тиреоидных гормонов, и, по современным представлениям, лечение гипотиреоза подразумевает монотерапию левотироксином (L-T4). В 2014 г. были опубликованы рекомендации Американской тиреоидной ассоциации по лечению гипотиреоза, в которых основные цели назначения заместительной терапии суммированы следующим образом: купирование симптомов и клинических проявлений гипотиреоза; нормализация уровня тиреотропного гормона (ТТГ); предупреждение передозировки (ятрогенного тиреотоксикоза), особенно у пациентов пожилого возраста [21].
Учитывая высокую распространенность гипотиреоза и преимущественное назначение монотерапии L-T4 для заместительной терапии, очевидно, что L-T относится к наиболее часто выписываемым лекарственным средствам. Так, в Великобритании в 2010 г. было выписано более 23 млн рецептов на L-T4, что делает его третьим после симвастатина и аспирина [9].
При приеме натощак таблетированной формы L-T4 у здоровых взрослых в желудочно-кишечном тракте всасывается 70–80% препарата [18]. Длительный период полужизни препарата (около 7 дней) позволяет принимать его 1 раз в день, что обеспечивает поддержание стабильного уровня как тироксина (Т4), так и трийодтиронина (Т3) в крови.
Единственным объективным критерием адекватности заместительной терапии при первичном гипотиреозе, как известно, служит уровень ТТГ: рекомендуется достижение и поддержание его в пределах референсного интервала 0,4– 4,0 мЕд/л. В литературе в течение последних нескольких лет обсуждался вопрос о целесообразности поддержания уровня ТТГ у ряда пациентов в нижнем диапазоне референсного интервала, что соответствует основному диапазону значений ТТГ у здоровых [19]. Был проведен ряд работ, в которых оценивались преимущества и недостатки поддержания различных уровней ТТГ при гипотиреозе. Так, в исследовании J.P. Walsh и соавт. было показано, что назначение несколько большей дозы L-T4, обеспечивающей сниженный уровень ТТГ, способствовало понижению уровня общего холестерина (ОХС) у женщин с гипотиреозом, но не сопровождалось уменьшением выраженности симптомов гипотиреоза, улучшением общего самочувствия или качества жизни [35]. На сегодняшний день нет достаточных оснований рекомендовать использование низконормального уровня ТТГ как целевого всем пациентам с гипотиреозом.
В ряде случаев возникает вопрос об уровнях Т4 и Т3 в крови у пациентов с гипотиреозом, получающих заместительную терапию. Поскольку поступление Т3 при монотерапии L-T4 обеспечивается за счет дейодирования тироксина, поддержание нормального уровня Т3 в крови может свидетельствовать об эффективном дейодировании тироксина в тканях. Однако, по данным ряда авторов, нормальные показатели ТТГ и Т4 сыворотки крови на монотерапии L-T4 сопровождаются более низким уровнем Т3 по сравнению со здоровыми людьми [1]. Соответственно, на фоне монотерапии L-Т4 при нормальных уровнях ТТГ и Т3 сыворотки крови нередко отмечается повышение Т4 [28, 29]. Согласно результатам крупного исследования J. Jonklaas и соавт., в которое вошли 3875 здоровых людей без нарушения функции щитовидной железы и 1811 пациентов после тиреоидэктомии, получающих адекватную заместительную терапию L-T4, у пациентов на монотерапии L-T4 уровень Т3 был значимо ниже по сравнению с группой контроля. У 15,2 и 7,2% пациентов уровень Т3 был ниже, а Т4 выше, чем у здоровых, несмотря на поддержание нормального ТТГ. Также авторы сделали вывод, что у этих пациентов дальнейшее повышение дозы L-T4 не приведет к нормализации уровня Т3 в крови даже в ситуации подавления ТТГ [22]. Однако в большинстве случаев при динамическом наблюдении пациентов с первичным гипотиреозом не возникает необходимости контроля уровня тиреоидных гормонов, а определения уровня ТТГ вполне достаточно.
После подбора адекватной заместительной дозы препаратов тиреоидных гормонов контролировать компенсацию гипотиреоза целесообразно не реже 1 раза в год. В ряде случаев может потребоваться коррекция дозы L-T4. Так, необходимость в увеличении дозы может возникнуть при применении медикаментов, повышающих его клиренс (фенобарбитал, карбамазепин, фенитоин, сертралин, хлорохин), препаратов, мешающих всасыванию L-Т4 в кишечнике (холестирамин, сукральфат, гидроксид алюминия, сульфат железа, волокнистые пищевые добавки), при повышении концентрации тироксинсвязывающего глобулина, обусловленном беременностью или приемом эстрогенов, при мальабсорбции или целиакии. Так, в одной из работ 20 пациентам с компенсированным гипотиреозом назначили 1200 мг кальция (в виде карбоната кальция) одновременно с L-T4. Уровень ТТГ определяли исходно, через 2 мес приема кальция и еще спустя 2 мес после отмены кальция. Уровень ТТГ повысился в среднем с 1,6 до 2,7 мЕд/л и в дальнейшем снизился до 1,4 мЕд/л после отмены кальция [32]. Причем кальция карбонат, цитрат и ацетат оказывают схожее влияние, снижая абсорбцию L-T4 примерно на 20% у здоровых взрослых [37]. Хотя влияние поливитаминов на всасывание L-T подробно не изучалось, поскольку в состав комплексных препаратов нередко входят соли кальция и железа, потенциально это может привести к нарушению всасывания L-T4 [21].
Иногда для достижения целевого уровня ТТГ пациенты получают дозу L-T4, значительно превышающую расчетную. Согласно рекомендациям Американской тиреоидной ассоциации, целесообразно провести обследование таких пациентов на наличие гастрита, ассоциированного с Helicobacter pylori, атрофического гастрита или целиакии. В дальнейшем в случае выявления и эффективного лечения данных заболеваний необходимо повторно оценить уровень ТТГ с последующей коррекцией дозы L-T4 при необходимости [21]. В проспективном нерандомизированном исследовании у пациентов, получающих большие дозы L-T4 и не достигших компенсации гипотиреоза, эрадикация Helicobacter pylori привела к снижению уровня ТТГ с 30,5 до 4,2 мЕд/л [6]. Еще в одном исследовании M. Centanni и соавт. было показано, что у пациентов с многоузловым зобом при назначении супрессивной терапии суточная потребность в L-T4 была на 22–34% выше у пациентов с гастритом, ассоциированным с Helicobacter pylori или атрофическим гастритом, по сравнению с пациентами без патологии желудочно-кишечного тракта. Эрадикация Helicobacter pylori сопровождалась снижением уровня ТТГ на той же дозе L-T4 [8]. Кроме того, у пациентов, получающих L-T4, потребность в препарате коррелирует с наличием или отсутствием антител к париетальным клеткам [10]. Более высокие дозы L-T4 требовались пациентам при наличии антител к париетальным клеткам, и доза L-Т4 коррелировала с титром антител и тяжестью гастрита.
Проблема, с которой нередко сталкиваются эндокринологи при ведении пациентов с гипотиреозом, – декомпенсация заболевания, иногда стойкая, несмотря на то что заместительная терапия L-T4 проста и удобна, не требует частого контроля и коррекции дозы. По мнению разных авторов, доля таких пациентов колеблется от 32,5 до 62% [7, 14, 16, 24, 26]. По данным крупного
Колорадского популяционного исследования, из 1525 пациентов, постоянно принимающих L-T4, в состоянии компенсации находились только 60,1%; при этом у 18,3% больных был субклинический или манифестный гипотиреоз, и у 21,6% пациентов – тиреотоксикоз [7]. Причем 92% пациентов посетили врача в течение предшествующего года до включения в исследование.
Что может служить причиной стойкой декомпенсации гипотиреоза? По мнению ряда авторов, наиболее часто причиной этого служит низкая приверженность пациентов лечению [17, 20]. Так, по данным E. Schifferdecker и соавт., 17% пациентов, получающих заместительную терапию L-T4 после резекции щитовидной железы по поводу эутиреоидного зоба, самостоятельно отменили терапию без постановки в известность врача [30]. Предпринимались различные попытки повышения качества компенсации пациентов с гипотиреозом: обучение; создание регистров с ежегодным обследованием пациентов; звонки-напоминание пациентам и др. Одним из примеров эффективного использования регистра могут служить результаты работы, проведенной в Шотландии. В своем исследовании D.J. Cuthbertson и соавт. оценивали компенсацию гипотиреоза у 6205 пациентов, внесенных в электронный регистр, при этом каждые 18 мес пациентам, внесенным в регистр, определяли уровень ТТГ. В случае коррекции дозы L-T4 больных приглашали на контрольное обследование через 6 мес. По данным авторов, было отмечено уменьшение доли пациентов в состоянии декомпенсации с 62% в 1991 г. до 15,7±3,6% с 1993 по 2001 г. [12].
Еще один подход, использованный для повышения приверженности пациентов лечению, заключался в предоставлении образовательных брошюр. В одном из рандомизированных исследований оценивали эффективность обучения пациентов с помощью буклетов, доставляемых им по почте домой, по сравнению с рутинным подходом. Однако улучшения компенсации гипотиреоза при использовании этого подхода не отмечено [11].
Таким образом, ни один предложенный метод не получил широкого применения в практике.
Еще один фактор, который может влиять на достижение компенсации любого хронического заболевания, – это психологическое состояние пациентов. Так, пациенты в состоянии депрессии менее склонны регулярно и правильно принимать препараты [31]. Как известно, у пациентов с гипотиреозом депрессивные состояния регистрируются чаще, чем в общей популяции, независимо от качества компенсации заболевания; иногда гипотиреоз может манифестировать симптомами депрессии [13, 25, 36].
Нами также было проведено исследование по оценке качества компенсации гипотиреоза [15]. В исследование было включено 200 пациентов с первичным гипотиреозом, наблюдавшихся в поликлиниках Москвы. Исходно гипотиреоз был компенсирован у 116 (58%) пациентов, декомпенсирован – у 84 (42%). При включении в исследование пациентам проводилось краткое индивидуальное обучение этиологии, диагностике и заместительной терапии гипотиреоза. При повторном обследовании через 6 мес гипотиреоз был компенсирован у 75,5% пациентов, декомпенсирован – у 24,3%. Исходно причинами декомпенсации были неправильный прием препарата в 28,6% случаев (меньше чем за 30 мин до еды или после еды, дробление дозы, прием вместе с препаратами кальция или железа), отказ от приема L-T4 в 10,7%, самостоятельное изменение дозы препарата в 10,7%, неадекватные рекомендации врача – в 15,5%, смена L-T4 – в 2,4%. Следует отметить, что у 32,1% пациентов с декомпенсированным гипотиреозом предыдущий уровень ТТГ был в пределах нормальных значений. Нам не удалось выявить у этих пациентов каких-то значимых объективных факторов, объясняющих причину декомпенсации, и после коррекции терапии компенсация у этих пациентов была достигнута в большинстве случаев. В группе пациентов, где причиной декомпенсации послужил неправильный прием препарата, через 6 мес после обучения и коррекции терапии компенсация была достигнута лишь у 42% пациентов. Хуже была ситуация с достижением компенсации у пациентов, отказывающихся от приема препарата и самостоятельно меняющих его дозу: несмотря на проведенное обучение и активное динамическое наблюдение, компенсация была достигнута лишь в 44,5 и 22,2% случаев соответственно. Следует отметить, что социально-экономический статус пациентов не оказывал существенного влияния на достижение компенсации заболевания. Таким образом, согласно полученным данным, если причиной декомпенсации гипотиреоза послужил какой-то объективный фактор (добавление к терапии препаратов, влияющих на всасывание L-T4, смена препарата), устранение данного фактора, а также обучение и активное ведение пациентов в большинстве случаев сопровождается достижением компенсации. Если причиной декомпенсации гипотиреоза послужило осознанное несоблюдение пациентом рекомендаций врача (по режиму и времени приема, а также дозировке препарата), обучение и активное динамическое наблюдение также не способствуют достижению компенсации заболевания.
Кроме того, причиной декомпенсации могут служить и такие объективные факторы, как использование препарата с истекшим сроком годности или несоблюдение условий хранения препарата (температурного режима и влажности) [21]. Соблюдение режима приема L-T4 может быть затруднительно для пациентов, постоянно получающих другие лекарственные средства, особенно требующие определенных условий приема (например, бисфосфонаты). Как известно, пациенты, принимающие несколько лекарственных препаратов, могут быть менее склонны к соблюдению режима и регулярности приема L-T4.
Вместе с тем в исследовании B.A. Briesacher и соавт. было показано, что комплайентность пациентов увеличивается с возрастом и превышает 80% у лиц старше 60 лет, хотя очевидно, что в этой возрастной группе у многих пациентов L-T4 будет не единственным препаратом [5]. Также с пациентами следует обсудить необходимость ежедневного приема препарата. Однократная суточная доза L-T4 составляет 14% от суммарной недельной дозы препарата. Учитывая длительный период полужизни L-T4, очевидно, что пропуск препарата даже несколько раз в месяц будет отражаться на уровне ТТГ.
Как следует принимать препараты L-T4 по отношению к еде и напиткам для обеспечения его оптимального всасывания? В соответствии с рекомендациями Американской тиреоидной ассоциации, оптимальным является прием L-T4 за 60 мин до завтрака или перед сном (спустя 3 ч и более после ужина), поскольку прием пищи и ряда напитков могут ухудшить абсорбцию препарата [21]. Всасывание L-Т4 происходит в тонкой кишке, и важную роль в этом играет кислая среда желудка натощак. При приеме препарата натощак всасывается до 80% принятой дозы. В одном из проведенных исследований 4 пациентам, не достигшим целевого уровня ТТГ при приеме L-T4 за 15–20 мин до завтрака, был проведен тест на абсорбцию препарата. При практически одновременном приеме L-T4 и пищи была отмечена остроченная абсорбция препарата. Спустя 1 мес увеличения интервала между приемом L-T4 и завтраком до 60 мин снижение уровня ТТГ было отмечено у всех пациентов [3].
В ряде работ оценивали эффективность заместительной терапии при приеме препарата за 1 ч до завтрака или перед сном. В одной из проведенных работ сравнивали динамику уровня ТТГ при приеме препарата L-T4 натощак, за 1 ч до завтрака, во время завтрака или перед сном в течение 8 нед. Средний уровень ТТГ составил 1,06; 2,93, и 2,19 мЕд/л соответственно [2]. Еще в одном двойном слепом исследовании пациенты принимали L-T4 или плацебо перед завтраком и перед сном в течение 12 нед каждого режима. Уровень ТТГ был на 1,25 (0,6–1,9) мЕд/л выше при приеме препарата в утренние часы по сравнению с приемом перед сном, но это не сопровождалось динамикой показателей качества жизни, липидного спектра или артериального давления [4]. Еще в одной работе R. Rajput и соавт. при сравнении двух режимов терапии – за 30 мин до завтрака и через 2 ч после вечернего приема пищи – не выявлено отличий по уровням ТТГ, показателям липидного спектра, качества жизни, выраженности симптомов [27].
Полученные отличия между работами могут быть обусловлены прежде всего разными группами пациентов, а также неодинаковыми пищевыми привычками. Тем не менее проведенные исследования позволяют сделать вывод о том, что прием L-T4 в вечернее время можно рассматривать как альтернативный вариант приему натощак в утренние часы, особенно в ситуации, когда для пациента неприемлем постоянный прием препарата утром строго натощак. И, возможно, в этом случае перенос времени приема препарата будет способствовать улучшению приверженности лечению.
В целом применение современных препаратов тирео-идных гормонов обеспечивает достижение компенсации гипотиреоза, что приводит к улучшению самочувствия пациентов, купированию симптомов и повышению качества жизни. Наличие препаратов L-T4 с широким спектром дозировок, включая 25, 50, 75, 88, 100, 112, 125, 137 и 150 мкг (эутирокс), позволяет подобрать адекватную дозу препарата, что способствует поддержанию компенсации заболевания и повышению приверженности пациента лечению.
СВЕДЕНИЯ ОБ АВТОРАХ
Моргунова Татьяна Борисовна – кандидат медицинских наук, ассистент кафедры эндокринологии ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России
Фадеев Валентин Викторович – доктор медицинских наук, заведующий кафедрой эндокринологии ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России