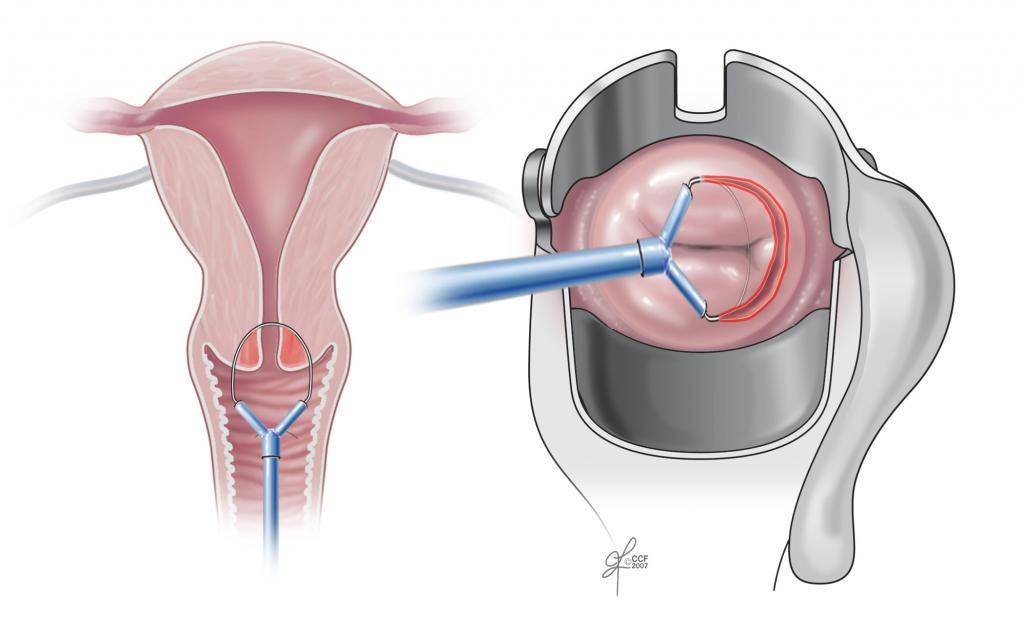
Манчестерская операция
Манчестерская операция представляет сложное хирургическое вмешательство, сочетающее несколько манипуляций: ампутацию шейки матки, укрепление её культи, ушивание влагалищных стенок, восстановление мышечных тканей тазового дна. Она показана при опущении матки и обеспечивает хорошие результаты, но не рекомендуется если женщина не миновала детородный возраст. Последнее обусловлено укорочением шейки матки, которое может спровоцировать выкидыш и ряд других серьёзных осложнений. Несмотря на то, что рецидивы после хирургического вмешательства случаются не чаще чем в 3,5% случаев, в гинекологии оно применяется не очень часто.
Операция входит в перечень услуг гинекологического отделения ЦЭЛТ. Наша многопрофильная клиника работает на рынке платных медицинских услуг Москвы уже почти три десятилетия. Наши гинекологи имеют за плечами десятилетия опыта практической и научной работы. В их распоряжении имеется мощная лечебно-диагностическая база для точной постановки диагноза и лечения в соответствии с международными стандартами. Узнать цену манчестерской операции можно в разделе «Услуги и цены». Мы регулярно меняем прайс-листы, но рекомендуем уточнять цифры на приёме у врача или по телефону у наших операторов.
Манчестерская операция: показания и противопоказания
Опущение матки второй и третьей степени, которое протекает на фоне такой патологии, как опущение мочевого пузыря во влагалище, спровоцированной несостоятельностью тазовой диафрагмы. Как уже упоминалось, хирургическое вмешательство практикуют лишь для пациенток, которые:
Манчестерская операция в гинекологии: подготовка
Поскольку хирургическое вмешательство проводится по плану, пациента готовят к нему комплексно в условиях амбулатории. В случае особой необходимости некоторые диагностические исследования повторяют в стационаре непосредственно перед операцией. Подготовка включает в себя:
Общеклиническое обследование – стандартное для всех влагалищных вмешательств:
Манчестерская операция проводится натощак и требует очистительной клизмы накануне. Утром в день операции пациентке нужно провести гигиенические процедуры и удалить волосы в области гениталий.
Техника манчестерской операции:
Два завершающих этапа – кольпорафия и леваторопластика – охватывают стенки влагалища и мышцы промежности. Благодаря им хирург возвращает половые органы на малый таз. Результаты:
Реабилитационный период после манчестерской операции
После операции пациентка остаётся под наблюдением медперсонала. Ей разрешают вставать уже на следующий день и в течение 48-ми часов делают инъекции солевых растворов. Для того, чтобы исключить риск развития закупорки кровеносных сосудов тромбами, рекомендуется ношение компрессионного белья и бинтование ног. Купирование болевых ощущений осуществляется за счёт приёма обезболивающих препаратов.
Помимо этого, врач назначает приём антикоагулянтов, антибиотиков и фармакологических средств, которые стимулируют восстановительные процессы организма. Каждое мочеиспускание сопровождается обработкой половых органов «зелёнкой». Через неделю после манчестерской операции пациентку выписывают домой, предварительно назначив приём уросептических препаратов и средств, которые препятствуют формированию тромбов. Начинать половую жизнь после манчестерской операции можно не ранее чем через полтора месяца. В течение этого периода запрещаются физические нагрузки и подъём тяжестей.
Осложнения после манчестерской операции
Выполняя кольпорафию или леваторопластику, хирург можно случайно повредить мочевой пузырь или прямую кишку. У пациентки может развиться сильное кровотечение из маточной шейки, если швы при формировании культи были наложены недостаточно тщательно. Отсутствие должной гигиены способно инициировать инфицирование послеоперационной раны. Достаточно высок риск образования тромбов в сосудах.
Грамотно проведённая манчестерская операция – залог восстановления нормальной формы влагалища, которая позволяет пациентке вести половую жизнь. В детородном возрасте в полной мере сохраняется менструация, но планировать беременность гинекологи ЦЭЛТ не рекомендуют. У нас работают ведущие отечественные специалисты: врачи высшей категории, кандидаты медицинских наук с опытом практической и научной работы от двадцати пяти лет. Записаться к ним на приём можно онлайн или связавшись с нашими операторами: +7 (495) 788-33-88. Не менее квалифицированные специалисты проводят септопластику в отделении отоларингологии.
Манчестерская операция
Манчестерской операцией в гинекологии называется комбинированное хирургическое вмешательство, сочетающее в себе следующие манипуляции: удаление шейки матки, ушивание стенок влагалища и восстановление мышц промежности. Операция применяется при патологическом опущении и выпадении матки. Данная патология нередко возникает у женщин во время сложных родов большим плодом, а также в менопаузе из-за ослабления мышц тазового дна.
Врачи Центра хирургии «СМ-Клиника» в Москве проводят манчестерскую операцию при наличии веских показаний. Вмешательство позволяет вернуть пациентке женское здоровье и улучшить качество жизни.
Преимущества проведения операции в «СМ-Клиника»
Показания к манчестерской операции
Проведение манчестерской операции показано в следующих ситуациях:
Подготовка к проведению манчестерской операции
Для того, чтобы достичь наилучшего результата и исключить возможность возникновения осложнений, пациентка должна пройти комплексную диагностику организма, включающую в себя:
В нашем центре вы сможете пройти все необходимые лабораторно-инструментальные исследования и осмотры специалистов всего за 1-2 дня. От заключения врачей о состоянии здоровья пациентки будет зависеть программа лечения и реабилитации.
Техника проведения операции
Манчестерская операция
Манчестерская операция выполняется под наркозом. Вмешательство состоит из нескольких этапов:
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Результат
Стоимость манчестерской операции полностью компенсируется ее положительным эффектом. Женщина перестает испытывать дискомфорт при ходьбе и чувство неловкости, связанное с недержанием мочи или газов, у нее повышается качество половой жизни, поскольку ткани становятся более чувствительными, а боль пропадает. За счет надежной фиксации мышц и слизистых вероятность рецидива минимальна.
Реабилитация после манчестерской операции
При гладком течении послеоперационного периода пациентка может быть выписана домой уже на 2-3 день.
Перед выпиской специалисты нашего центра проведут тщательный осмотр и дадут все необходимые рекомендации:
Почему именно мы?
Высокая квалификация и опыт врачей
Хирурги Центра — высококвалифицированные специалисты, имеющие значительный опыт работы в России и за рубежом.
Крупный хирургический центр
В Центре хирургии – 10 операционных и более 80 оперирующих специалистов по всем направлениям современной хирургии.
Современные малотравматичные методики
Выполняются эндоскопические и лапароскопические операции через мини-проколы, а также радиоволновая бескровная хирургия.
Специалисты Центра разрабатывают тактику хирургического лечения и программу реабилитации для каждого пациента.
Каждый пациент находится под наблюдением лечащего врача и медицинских специалистов до самой выписки. Стационар оснащен палатами интенсивной терапии.
Круглосуточный комфортабельный стационар
Круглосуточное медицинское наблюдение, высокая квалификация врачей и медицинских сестер, комфортабельные палаты, индивидуальное меню.
Комплексное лечение с использованием современных возможностей восстановительной медицины значительно сокращает процесс реабилитации.
Транспортировка пациента из любых регионов
Собственная Служба скорой помощи обеспечивает медицинскую транспортировку и госпитализацию пациентов в наш стационар из любых городов и регионов.
Хирургия пролапса тазовых органов: status praesens
Д.Д. Шкарупа
Д.м.н., заместитель директора ФГБУ «СПМЦ» Минздрава России (Университетская клиника СПбГУ), ассистент кафедры урологии СЗГМУ им. И.И. Мечникова
Подробный доклад о хирургических методах лечения пролапса тазовых органов представил на Невском урологическом форуме, проходившем в Санкт-Петербурге 2–3 июня 2016 года, заместитель директора ФГБУ «СПМЦ» Минздрава России (Университетская клиника СПбГУ), ассистент кафедры урологии СЗГМУ им. И.И. Мечникова, доктор медицинских наук Дмитрий Дмитриевич Шкарупа.
В своём сообщении Д.Д. Шкарупа постарался рассказать о том, на какой стадии развития сейчас находится хирургия пролапса тазовых органов. Внешние проявления пролапса зачастую похожи, но далеко не всегда однообразны. В частности, встречаются цистоцеле, энтероцеле и ректоцеле. Также возможны смешанные варианты, такие как утероцисторектоцеле. При этом, как отметил докладчик, на сегодня наступил конец эпохи, когда при любом дефекте тазового дна женщине устанавливался имплант (Elevate, Prolift и т.д.), заранее изготовленный по стандартной схеме и снабжённый инструкцией. Однако использование этой технологии, по словам докладчика, не всегда оправданно и зачастую сопряжено со множеством побочных эффектов. По этой причине стоит обойтись без имплантации синтетических материалов там, где это возможно.
Сегодня при лечении дефектов тазового дна специалист предлагает отталкиваться от уровня дефекта (1 уровень — апикальный и тракционный пролапс, 2 уровень — цистоцеле и переднее энтероцеле, а также ректоцеле и заднее энтероцеле, 3 уровень — недержание мочи при напряжении). В равной степени в переднем компартменте нужно отталкиваться от локализации эффекта (центральный, парацервикальный или паравагинальный). Также при любом уровне и локализации необходимо уделять внимание степени выраженности дефекта, жалобам пациентки и функциональным нарушениям. При этом следует учитывать анатомические дефекты без клинических проявлений, данные опросников, УЗИ с определением объёма остаточной мочи и урофлоуметрии.
Итак, что можно предложить пациентке на 1 уровне дефекта? Как известно, опущение передней стенки влагалища часто коррелирует с апикальным пролапсом. Повреждение связочного аппарата на 1 уровне поддержки (крестцово-маточные и кардинальные связки), приводящее к апикальному пролапсу, — который может быть изолированным или сопутствовать цистоцеле и ректоцеле (при 3–4 стадиях — в 80–100% случаев). Как подчеркнул докладчик, всегда необходимо адресовывать реконструктивные операции на первый уровень поддержки. Самой распространённой операцией выбора является кольпосуспензия по Mayo/McCall: в частности, эта техника широко используется в клиниках США. В сочетании с кольпосуспензией по Mayo/McCall, как правило, проводится вагинальная гистерэктомия. В ходе операции используется специальный зажим. При использовании этой техники может происходить аппликация мочеточника, при этом считается, что вероятность повреждения мочеточника ниже при глубоком наложении швов. Докладчик отметил низкий уровень распространённости этой методики в России. По собственному опыту пребывания в американских учреждениях здравоохранения он подчёркивает более выраженную по сравнению с российской интеграцию различных специальностей (урологической, гинекологической и хирургической) в операционных. Согласно имеющимся статистическим данным, количество повторных операций после кольпосуспензии по Mayo/McCall достаточно низко и варьирует, по результатам различных исследований, от 0 до 14% случаев. Однако Д.Д. Шкарупа ставит под сомнение практическую ценность этих показателей, отмечая отсутствие каких-либо данных о распространённости самого рецидива пролапса.
Другой вариант — «манчестерская» операция, технология, которая, напротив, используется в России довольно часто. Недостаток её, по мнению докладчика, состоит в том, что структуры, на которые накладываются швы, завязываемые затем на передней полуокружности шейки матки, далеко не всегда идентифицируемы, что плохо при выраженных степенях пролапса. Дисплазия соединительной ткани затрагивает крестцово-маточные и кардинальные связки, что является в данном случае проблемой. За счёт этого применение этой методики сопряжено с достаточно большим количеством рецидивов.
Ещё один доступный вариант — сакрокольпопексия, которая сегодня выполняется очень часто. Это аппаратно-зависимая технология: для проведения требуются качественная эндоскопическая стойка, биполяр, морцеллятор и т.д. Сделать такую операцию довольно сложно, и чаще всего сегодня проводится надвлагалищная ампутация с подшиванием переднего и заднего листков сетки. Если операция проводится технически корректно, апикальная поддержка достигается. Среди её минусов — как минимум, два часа в положении Тренделенбурга. Важно понимать, что этот метод направлен только на устранение апикального дефекта: устранение цистоцеле и ректоцеле абдоминальным доступом неэффективно. Также впоследствии возможно развитие нейрогенных расстройств дефекации. В отдалённых последствиях, согласно результатам исследования 2015 года (P. von Theobald), — около 25% реопераций, чаще всего по поводу цистоцеле. Отдалённая эффективность оценивается приблизительно в 70%. Как подчеркнул докладчик, это хорошая операция в целом, но, как и любой другой метод, она не должна использоваться повально — необходимы чёткие показания.
Основой стандартизованного подхода к апикальной реконструкции можно считать крестцово-остистую связку. Это мощная, постоянно присутствующая у всех женщин структура, в своей проксимальной части безопасная для работы. При этом выше, ниже и в латеральной части работать ни в коем случае нельзя. Часто применяемый метод — односторонняя крестцово-остистая фиксация. Проблема операции в том, что она требует идеальной длины влагалища (достающего до крестцово-остистой связки). Кроме того, возникающее натяжение швов часто приводит к болям у пациенток. Отдалённые результаты широко варьируют по показаниям различных исследований: от 60–70% до 90% эффективности.
Также еще в 90-х годах начал рассматриваться метод билатеральной крестцовоостистой кольпопексии с применением синтетического протеза вагинальным доступом. Здесь возникает вопрос обоснованности применения синтетических сеток. При цистоцеле 3 и 4 стадии использование сетки снижает риск рецидива более чем в 3 раза. Однако риск диспареунии на 13% больше, чем при передней кольпоррафии.
В декабре 2015 года Научный комитет по инновационным технологиям и рискам представил своё документальное решение по использовании имплантов в урогинекологии. Суть его сводится к тому, что использование имплантов на сегодня допустимо при надлежащем обучении, однако требует дальнейших исследований, сбора аналитических данных и накопления материала. В свою очередь, в январе 2016 года американское Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (Food and Drug Administration, FDA) перенесло импланты для вагинальной хирургии из второго класса риска в третий, по сути, приравняв их к кардиоваскулярным имплантам. Таким образом, теперь перед их выводом на рынок требуются испытания другого, более строгого уровня, которые в течение 30 месяцев, начиная с января, обязаны пройти все действующие в США компании-производители. На сегодня это уже заставило некоторые компании прекратить своё существование.
С точки зрения, принятой сейчас в европейском урогинекологическом сообществе, использование сеток оправданно при высоком риске рецидивов, четвёртой стадии или апикальном пролапсе, а также при наличии истории предыдущих процедур, оказавшихся неэффективными. Базовыми показаниями являются цистоцеле 3–4 стадии, включая цистоцеле с апикальным пролапсом, и апикальный пролапс 2–4 стадии. Напротив, не стоит ставить сетку при диабете, атрофии вагинального эпителия (что спорно, по мнению докладчика), после облучения и при использовании стероидных препаратов.
Сам по себе метод билатеральной крестцово-остистой фиксации основан на применении заднего интравагинального слинга. Относительно его эффективности и отдалённых последствий данные разнятся: так, по результатам одного из исследований как осложнения наблюдались случаи проктотомии и гематомы, другие же работы докладывают о весьма удовлетворительных результатах. Однако в 2013 году группа исследователей отмечала большое количество гнойных осложнений при использовании импланта «Tyco», который, впрочем, к этому времени уже практически вышел из употребления. Эту проблему Д.Д. Шкарупа разъясняет так: любой синтетический имплант предварительно покрывается альбумином и прочими белками, после чего начинается так называемая «гонка за поверхность», в которой бактерии соревнуются в скорости колонизации с иммунокомпетентными клетками. Кто в этом случае победит, зависит от импланта. Полифиламентный имплант «Tyco», колонизируется бактериями прежде, чем туда попадут иммунокомпетентные клетки. При использовании правильных материалов результаты применения методики оказывались гораздо более позитивными: по данным ряда исследований, эффективность достигает 93%.
В России на данное время наиболее широко используется имплант УроСлинг — сетчатый эндопротез-лента для реконструкции апикального отдела малого таза: крестцово-остистой фиксации (задний интравагинальный слинг). Он изготовлен из монофиламентного материала (полипропиленовые мононити диаметром 0,12 мм). Этот имплант шире, чем просто УроСлинг, примерно на 5 мм, благодаря чему лучше фиксируется в тканях.
На 2 уровне поддержки (лобково-шеечная фасция — Гальбана и ректо-вагинальная фасция — Денонвилье) выполняется, в частности, передняя кольпоррафия. При поверхностном доступе с отслоением слизистой накладываются кисетные швы, изза чего глубина передней стенки влагалища уменьшается. Реальные результаты кольпоррафии оценить сложно из-за разнообразия технологий выполнения, но в среднем при выраженных стадиях пролапса она составляет не более 50% с высоким риском рецидивов. Стоит учитывать также, что дефекты лобково-шеечной фасции бывают трёх видов (центральный, парацервикальный и паравагинальный), и от вида дефекта в высокой степени зависит эффективность операции. Согласно магнитно-резонансным исследованиям, центральные дефекты встречаются примерно в 40% случаев, латеральные — в 46%, и парацервикальные — в оставшихся примерно 15%. Таким образом, если делать переднюю кольпоррафию всем без исключения женщинам с опущением «передней стенки», примерно в 40% случаев результат будет хорошим (присутствует центральный дефект фасции Гальбана), однако лучше заранее определить вид дефекта. В итоге классическая «супрафасциальная» передняя кольпоррафия является высокоэффективной только при центральном и, возможно, при парацервикальном дефекте лобково-шеечной фасции. Апикальной фасции при этом нет, то есть операция потенциально неэффективна при цистоцеле 3–4 стадии, когда почти в 100% случаев присутствует апикальный дефект. Наложение глубоких швов затруднено, так как есть риск прошить мочевой пузырь или прямую кишку.
В 2016 году Д.Д. Шкарупой и Н.Д. Кубиным было предложено проведение комбинированной реконструкции переднего и апикального отделов тазового дна, при которой сочетаются задний интравагинальный слинг через передний доступ (билатеральная крестцово-остистая фиксация) и субфасциальная передняя кольпоррафия. Таким образом, снимается риск прошить мочевой пузырь или прямую кишку. Среди преимуществ предлагаемой методики — возможность применения при передне-апикальных и задне-апикальных дефектах или их сочетании; «радикальная» коррекция апикального дефекта; устранение центральных и парацервикальных дефектов фасции без применения сетки («синтетика» не контактирует со стенками влагалища), но при этом сохранение «единства» всей конструкции; отсутствие риска уменьшения длины стенки влагалища (как при классических «кисетных» швах); малая траматичность и малое операционное время.
Классическая российская методика лечения больших пролапсов — вагинальная гистерэктомия с радикальной леваторопластикой. В качестве главного недостатка этой операции докладчик отметил практически полную невозможность для пациентки жить половой жизнью после её проведения. Кроме того, достаточно высок риск развития диспареунии после леваторопластики. Показаниями к такой операции могут являться выраженные дефекты сухожильного центра промежности и сфинктера прямой кишки.
Помимо этого, Д.Д. Шкарупа коснулся «гарпунных» методик фиксации имплантов. Сегодня на рынке присутствует множество видов гарпунов, однако общим для методики в целом является наличие неподвижной точки фиксации ножки импланта. С точки зрения докладчика, легенда о безопасности гарпунных методик по сей день остаётся легендой. Ни одно из существующих исследований не подтверждает снижения вероятности кровотечения, повреждения внутренних органов и сосудов или других тяжёлых осложнений при их применении. В то же время результаты указывают на некоторое снижение частоты эрозий и возрастание частоты недержания мочи de novo. К преимуществам гарпунных методик относится отсутствие перфорации кожи и мышц в паховой и ягодичной областях, а также прохождения в ишиоректальном клетчатом пространстве (при апикальной фиксации). Также отмечаются менее выраженные боли в раннем послеоперационном периоде (по сравнению с троакарной техникой) в течение 1–2 дней. К недостаткам гарпунной или шовной методики Д.Д. Шкарупа, помимо этого, относит невозможность «самонастройки» натяжения рукавов протеза в раннем послеоперационном периоде; ненадёжную фиксацию при низкой прочности или неподходящей структуре опорных тканей (крестцово-остистая связка, обтураторная мембрана и другие); проблемы с извлечением рукавов в случае перфорации мочевого пузыря или прямой кишки; низкий уровень универсальности; неудобство реконструкции «погружённого» апикального уровня; а также развитие психологических барьеров у хирурга (трудно перестроиться на другую технику). Плюс ко всему, таз человека, как правило, несимметричен, а кости таза подвижны относительно друг друга.
Таким образом, крестцово-остистая связка с одной стороны находится в большем натяжении, а с другой — в меньшем. Импланты для реконструкции тазового дна, в свою очередь, симметричны, так что неподвижная фиксация к скелетным связкам может быть причиной болевого синдрома. Как видно из этого, основная проблема гарпунов — ограничение подвижности структур, к которым они фиксируются, так что идеальный вариант — фиксация к костям.
В итоге, как считает Дмитрий Дмитриевич, допустимая область применения гарпунов — фиксация ножек Пелвикса переднего при цистоцеле 3 стадии с умеренным апикальным пролапсом (до POP-Q C+2) у пациенток без анамнеза дорсалгии/люмбалгии.
Что касается осложнений, по результатам представленного исследования в группе из 445 повторно прооперированных пациенток с сетками в 3,7% встречалась эрозия как основная жалоба (в основном эрозии по линии шва), в 32,5% — жалобы на спонтанные боли, в 14,7% — диспареуния. Стоит отметить, что в группе со слингами боль встречалась на 20% чаще. Также стоит отметить, что 83% пациенток с осложнениями перенесли гистерэктомию, а 92,5% устраняли осложнения не у тех специалистов, кто проводил первичную операцию. Таким образом, только 7,5% врачей получат обратную связь, а остальные продолжат оставаться в уверенности, что проводят хирургические вмешательства без осложнений.
В общем среди факторов риска осложнений отмечаются оперативная техника (на первом месте), следом — опыт хирурга, за ним — предыдущие операции по поводу пролапса тазовых органов, далее — симультанная гистерэктомия, а после этого, в порядке убывания, наличие разреза типа «перевёрнутая Т» при симультанной гистерэктомии, тотальная сетка, свойства сетки, молодой возраст, сексуальная активность и курение.
В заключение выступающий привёл ещё немного американской статистики: согласно данным исследования 2015 года, у женщины в США риск остаться без матки к 50 годам составляет порядка 49%. На сегодня там ежегодно проводится около 600 тыс. гистерэктомий. При этом в Швеции, где уровень жизни заметно выше, гистерэктомии проводятся в 6 раз реже. Докладчик объясняет это наличием своего рода бизнеса по проведению таких операций в Северной Америке. При этом, по данным скандинавского исследования 2012 года, почти у 15% пациенток после гистерэктомии возникают боли, которых не было до вмешательства. В заключение Д.Д. Шкарупа предостерёг специалистов от «скоростного» освоения хирургических техник в этой области на мастер-классах без углублённого изучения проблемы.
Материал подготовила Ю.Г. Болдырева
Манчестерская операция
Манчестерская операция — это хирургическое вмешательство, позволяющее восстановить нормальное положение органов мочеполовой системы женщины. Такое радикальное лечение необходимо пациенткам, у которых имеется опущение мочевого пузыря, матки, цервикса, влагалища. Оно подразумевает частичное удаление шейки матки, ушивание вагины, укрепление связочного аппарата, мышц тазового дна. Манчестерская операция в ряде случаев является единственным эффективным способом решения проблемы цистоцеле и опущения внутренних половых органов женщины. При этом она не так часто проводится, в частности в Москве, в силу ряда причин.
Клиника Seline является одним из немногих медицинских центров, где врачи-гинекологи виртуозно проводят манчестерскую операцию. Нашим специалистам удаётся таким образом повысить качество жизни пациентов, сделать их увереннее в себе, предотвратить целый ряд негативных последствий для здоровья, которые неизбежны при отсутствии своевременной хирургической помощи. Манчестерская операция даёт высокие шансы на то, что женщине с опущением внутренних органов больше не придётся отказывать своему партнёру в сексе, бояться чихнуть, не сдержать газы и т. д. Дискомфорт уходит, а на смену ему приходит новая, полноценная жизнь.
Одно из условий выздоровления — желание выздороветь.
Луций Анней Сенека
| Продолжительность операции | Анестезия | Подготовка | Реабилитация |
|---|---|---|---|
| 1-3 часа | Региональная/общая | Требуется | 4-6 недель |
Кому нужна операция?
Хирургическое вмешательство по укорочению шейки матки, пластике влагалище, реэкспозиции тазовых органов показано женщинам с установленным диагнозом:
Манчестерская операция проводится только в отношении тех женщин, которые уже имеют своих детей и больше не планируют беременность, находятся в постклимактерическом периоде.
Чаще всего нашими пациентами на операционном столе становятся клиентки клиники, уже испытавшие счастье материнства два раза и более путём естественных вагинальных родов, кто смог разродиться крупным плодом, занимался профессиональным спортом или тяжёлым физическим трудом (в строительстве, сельском хозяйстве и т. д.). Всем им пришлось нелегко, и их женское здоровье пошатнулось. Это является прямым показанием к проведению манчестерской операции.
Когда хирургическое вмешательство проводить нельзя?
Беременность и её планирование является одним из главных противопоказанием к выполнению манчестерской операции. Это связано с тем, что в процессе хирургического вмешательства будет проводиться частичная ампутация шейки матки. А её укорочение грозит тем, что женщина просто не сможет выносить малыша. При этом на менструальную функцию операция не влияет. Месячные будут идти, как прежде.
Существуют и другие противопоказания к манчестерской операции:
Решение о возможности проведения хирургического вмешательства остаётся всегда за врачом.
Как подготовиться к операции?
Подготовка является обязательным этапом любого хирургического лечения. Она включает некоторые изменения образа жизни, выполнение правил личной гигиены, гинекологический осмотр, диагностические тесты и консультацию нескольких специалистов. Это необходимо для исключения противопоказаний к проведению операции, определения тактики ведения пациента.
Перед удалением шейки матки следует:
Когда у пациента на руках уже будут все результаты анализов и допуск от терапевта, можно планировать дату операции.
Накануне поступления в отделение гинекологии следует сделать очистительную клизму и не принимать пищу позднее, чем за 8 часов до начала хирургического вмешательства. Непосредственно перед оперативными манипуляциями сбриваются волосы в области паха и принимается гигиенический душ.
Что происходит во время операции?
Врач придерживается следующего алгоритма:
Видимых рубцов в результате манчестерской операции не остаётся. Снятия внутренних швов, как правило, не требуется.
Каких результатов стоит ожидать от данного метода лечения?
Операция не простая. Однако усилия докторов не напрасны. Женщине больше ничего не мешает при ходьбе, исчезает дискомфорт в покое, у неё восстанавливается контроль мочеиспускания, сексуальная жизнь, эстетика половых органов улучшается. При этом риск рецидива минимальный.
Как проходит восстановление?
После проведения манчестерской операции за женщиной требуется наблюдение. Как правило, дней через 5-7 она может быть выписана из стационара. Период реабилитации в среднем составляет 1-1,5 месяца.
В условиях клиники женщину постепенно «расхаживают». В первый же день вставать вовсе запрещается. Женщине показано ношение компрессионных чулков с целью профилактики тромбоэмболии.
Несмотря на то, что швы не видны, не требуют снятия, их нужно регулярно обрабатывать. Это находится в компетенции медицинского персонала клиники. Спринцевания показаны на третьи сутки после выполнения оперативного вмешательства.
После операции показана медикаментозная терапия. Как правило, врачи назначают:
В период восстановления показан половой покой в течение 6 недель. В это время женщине также следует поберечь себя и не носить ничего тяжелее 3 кг. Спорт в период реабилитации ограничивается выполнением специальных упражнений, способствующих укреплению тазовых мышц.
Серьёзных ограничений в еде нет. Однако пациентке стоит помнить о том, что в данном периоде необходимо тщательно выбирать продукты для приготовления пищи. Следует отказать себе в фасоли, сдобе, квашеной капусте, винограде и прочих вкусностях, которые вызывает повышенное газообразование в кишечнике.
Обязательным является плановое посещение доктора. При этом не стоит бояться. Гинекологический осмотр будет осуществляться не ранее, чем через 6 недель, то есть когда «там» всё окончательно заживёт.
А если всё пошло не плану?
К сожалению, случается и такое, что во время операции или по её завершению возникают внештатные ситуации. Это может случиться как по вине врача, так и вследствие индивидуальных особенностей пациента, о которых никто не мог знать до проведения хирургического вмешательства.
Ампутация шейки матки во время манчестерской операции сопряжена с такими рисками, как:
Своевременно выявленное осложнение может быть сразу же устранено и не нанесёт серьёзного урона здоровью и жизни пациентки. Однако длительное игнорирование жалоб женщины, отсутствие должного ухода и наблюдения за послеоперационной больной, а также непонимание проблемы вследствие недостаточного профессионализма доктора, может привести даже к инвалидизации и её смерти.
У пациенток Seline не возникает подобных проблем. Они находятся в надёжных руках большого штата опытных гинекологов, хирургов, медсестёр и специалистов по телу.