Липурия (жир в моче) — причины, диагностика и лечение
Липурия что это
Липурия (от греческого lipos – жир, uron – моча), или липидурия – наличие жира в моче. В норме липиды отсутствуют в моче, или же их количество не превышает 2 мг/л.
Именно поэтому липурия – патологическое состояние. Жиры в моче могут быть представлены зернами, зернистыми шарами, липоидными цилиндрами или скоплениями липоидных зерен, которые различимы лишь под микроскопом.
Липиды – общее название для веществ различных классов. К ним относят
Все эти соединения очень важны для организма, поэтому нарушения обмена жиров, жирных кислот и холестерина приводят к печальным последствиям.
Причины
Моча – индикатор работы почек, а почки, в свою очередь, показатель работы организма в целом. По моче можно определить функцию многих органов и их систем.
Появление жировых капель в моче, плавающих на поверхности, не носит характер самостоятельного заболевания. Скорее, это частное проявление нарушения работы почек (возможно, на фоне болезни другой системы органов), поэтому важно провести диагностику и выявить причину отклонения.
Симптом липурии чаще всего наблюдается при нефротическом синдроме. Нефротический синдром – это понятие, объединяющее клинические симптомы и результаты лабораторных исследований, ведущими из которых являются отеки и протеинурия (белок в моче).
Некоторые врачи выделяют его в качестве самостоятельной патологии, другие же относят к сопутствующему синдрому. Его причиной могут стать заболевания, при которых происходит поражение почечного клубочка – клеточного фильтра почки.
При этом липурия наблюдается в разгар заболевания, исчезая с переходом его в стадию необратимой хронической почечной болезни.
Жир в моче можно обнаружить при переломе трубчатых костей. Когда ломаются кости, происходит структурное изменение окружающих тканей, после чего в кровеносное русло попадает жидкий жир из костного мозга.
При этом также повышается содержание липидов в крови. Может возникнуть осложнение в виде жировой эмболии – полной закупорки просвета сосуда жировыми включениями.
Оперативные вмешательства по различным поводам могут привести к выделению жира с мочой, особенно при обширном иссечении подкожно-жировой клетчатки. Чаще других этому подвержены люди, страдающие ожирением.
Также жир в моче может быть обнаружен при сахарном диабете. Диабетическая нефропатия – синдром, при котором в почке страдают почечные канальца и клубочки, проявляется в результате нарушения обмена белков, жиров, жирных кислот и холестерина.
Симптомы
Человек может и не заметить отклонения в моче, так как жиры почти не изменяют внешний вид мочи. Она может немного помутнеть, но это можно и не отметить при мочеиспускании.
Симптомы связаны не с липурией как таковой, а с заболеванием, которое стало причиной этого состояния.
При нефротическом синдроме выражен отечный симптом. Отеки носят общий характер. Сначала отекают веки, лицо, лодыжки, поясничная область, затем охватывается туловище целиком. Отек всей подкожной клетчатки организма – анасарка – нередко сопровождает этот синдром.
Кроме того, в предшествии анасарке отеки распространяются и на полости тела, вызывая такие состояния, как асцит (скопление жидкости в брюшной полости), гидроторакс (жидкость в грудной полости).
Помимо отеков, при нефротическом синдроме пациентов беспокоят изменениям кожи – шелушение, сухость, бледность. Эти нарушения возникают из-за нарушения трофики кожи при отеках.
Как было указано выше, нефротический синдром может быть самостоятельной болезнью, а может служить признаком других заболеваний. Задача врача – провести дифференциальную диагностику между патологиями выделительной и других систем, способными вызвать синдром.
Диагностика
Анализ мочи – один из главнейших методов диагностики различных заболеваний органов и их систем. Он может показать отклонения при различных состояниях.
При нефротическом синдроме выявляют протеинурию – белок в моче. В норме содержание в моче белка не более 50 мг/л за сутки. При патологии количество белка может достигать более 2000 мг/л в сутки.
Острый гломерулонефрит отличается гематурией – наличием эритроцитов крови в моче. Моча приобретает вид «мясных помоев».
При диагностике заболеваний, явившихся причиной липурии, незаменимыми являются общий анализ крови и биохимический анализ. Если врач выявит отклонения по результатам анализов, то в ход пойдут инструментальные методы диагностики, например, УЗИ, рентген.
Лечение
Сам по себе симптом жира в моче не является показанием к лечению. Так, если липурия возникла вследствие перелома крупной кости или оперативного вмешательства, то никакой терапии не требуется.
Если же жир в моче явился симптомом какого-либо заболевания, то нужно лечить основную болезнь. Выбор немедикаментозной и лекарственной терапии производит врач-терапевт или иной специалист.
В любом случае, при липурии имеет смысл понизить содержание жиров в пище. Если вес пациента избыточен, то иногда прибегают к гиполипидемическим препаратам. Они снижают концентрацию жиров в крови.
Есть несколько групп гиполипидемических средств, из них чаще других применяют статины – Розувастатин (Розулип, Розистарк), Симвастатин (Вазалип), Аторвастатин (Аторис). Все они снижают риск сердечно-сосудистых осложнений, связанных с гиперлипидемией (высокая концентрация липидов крови) и повышенным содержанием холестерина в крови.
При нефротическом синдроме показаны диуретики. Применяют фуросемид, гипотиазид, группу спиронолактонов (верошпирон). Их назначают лишь при выраженном отечном синдроме.
Если нефротический синдром вызван гломерулонефритом, то первый из назначаемых препаратов – преднизолон, в виде таблеток 1-2 мг/кг в 2-4 приема в сутки.
Что значит, если моча с жирными пятнами: возможные заболевания
Обнаруженный в моче жир – повод для обращения к врачу и углубленной диагностики. В домашних условиях заподозрить нарушение можно по маслянистой пленке, плавающей на поверхности урины, и резкому запаху. Липурия – не самостоятельное заболевание, а только симптом. Причиной жировых включений в моче может быть как неправильное питание, так и серьезные проблемы со здоровьем. Показатели приходят в норму самостоятельно после устранения провоцирующего фактора.
Как в мочу попадает жир
Для нормального функционирования организму необходимы жиры. Они содержатся в различных тканях и выполняют важные функции. Обмен жиров начинается в двенадцатиперстной кишке, где они расщепляются желчными кислотами на мелкие частицы. Дальнейшее растворение липидов происходит в тонкой кишке.
В норме жир выделяется сальными и потовыми железами и кишечником. В кале и моче он может обнаруживаться в небольших количествах. Если обмен жиров нарушен, то в каловых массах его содержание увеличивается. Также развивается липурия, заподозрить которую можно по жировым соединениях, появившихся в моче.
Заболевания, которые приводят к липурии
Липурия, для которой характерно наличие жира в урине, – это не самостоятельное заболевание, а только симптом, указывающий на проблемы в работе различных органов и систем.

Жирные пятна в моче обнаруживаются и после оперативного вмешательства. После разрезания подкожной жировой клетчатки и сосудов липиды попадают в кровяное русло, затем – в канальцы почек. Чаще всего проблема возникает у людей с избыточной массой тела. Жир, обнаруженный в урине после операции, – это временное явление, которое исчезает самостоятельно.
Другие причины появления жира в моче:
В детском возрасте липурия обнаруживается в самом начале заболевания, так как процессы обмена у детей протекают быстрее. Причины жира в моче те же, что и у взрослых людей.
Также спровоцировать проблему у ребенка могут отравления, сопровождающиеся рвотой и поносом. Так как организм обезвоживается, повышается концентрация мочи, в ней обнаруживается жир. Чтобы не пропустить начало опасного заболевания, родители должны показать ребенка врачу при изменении цвета или запаха мочи.
Какой анализ нужно сдать
Если обнаружены жирные пятна в моче у ребенка или взрослого, необходимо сдать общий анализ мочи. Для получения достоверного результата нужно подготовиться к исследованию:
Визуальный признак, указывающий на то, что в моче содержатся липиды, – непрозрачность. Устанавливают причину помутнения, исследуя осадок урины под микроскопом, или при помощи химического анализа. О том, что в биоматериале присутствуют липиды, свидетельствует исчезновение помутнения при добавлении эфира.
В литре урины в норме должно содержаться не более 2 мл липидов.
Для постановки диагноза только наличия жира в моче недостаточно. Назначают также биохимический анализ мочи, чтобы выявить такие показатели:
Дополнительно нужно сдать кровь на биохимию. При отклонениях в анализах исследуются почки, поджелудочная железа и желчный пузырь с помощью инструментальных методов.

Как устранить нарушение обмена веществ
Убрать проблему можно с помощью комплексного подхода, который включает коррекцию питания и применение лекарственных средств. Медикаменты может назначать только врач, учитывая индивидуальные особенности больного. Если жир появился в моче из-за хронического заболевания, рекомендуется прием препаратов для лечения конкретной патологии.
Медикаменты
Для коррекции состояния чаще всего назначают лекарства, подавляющие активность фермента, который участвует в преобразовании липидов:
Диета
Если причина липурии – физиологическое ожирение, то решить проблему будет нелегко. Основной метод терапии – подбор правильной диеты. Больному рекомендуется:
Жир в анализе мочи – симптом, который должен стать поводом для обращения к врачу. В медицинской практике редко встречается это нарушение, но оно всегда указывает на серьезные проблемы со здоровьем. Самолечение исключено. Назначать медикаменты и подбирать схему терапии должен только специалист после анализа мочи и других исследований.
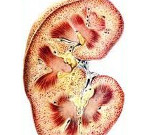
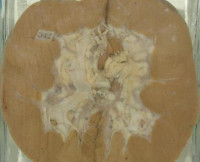
Липоидный нефроз – это заболевание, характеризующееся дистрофическим поражением клубочков с развитием нефротического синдрома. На начальных стадиях симптомы не определяются, в дальнейшем развиваются отеки подкожной жировой клетчатки, слабость, сильная жажда, нарушения аппетита. Диагностика производится на основании результатов лабораторных исследований (общие и биохимические анализы крови и мочи), осмотра больного, УЗИ почек. В спорных случаях назначается биопсия ткани органа для последующего гистологического изучения. Лечение заключается в разработке специальной диеты, применении кортикостероидных и диуретических средств, инфузионной терапии.
Общие сведения
Липоидный нефроз (болезнь подоцитов, идиопатический нефротический синдром детей, ИНСД) – редкое заболевание неясной этиологии, первично поражающее пациентов в возрасте до 4-5 лет. Аналогичные изменения в почках возникают у взрослых с инфекционными состояниями (туберкулез, дифтерия, сифилис) или интоксикацией организма тяжелыми металлами. Согласно статистическим данным, мальчики страдают от первичной патологии в два раза чаще девочек, вторичные формы не имеют особенностей в половом распределении.
Причина состояния кроется в нарушенной работе подоцитов – клеток, покрывающих капилляры в клубочках нефрона. Именно с этим связано синонимичное название заболевания. Среди всех поражений почечной системы доля данного нефроза колеблется в пределах 0,4-0,6%, при этом количество взрослых составляет около 20% от всех заболевших.
Причины
Этиология первичного липоидного нефроза на сегодняшний момент неизвестна. Предполагается влияние преимущественно эндогенных факторов. Изучение патогенетических процессов выявило нарушение некоторых звеньев Т-клеточного иммунитета, приводящее к повышенному выделению специфических цитокинов. У ряда больных помимо почечных нарушений отмечаются аллергические патологии и поражения кожи (псориаз).
Вторичное поражение почечной ткани, аналогичное липоидному нефрозу, обычно возникает на фоне хронических патологий инфекционного, опухолевого или интоксикационного генеза. Причиной заболевания также считается аномальная активность иммунной системы, приводящая к избирательному поражению подоцитов клубочков.
Считается, что у лиц с вторичными формами нефроза имеется генетическая предрасположенность к нефротическому состоянию, а системная патология выступает провоцирующим фактором, увеличивая вероятность опосредованного повреждения почек. Нередко отличить липоидные изменения от некоторых форм гломерулонефрита можно только при исследовании ультраструктуры почек посредством электронной микроскопии.
Патогенез
Установлено, что липоидный нефроз обусловлен нарушениями в Т-клеточном сегменте иммунной системы. При идиопатическом нефротическом синдроме детей эти аномалии являются первичными, обусловлены генетическими факторами. Некоторые системные заболевания также могут аномальным образом активировать иммунитет. В результате происходит резкое увеличение популяции Т-супрессоров на фоне значительного выделения цитокинов и интерлейкинов (ИЛ).
Особенно пагубно на клубочки нефрона воздействуют повышенные концентрации ИЛ-8, который уменьшает заряд мембран подоцитов. В результате увеличивается проницаемость стенок капилляров для белков, главным образом – альбуминов, имеющих отрицательный заряд. Попадая в канальцевую систему, протеины закупоривают ее и способствуют деградации эпителиальных клеток, в конечном итоге нефрон полностью перестает выполнять свои функции.
Потеря значительных количеств белка потенцирует изменение реологических свойств плазмы крови. Снижение онкотического давления наряду с нарушением реабсорбции воды и ионов натрия в почках становится причиной отеков. В качестве компенсаторной реакции для улучшения вязкости крови развивается гиперлипидемия. Массовое «выключение» нефронов приводит к хронической почечной недостаточности. С мочой теряются не только альбумины, но и другие протеины, в частности иммуноглобулины классов A и G. Этим обусловлено снижение сопротивляемости организма инфекциям вплоть до вторичного иммунодефицита.
Классификация
Изучение причин липоидного нефроза и разработка принципов классификации данного состояния продолжаются. В настоящее время в практической урологии выделяют две основные группы патологии – идиопатический и вторичный нефроз. Первый тип возникает преимущественно у детей, некоторыми исследователями считается «истинным» липоидным нефрозом. Второй вариант заболевания развивается у взрослых при системных патологиях – отдельные авторы относят его к разновидностям гломерулонефрита. Минимальные гломерулярные нарушения у взрослых по этиологическому признаку разделяют на следующие виды:
Приведенная выше классификация считается спорной. Изучение патологии осложняется тем, что для достоверного определения болезни подоцитов необходимо ультрамикроскопическое исследование. По клиническим и гистологическим (посредством световой микроскопии) данным липоидный нефроз очень сильно похож на ряд воспалительных поражений почечной ткани – например, мембранозный гломерулонефрит.
Симптомы липоидного нефроза
Клиническая картина обычно неясная, на начальном этапе заболевание ничем себя не проявляет. Первыми симптомами становятся слабость, разбитость, повышенная утомляемость, нарушения аппетита. Затем возникают отеки, сначала обычно на нижних конечностях, потом на лице, шее, в области поясницы. При тяжелом течении к ним присоединяется накопление жидкости в полостях тела – асцит, гидроторакс, проявляющиеся увеличением живота, затруднением дыхания. Кожные покровы бледные, отечные, ткани рыхлые, на них долго остаются следы от пальцев или других оказывающих давление предметов.
У детей симптомы идиопатического нефротического синдрома аналогичны клинической картине у взрослых. Развитию заболевания часто предшествует перенесенная вирусная инфекция или ангина. Вначале родители отмечают снижение двигательной активности ребенка, сонливость, капризность, нередко – отказ от пищи. После этого появляются отеки и признаки асцита.
Особенностью детской разновидности патологии является возникновение недостатка витаминов А, С, В1. Полигиповитаминоз сопровождается сухостью кожи, образованием кровоизлияний из-за ломкости капилляров, трещинами в углах рта. Возможны неврологические нарушения – чаще всего, снижение кожной чувствительности. Моча при любой форме заболевания приобретает бурый цвет и мутность, ее суточное количество снижается (олигурия).
Липоидный нефроз характеризуется волнообразным течением, периоды обострений с развитием отеков и иных нарушений чередуются с эпизодами спонтанной ремиссии. В межприступный период патология не проявляется, ее наличие можно определить только по протеинурии в результатах общего анализа мочи. При частых обострениях у больных развивается иммунодефицит, обусловленный потерей глобулинов крови. Его признаками являются пневмонии, бронхиты, частые гнойничковые поражения кожи. Характерно появление кожных трещин в области отеков с последующим развитием рожистого воспаления.
Осложнения
На высоте обострения липоидный нефроз опасен развитием шока из-за тяжелых электролитных нарушений и снижения объема циркулирующей крови. Возможны проблемы с дыханием из-за пневмоторакса, усугубленного респираторной инфекцией. Определенную угрозу несут бактериальные поражения кожи, часто принимающие тяжелый характер, существует риск развития сепсиса. При высокой частоте приступов заболевания отмечается гипохромная анемия. При отсутствии лечения со временем возможно формирование вторично-сморщенной почки, что становится причиной ХПН. По некоторым данным, липоидное поражение в отдаленной перспективе повышает риск возникновения амилоидоза.
Диагностика
Диагноз «липоидный нефроз» чаще применяют в современной педиатрической практике. У взрослых аналогичная клиническая картина зачастую определяется врачами-нефрологами как «минимальные гломерулярные изменения». Однако в большинстве случаев речь идет об одном и том же процессе – поражении подоцитов и клубочков при отсутствии иммунных комплексов. Для выявления патологии используют множество диагностических методик, часть из которых направлена на исключение иных почечных патологий со схожим течением. Алгоритм определения данного нефроза включает в себя следующие этапы:
При вторичном характере патологии производят определение наличия инфекционных, опухолевых или интоксикационных состояний и их тяжести. Дифференциальную диагностику проводят с мембранозным и другими типами гломерулонефрита, амилоидозом почек, пиелонефритом. Отличительной особенностью липоидного нефроза является относительное сохранение фильтрационной способности мочевыделительной системы на протяжении длительного времени.
Лечение липоидного нефроза
Терапевтические мероприятия направлены на устранение отеков, восполнение недостатка протеинов, профилактику инфекционных осложнений. Необходимо ослабить дистрофические процессы в почках, замедлить прогрессирование заболевания. С этой целью разрабатывается сложное комплексное лечение, включающее в себя не только использование лекарственных средств, но и специальную диету. Основными компонентами терапии болезни в нефрологии являются:
Особенностью лечения патологии у взрослых является одновременное устранение провоцирующего заболевания. В таком случае врач должен учитывать все возможные варианты взаимодействия лекарственных средств из разных групп. В период ремиссии больным рекомендуется санаторно-курортное лечение в регионах с теплым и сухим климатом.
Прогноз и профилактика
При своевременном выявлении липоидного нефроза у ребенка и активном лечении прогноз заболевания относительно благоприятный. Длительность течения может достигать 20 лет, в период обострений пациент временно теряет работоспособность по причине выраженных отеков и сопутствующих нарушений. При вторичном типе состояния прогноз во многом зависит от особенностей течения провоцирующей болезни.
Специфическая профилактика нефроза отсутствует, рекомендуется в полном объеме лечить заболевания, способные стимулировать такое поражение почек. Больным в бессимптомной стадии для предотвращения развития приступа следует придерживаться диеты, избегать переохлаждений и контактов с источниками инфекций. Необходимо регулярно проходить обследование у нефролога с контролем уровня белка в моче для профилактики осложнений.
Гиперлипидемии при хронической болезни почек: особенности и подходы к лечению
Хроническая болезнь почек, с присущим этим пациентам повышенным риском развития сердечно-сосудистых событий и смерти, требует контроля расстройств обмена липопротеинов. Рассмотрены возможности применения статинов у этих больных, а также гемфиброзила и оме
Patients with chronical kidney disease have high risk of cardiovascular changes and death, so it requires control of lipoprotein exchange disorders. Possibility of statins application with these patients as well as gemfibrozil and omega-3 polyunsaturated fatty acids are analyzed.
Гиперлипидемия является частым спутником заболеваний почек, в некоторых случаях даже отражающим степень активности почечного процесса. К сожалению, практически всегда наличие нарушений липидного обмена у почечного больного ухудшает прогноз как за счет ускорения нефросклероза, так и за счет ускорения атеросклероза и развития сердечно-сосудистых осложнений. «Нефротоксическое» действие липидов широко исследуется с 1982 г., когда J. Moorhead была предложена теория о повреждающем действии гиперлипидемии на эндотелий капилляров клубочков. С тех пор стало ясно, что мезангиальные клетки, имеющие рецепторы к липопротеинам низкой плотности (ЛПНП), связывают и окисляют их, это запускает каскад выработки цитокинов, стимулирующих пролиферацию мезангия и развитие гломерулосклероза. Параллельно снижается выработка защитных протеогликанов и коллагенолитических ферментов, регулирующих образование мезангиального матрикса, ослабляются фагоцитарные свойства мезангиоцитов, мезангий «перегружается» макромолекулами. Липопротеиды, отложившиеся в базальной мембране клеток, связывают отрицательно заряженные гликозаминогликаны и нейтрализуют ее отрицательный заряд, повышая проницаемость мембраны для белков. Помимо этого, фильтрующиеся в клубочках липопротеины, осаждаясь в канальцах почек, индуцируют и тубулоинтерстициальные процессы, склероз интерстиция и развитие почечной недостаточности. При избыточном накоплении крупных липидных включений мезангиальные клетки, макрофаги и эпителиальные клетки канальцев в интерстиции клетки приобретают вид «пенистых».
При диабетической нефропатии, в дополнение к вышесказанному, происходит связывание мезангиальными клетками гликозилированных ЛПНП, которые особенно подвержены перекисному окислению, и без того активированному при гипергликемии.
Предполагается, что окклюзия капилляров клубочков липидными депозитами и пенистыми клетками уменьшает клубочковую фильтрацию. Это в свою очередь приводит к повышению системного артериального давления и повышает внутриклубочковое давление в интактных нефронах и таким образом способствует гломерулосклерозу.
Считается, что наибольшее повреждение клубочков почек вызывает высокий уровень общего холестерина сыворотки (ОХС). Гиперхолестериновая диета у экспериментальных животных вызывает появление в клубочках липидных депозитов, моноцитарной инфильтрации и гиперклеточности мезангия, увеличение мезангиального матрикса. Параллельно росту уровня ОХС нарастает протеинурия и количество склерозированных клубочков.
Даже просто гиперхолестеринемия приводит не только к развитию протеинурии, уремии и гломерулосклероза, увеличению внутриклубочкового давления не только в эксперименте. Клиническими исследованиями показано, что гиперлипидемия при любых нефропатиях ускоряет прогрессирование почечной недостаточности, причем скорость прогрессирования зависит от уровня ОХС, триглицеридов (ТГ), липопротеидов очень низкой плотности (ЛПОНП), апоВ и липопротеидов высокой плотности (ЛПВП) сыворотки.
А. В. Смирновым (1997) [1], показано, что гиперлипопротеидемия, преимущественно IIб и IV типов, свойственна всем больным хроническим гломерулонефритом (ХГН), включая нетяжелые варианты, а ее выраженность зависит от клинического варианта заболевания, наличия нефротического синдрома (НС), хронической почечной недостаточности (ХПН) и артериальной гипертензии. Для нефротической гиперлипидемии характерно, прежде всего, значительное повышение уровня ОХС. При выраженном НС и длительном его персистировании повышается и уровень ТГ, ЛПНП, ЛПОНП при нормальном или несколько сниженном содержании липопротеидов высокой плотности (ЛПВП). Наблюдаются изменения субфракций ЛПВП, увеличивается уровень апоА1, снижается соотношение ОХС/апоА1 во всех субфракциях ЛПВП. По мере прогрессирования НС повышаются уровни фосфолипидов (ФЛ).
.gif) |





.gif)
.gif)
_550.gif)
_550.gif)
_550.gif)
_550.gif)