Лимфопения при коронавирусе что это такое
К гематологическим маркерам, по которым выделяют группы риска среди пациентов с COVID-19, относят количество лейкоцитов, лимфоцитов, нейтрофилов, отношение нейтрофилов к лимфоцитам, а также количество тромбоцитов и эозинофилов.
В работе Yang et al. сообщалось о лимфопении у 80% тяжелобольных пациентов с COVID-19, в то время как у Chen et al. лимфопения обнаружена у 25% пациентов с умеренным течением COVID-19. Эти наблюдения указывают на то, что лимфопения может быть связана с тяжестью течения заболевания. Qin et al. проанализировали маркеры, связанные с дисрегуляцией иммунной реакции в когорте 450 пациентов с подтвержденным COVID-19, и выявили, что для тяжелого течения заболевания характерны пониженный уровень лимфоцитов, повышенное количество лейкоцитов и высокое отношение нейтрофилов к лимфоцитам, а также низкое процентное содержание моноцитов, эозинофилов и базофилов, по сравнению с пациентами с умеренным течением. Аналогичным образом, в работе Henry et al. также сделан вывод в мета-анализе 21 исследования, включившего 3377 пациентов с подтвержденным COVID-19, что у пациентов с тяжелым течением заболевания и смертельным исходов наблюдались очень высокий уровень лейкоцитов и низкий уровень лимфоцитов и тромбоцитов, по сравнению с пациентами с нетяжелым течением болезни и выздоровевшими пациентами.
У пациентов с подтвержденным COVID-19 содержание Т-хелперов и Т-супрессоров были ниже нормы, причем чем ниже уровень Т-хелперов, тем тяжелее течение болезни. Более того, в тяжелых случаях процентное содержание интактных Т-хелперов было повышено, а Т-хелперов памяти снизилось. У пациентов с COVID-19 также понижен уровень регуляторных Т-клеток, которые более вероятно будут повреждены в тяжелых случаях. Цитотоксические лимфоциты, такие как цитотоксические Т-лимфоциты и естественные киллеры, необходимы для контроля вирусной инфекции, а функциональное истощение цитотоксических лимфоцитов коррелирует с прогрессированием болезни. По подтвержденным случаям COVID-19 лабораторные анализы показали, что среднее содержание лимфоцитов было ниже нормы.
При исследовании, в котором приняли участие 32 пациента с COVID-19, пониженный уровень эозинофилов был выявлен у 66% пациентов. Между уровнем эозинофилов и уровнем лимфоцитов существует прямая зависимость. В другом исследовании, в котором приняли участие 140 пациентов с COVID-19, эозинопения была обнаружена у 52,9%, и существовала прямая корреляция между уровнем эозинофилов и уровнем лимфоцитов при умеренном течении и тяжелом течении инфекции. Авторы Du et al. сообщали об очень низком уровне эозинофилов у 81,2% пациентов при поступлении, что может служить маркером неблагоприятного прогноза. Liu et al. также сообщали о низких значениях эозинофилов в начале госпитализации, которые потом возвращались к норме перед выпиской, на основании чего можно сделать вывод, что повышение уровня эозинофилов может быть индикатором улучшения клинической картины COVID-19. Однако по результатам систематического обзора литературы, «эозинопения может быть не связана с неблагоприятным течением COVID-19». В этой связи диагностическая ценность эозинопении при COVID-19 требует дополнительного изучения с участием большего числа пациентов для установления чувствительности и специфичности уровня эозинофилов.
Отношение нейтрофилов к лимфоцитам, рассчитанное простым отношением количества нейтрофилов к количеству лимфоцитов, является маркером воспаления, который может прогнозировать вероятность летального исхода у пациентов с различными сердечно-сосудистыми заболеваниями. Более того, в ходе мета-анализа отношение нейтрофилов к лимфоцитам было выявлено в качестве прогностического биомаркера у пациентов с сепсисом. Для пациентов с COVID-19 отношение нейтрофилов к лимфоцитам является независимым фактором риска перехода течения болезни в тяжелую форму. У пятидесяти (75,8%) пациентов с прогрессированием заболевания во время госпитализации отношение нейтрофилов к лимфоцитам составляло 2,973, что может указывать на тяжесть течения COVID-19. При использовании бинарной логистической регрессии были выявлены повышенные значения отношения нейтрофилов к лимфоцитам как независимый фактор неблагоприятного исхода при COVID-19, что было подтверждено в ходе мета-анализа, который показал, что отношение нейтрофилов к лимфоцитам было значительно повышено у пациентов с тяжелой формой COVID-19. Повышение отношения нейтрофилов к лимфоцитам может быть результатом нарушения регуляции экспрессии воспалительных цитокинов, аномального роста патологических нейтрофилов низкой плотности и активации генов, участвующих в гибели лимфоцитов, в результате действия инфекции SARS-CoV-2.
Поскольку содержание тромбоцитов представляет собой простой, дешевый и доступный биомаркер, и он является независимым показателем степени тяжести течения заболевания и летального исхода в реанимации, его быстро начали использовать в качестве потенциального биомаркера для пациентов с COVID-19. У пациентов с COVID-19 было отмечено значительное снижение числа тромбоцитов, и оно было ниже у скончавшихся пациентов по сравнению с выздоровевшими. Низкий уровень тромбоцитов связан с повышенным риском тяжелой формы заболевания и летального исхода для пациентов с COVID-19 и может выступать в роли индикатора ухудшения пациентов во время госпитализации.
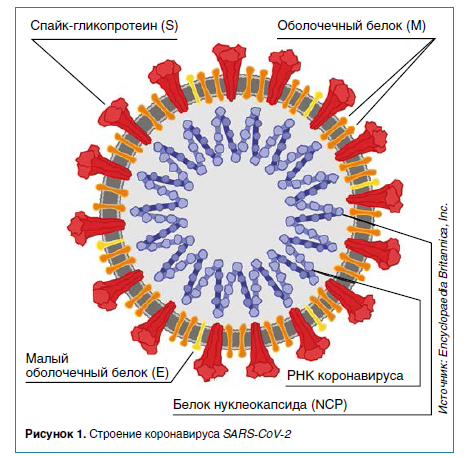
Иммунный ответ на коронавирус SARS-CoV‑2 у больных COVID‑19
Академик Российской академии наук, д.м. н., президент
ФБГУ «НМИЦ ДГОИ им. Дмитрия Рогачева» Минздрава России
В статье представлен анализ результатов исследований иммунного ответа и памяти к SARS-CoV‑2, включая все ветви адаптивного иммунитета, иммуноглобулины, В-клетки памяти, CD8+- и CD4+-T-клетки у больных в динамике в течение 6–8 месяцев после начала заболевания.
Гуморальное звено
Факт первичного иммунного ответа слизистых на COVID‑19 необычен и требует объяснения. Обсуждаются две гипотезы.
Первая: вирусы контаминируют слизистые дыхательных путей и ЖКТ за 7–14 дней до появления системного ответа и клинических проявлений инфекции, поражая клетки микробиоты — используют их для репродукции вируса.
Вторая: кросс-реактивная продукция антител, предпосылкой которой являются Spike-реактивные CD4+-Т-клетки, обнаруженные у большинства пациентов с COVID‑19 и более чем у 34 % неинфицированных людей. Это подтверждает существование общих эпитопов эндемичных коронавирусов, вызывающих банальные ОРВИ и COVID‑19.
Важно, что изотипы иммуноглобулинов (либо IgG, либо IgA) конкурировали за нейтрализующую активность по отношению к SARS-CoV‑2 в зависимости от локализации. Сывороточные антитела IgG сильно коррелировали с величиной IgG-ответа и тяжестью заболевания. У пациентов, например, с IgA-назальным ответом определялась высокая активность нейтрализации вирусов. Инфекция у таких больных протекала бессимптомно.
Это, с одной стороны, предполагает возможность нейтрализации вируса с помощью IgA слизистых без системного ответа, что имеет отношение к исходам заболевания. А с другой стороны, из-за множества корреляций, наблюдаемых между типами антител и их активностью в разных анатомических участках, клиническая интерпретация гуморального ответа существенно затруднена.
Кроме того, эти данные имеют важное значение для нашего понимания защиты вакцинации, индуцирующей системный ответ на вакцинные гены или белки коронавируса по классическому пути и обеспечивающей иммунный ответ слизистых оболочек на 3–6‑й неделе после вакцинации. В идеале вакцина должна не только защитить реципиента от неизбежной болезни, но и предотвратить бессимптомное носительство, что закрыло бы проблему бессимптомных носителей в популяции.
Титры Spike IgА и RBD IgА сохранялись на стабильном уровне на протяжении всего периода наблюдения t1/2— 210 дней, но у отдельных пациентов уровень специфических IgА-антител достоверно снижался через 90 дней.
Нельзя дать однозначный ответ в отношении серонегативных случаев COVID‑19. По-видимому, кроме протективного эффекта иммунитета слизистых, ответ напрямую связан с уровнем вирусной нагрузки SARS-CoV‑2. С одной стороны, высокие вирусные нагрузки связаны с более ранним ответом антител, в то время как у пациентов с низкой вирусной нагрузкой не может быть сероконверсии. С другой стороны, кинетика иммунного ответа может быть показателем скорости элиминации вируса у больного.
Идентификация специфичных В-клеток памяти к Spike, RBD и NCP с использованием флюоресцентно окрашенных зондов на IgD– и (или) CD27+ c последующей дифференцировкой по изотипам поверхностных IgM, IgG или IgA показала следующее. Количество специфических В-клеток увеличивалось в течение 120 дней после начала заболевания с последующим выходом на плато, в то время как Spike-специфические В-клетки памяти у людей, не заболевших COVID‑19, практически не встречались. RBD-специфические В-клетки появлялись на 16‑й день, и их количество увеличивалось в течение последующих 4–5 месяцев. Интересно, что только 10–30 % Spike-специфических В-клеток памяти было специфично для домена RBD через 6 месяцев после выздоровления больных.
NCP-специфичные В-клетки памяти также стабильно увеличивались в те же сроки и определялись спустя 5–6 месяцев после заболевания. Представленность изотипов иммуноглобулинов Spike-специфических В-клеток имела следующую динамику. В ранней фазе (20–60 дней) после заболевания IgM+ и IgG+ на В-клетках были представлены одинаково. В период после 60 дней до 240‑х суток преобладали IgG+ Spike-специфические В-клетки. Частота IgА+ Spike-специфических клеток составляла примерно 5 %, и они равномерно распределялись в течение всего периода наблюдения в 8 месяцев. Корреляция между сывороточным IgA и IgA слизистых оболочек не проводилась.
Сходная картина динамики наблюдалась и в случае IgG+, IgM+ и IgА+ к эпитопам RBD и NCP коронавируса. В то же время долгосрочное присутствие циркулирующих В-клеток памяти, направленных как против основных SARS-CoV‑2‑нейтрализующих таргетов (Spike и RBD), так и против не нейтрализующего таргета (NCP), свидетельствует о клеточной памяти, сохраняющейся после естественного воздействия вируса. Это может быть использовано для планирования ревакцинации. Тот факт, что почти все RBD- специфические IgG+-В-клетки памяти экспрессировали CD27, свидетельствует о долгосрочной иммунной памяти.
Анализ полученных данных говорит о том, что снижение нейтрализующих и других антител к SARS-CoV‑2 после клинического выздоровления вовсе мунитета. Просто с развитием и сохра- нением памяти В-клеток, способных активизироваться при встрече с новыми штаммами коронавируса, уровень антител в сыворотке снижается, в то время как IgА-ответ слизистых сохраняется на постоянном уровне в течении всего периода наблюдения.
Клеточный ответ
Процент больных с обнаруживаемыми циркулирующими CD8+-Т-клетками памяти через месяц после возникновения симптомов составил 70 %. К 6–9 месяцам клетки обнаруживались у 50 % выздоровевших пациентов. Фенотипические маркеры показали, что большинство SARS-CoV‑2‑специфичных CD8+-Т-клеток представлены терминально дифференцированными клетками памяти.
Циркулирующие SARS-CoV‑2‑специфичные CD4+-Т-клетки памяти через месяц после начала заболевания обнаруживались у 93 % пациентов. Через 6–9 месяцев уровень этих клеток был стабильным, а сами они выявлялись у более чем у 90 % пациентов, перенесших COVID‑19. Причем это касалось как Spike-специфичных, так и мембраноспецифичных CD4+-Т-клеток памяти.
Интересно, что при сравнении параметров иммунного ответа у больных с тяжелым и легким течением инфекции гуморальные показатели были более высокими у тяжелых больных, в то время как CD8+-Т-клетки были стабильными, а CD4+ — более низкими в тяжелых случаях заболевания. Объяснений этому феномену нет, важно, что слабый ответ Т-клеток наблюдается в острой фазе заболевания. Кроме того, важна и методология исследования клеточного им-мунитета.
Нарушения клеточного ответа проиллюстрированы дефицитом интерферонов I и II типов у пациентов с тяжелыми и среднетяжелыми формами COVID‑19 по сравнению с легкими и бессимптомными случаями заболевания. Это может быть связано с подавлением воспаления интерлейкином‑12 (IL‑12) и развитием вторичного дефекта клеточного иммунитета.
Иммунное взаимодействие
Большой интерес представляет изучение взаимодействия гуморального и клеточного ответа на SARS-Cov‑2. В исследованиях RBD-IgG, Spike IgА, RBD-В-клеток памяти, CD8+- и CD4+-Т-клеток в динамике у одних и тех же пациентов установлено, что у большинства из них (64 %) положительные показатели отмечались через 1–2 месяц после начала заболевания. Через 5–8 месяцев число реконвалесцентов, позитивных на пять тестов, снизилось до 43 %. В то же время как минимум три из пяти тестов были положительными спустя 6–9 месяцев. Важно отметить, что IgG на Spike дает на порядок больше положительных ответов, чем на RBD-антиген. Попытки связать гуморально- клеточные взаимодействия не привели к успеху из-за неоднородности участников исследования и методик оценки иммунного ответа.
Неопределенный результат
В метаанализе 22 исследований (4969 пациентов) установлены неблагоприятные признаки тяжелых форм болезни и летальных исходов, такие как лимфопения и нейтрофилез. Поскольку CD4+-Т-клетки необходимы для сбалансированного и эффективного иммунного ответа, неудивительно, что низкий уровень лимфоцитов может отражать гипервоспалительные процессы и способствовать более тяжелому течению заболевания и повышенной смертности.
Нейтрофилы как неотъемлемая часть врожденной защиты контролируют баланс микробиоты и элиминацию продуктов клеточной деструкции за счет производства активных форм кислорода и высвобождения нейтрофильных внеклеточных ловушек в венозном кровотоке. Лимфопения (менее 500 клеток в 1 мкл) указывает на повышение риска тяжелой формы заболевания и смертельных исходов при COVID‑19 в 3 раза. Стойкий нейтрофилез со сдвигом влево свидетельствует об истощении костномозгового резерва, а при сдвиге вправо отражает нарушения выхода клеток в ткани. Этот легко контролируемый анализом крови параметр указывает на более чем семикратное увеличение для пациента риска заболеть тяжело и погибнуть от COVID‑19.
Попытки выявить закономерности иммунного ответа на SARS-CoV‑2 оказались пока безуспешными.
Во-первых, можно сделать вывод, что переболевшие коронавирусной инфекцией сохраняют иммунную память в последующие 6–9 месяцев. Дальнейшие динамические исследования покажут, в какие сроки наступает снижение иммунного ответа, требующее профилактической вакцинации и (или) ревакцинации.
Во-вторых, и это очень интересно, каждый изученный компонент иммунного ответа и иммунной памяти демонстрирует различную кинетику. Это связано с индивидуальным ответом на инфекцию, наличием преморбида и частого превращения моноинфекции в смешанные инфекции SARS-CoV‑2 с активизировавшейся микробиотой больного.
В-третьих, неоднородность ответа может быть центральным признаком, характеризующим иммунную память к SARSCoV‑2. Биологические специфические IgG имеют 21 день периода полураспада, уровень антител с течением времени отражает продукцию короткоживущих, а потом и долгоживущих плазматических клеток. С точки зрения исчезновения возбудителя в течение нескольких дней после появления клиники, процесс наработки антител должен быть снижен к 6 месяцам, но, если SARS-CoV‑2 Spike и RBD IgG сохраняются дольше 8 месяцев, это означает, что вирус персистирует в организме хозяина или его микробиоте. Нельзя исключать и связь с пролонгированным иммунным ответом естественной реиммунизации циркулирующими эпидемическими альфа-коронавирусами, поддерживающими иммунный ответ.
В-четвертых, выявление и анализ SARSCoV‑2‑специфических В-клеток памяти потенциально могут применяться в качестве маркера гуморального ответа при вакцинации. Сейчас исследования поствакцинального иммунного ответа проводятся с использованием иммунофлуоресцентного анализа с оценкой IgM- и IgG-антител в качестве маркеров эффективности вакцины (рис. 3). Методы ИФА-диагностики, к сожалению, не стандартизованы едиными белками S, RBD, NCP, качество которых зависит от очистки антигена. Поскольку количество В-клеток памяти стабильно с течением времени, они могут представлять собой более надежный маркер продолжительности гуморальных иммунных реакций, чем иммуноглобулины сыворотки крови.
Таким образом, из результатов исследований иммунного ответа у больных COVID‑19 невозможно сделать какие-либо выводы о защитном иммунитете при новой коронавирусной инфекции. Ведь изучение антител и клеток памяти при этом заболевании пока еще не завершено. А значит, обсуждаемые механизмы защитного иммунитета против SARS-CoV‑2 у людей окончательно не определены.
Источник: Газета «Педиатрия сегодня» №6, 2021
Понижены лимфоциты в крови: причины, что значит и о чем говорит
Лимфоциты — это защитные клетки крови, которые являются неотъемлемой частью иммунитета. Они обеспечивают выработку антител, участвуют в уничтожении вирусов и других чужеродных элементов. Это главные клетки иммунной системы, которые поддерживают защиту организма изнутри, поэтому их снижение сопровождается проблемами со здоровьем. В статье расскажем, о чем свидетельствует понижение лимфоцитов, как привести их в норму.
Норма лимфоцитов в крови у взрослых
Лимфоциты являются разновидностью лейкоцитов. Они формируются в костном мозге, «созревают» в тимусе и других органах лимфатической системы. Существует несколько их видов: Т-клетки, В-клетки и NK-клетки. Все они выполняют определенные функции, направленные на формирование крепкого иммунитета.
Норма лимфоцитов в крови зависит не только от возраста, но и от пола. У женщин их концентрация может быть немного выше, чем у мужчин. Связано это с большей активностью иммунной системы.
Определить концентрацию лимфоцитов можно посредством клинического анализа крови с подсчетом лейкоцитарной формулы.
К чему может привести сниженный уровень лимфоцитов?
Уровень клеток иммунной системы может меняться на фоне различных заболеваний.
Лимфоциты стимулируют иммунные реакции, помогают восстанавливаться после перенесенных инфекций, уничтожают вирусы, бактерии, грибки, пораженные клетки. Снижение их уровня сопровождается ослаблением иммунитета, из-за чего организм становится уязвимым перед патогенными микроорганизмами, возрастает вероятность появления воспалительных процессов, аллергических реакций, онкологических заболеваний, заражения инфекциями.
На фоне уменьшения уровня лимфоцитов и снижения защитных сил человек часто болеет инфекционными заболеваниями. Причем даже безобидные ОРВИ сопровождаются тяжелыми осложнениями в виде бронхита, пневмонии.
Лимфопения, как правило, никак себя не проявляет. Ее обнаруживают случайно в ходе профилактического исследования. Но она является патологическим состоянием, развивается на фоне первичных или вторичных причин. Опасность для здоровья представляет не столько лимфопения, сколько заболевание, которое ее вызвало.
Причины понижения лимфоцитов
Временная лейкопения свидетельствует о недавно перенесенном гриппе, ОРВИ или другом вирусном заболевании. После восстановления организма показатели приходят в норму.
Но вот длительный стабильно низкий уровень лимфоцитов — следствие тяжелых патологий. Как правило, он указывает на истощение иммунной системы.
Чем тяжелее патология, которая вызвала лимфопению, тем ниже уровень лимфоцитов. Умеренное снижение диагностируют у женщин во время беременности, что является нормой. Это необходим для предупреждения иммунологического отторжения плода.
Рассмотрим основные причины лимфопении более подробно.
Чаще всего умеренную транзиторную или переходящую лимфопению диагностируют при ОРВИ, гриппе, краснухе, брюшном тифе. При СПИДе и вирусном гепатите наблюдается выраженное снижение лимфоцитов.
Представляет собой долгосрочное нарушение защитной функции иммунной системы. Бывает первичным, то есть наследственным, или вторичным (приобретенным).
Главный признак иммунодефицита – частые хронические инфекционные болезни. Иммунодефицитное состояние опасно тем, что организм становится уязвимым перед инфекциями. Возрастает вероятность возникновения таких тяжелых патологий:
Их возникновение связано с нарушением в работе иммунной системы. Характеризуются повреждением собственных тканей, которые организм начинает воспринимать, как чужеродные.
Лимфоциты могут быть понижены при таких болезнях:
Чаще лимфопению диагностируют при онкологических заболеваниях, например, при лейкозе, лимфоме Ходжкина, неходжкинской лимфоме. Но спровоцировать снижение лимфоцитов могут другие болезни:
После пересадки костного мозга у пациентов, перенесших онкологию, количество лимфоцитов в крови также существенно снижено.
Лекарственные препараты, лечение онкологических заболеваний
Лучевая и химиотерапия, которые используют для лечения рака, вызывают гибель лимфоцитов, поэтому у больных онкологией людей не редкость иммунодефицитные состояния.
Пациенты, которые длительное время принимают препараты, угнетающие активность иммунной системы, например, кортикостероиды, лекарства для лечения аллергии или аутоиммунных болезней, также подвержены лимфопении.
Несбалансированное питание, заболевания ЖКТ
Для производства клеток иммунной системы нужен белок, цинк, витамины группы В и другие полезные вещества. Недостаточное их поступление в организм или проблемы с их усвоением не позволяют вырабатывать нужное количество лимфоцитов.
Что делать при лимфопении?
Нужно лечить лимфопению или нет, зависит от ее степени тяжести, причины появления. Чтобы определить, почему она возникла, назначают дополнительное обследование, по результатам которого врач делает окончательное заключение.
Лимфопению легкой степени не нужно лечить, достаточно вести здоровый образ жизни, правильно питаться, укреплять иммунитет. Если она вызвана инфекцией, следует вылечить инфекционную болезнь. После лечения нужно пройти контрольное обследование.
При тяжелой степени лимфопении пациенту потребуется комплексная диагностика. Лечением может заниматься иммунолог, инфекционист, гематолог или онколог, в зависимости от основной болезни. Главная цель терапии – устранить патологию, которая привела к снижению лимфоцитов.
Особенности терапии иммунной тромбоцитопении в условиях COVID-19
Семочкин С.В.1,2,3,*, Митина Т.А.4, Толстых Т.Н.3
1ФГАОУ ВО «Российский национальный исследовательский
медицинский университет им. Н.И. Пирогова»
2МНИОИ им. П.А. Герцена —
филиал ФГБУ «НМИЦ радиологии»
3ГБУЗ «Городская клиническая больница № 52»
Департамента здравоохранения г. Москвы
4ГБУЗ МО МОНИКИ им. М. Ф. Владимирского
Введение
Пандемия COVID-19, вызванная новым коронавирусом SARS-CoV-2, оказала существенное влияние на тактику лечения целого ряда неинфекционных заболеваний, что, с одной стороны, связано с тяжестью течения самой инфекции у больных с соматической патологией, а с другой стороны, — с вынужденным перераспределением медицинских ресурсов [1]. У больных иммунной тромбоцитопенией (ИТП) существует риск возникновения новых случаев заболевания и рецидивов у ранее диагностированных непосредственно при инфицировании SARS-CoV-2. Кроме того, очевидны сложности лечения сочетанной патологии ИТП и COVID-19 из-за одновременного риска и кровотечений, и тромботических осложнений [2]. Отдельного обсуждения требует изменение тактики ведения ИТП у больных, инфицированных COVID-19.
Цель настоящей работы — обсуждение терапии ИТП в период пандемии COVID-19 в соответствии с собственным опытом и рекомендациями, предложенными отечественными и международными профессиональными медицинскими сообществами.
Тромбоцитопения как гематологическое проявление COVID-19
В основе патогенеза COVID-19 лежит инфицирование вирусом клеток эпителия верхних отделов респираторного и пищеварительного трактов посредством взаимодействия с поверхностными рецепторами (ACE2 и CD147) и сериновой протеазой TMPRSS2.
Последующее распространение SARS-CoV-2 в нижние отделы респираторной системы приводит к поражению альвеолоцитов I и II типов, эндотелиоцитов и тканевых макрофагов легких и гематогенной диссеминации вируса. В результате развиваются системная воспалительная реакция и тяжелые формы пневмонии у 10–15 % больных [3]. Основными осложнениями заболевания являются острый респираторный дистресс-синдром (ОРДС), вторичные бактериальные пневмонии, сепсис, синдром диссеминированного внутрисосудистого свертывания (ДВС) и полиорганная дисфункция [4].
Тромбоцитопения является одним из гематологических проявлений COVID-19. В метаанализе [5] 9 исследований, выполненных в начале 2020 г. (8 — Китай, 1 — Сингапур), из общей когорты 1779 госпитализированных больных авторы выбрали 399 (22,4 %) случаев с тяжелым течением инфекции. Медиана количества тромбоцитов в этой группе составила 31 × 10 9 /л (95% доверительный интервал (ДИ): 29–35 × 10 9 /л).
Тромбоцитопения ассоциировалась с 5-кратным относительным риском (ОР) тяжелого течения COVID-19 (ОР = 5,1; 95% ДИ: 1,8–14,6). По данным другого исследования, умеренная тромбоцитопения имела место у 31,6 % больных в случае легкого и у 57,7 % — тяжелого течения COVID-19 [6]. Медиана времени от начала заболевания до минимального количества тромбоцитов составила 28,3 дня, а длительность периода тромбоцитопении — 4,3 дня [7].
Тяжесть тромбоцитопении коррелирует с прогнозом.
В одном из первых сообщений из провинции Ухань в Китае была установлена ассоциация между увеличением смертности от COVID-19 и уменьшением количества тромбоцитов [8]. В этом сообщении из 1 476 госпитализированных больных выздоровели 1238 (83,9 %) человек, среди них тромбоцитопения была у 10,7 %, в то время как среди 238 (16,1 %) умерших больных тромбоцитопения выявлена у 72,7 % (p 9 /л) и 79 × 10 9 /л (95% ДИ: 43–129 × 10 9 /л) (p 9 /л по сравнению с 1 % подобных случаев тромбоцитопении у выживших (р 9 /л нетипично и встречается лишь у 5 % госпитализированных больных и 8 % больных в отделениях реанимации и интенсивной терапии (ОРИТ) [4].
В большинстве ситуаций происходит компенсаторное повышение продукции тромбопоэтина и соответствующая активация мегакариоцитов, что позволяет поддерживать тромбоцитопоэз [13]. В аутопсийном материале больных, умерших от COVID-19, обнаружено многократное увеличение количества функционирующих мегакариоцитов и «голых» ядер, завершивших свой функциональный цикл мегакариоцитов в альвеолах легких и костном мозге (рис. 2А, Б) [14].
Лишь в терминальных стадиях COVID-19 формирование легочного фиброза приводит к разрушению мегакариоцитов и нарушению высвобождения тромбоцитов в системную циркуляцию [15]. Уменьшение количества тромбоцитов 9 /л или резкое уменьшение их количества более чем на 50 % за 1–2 дня может указывать на иммунноопосредованную этиологию тромбоцитопении [16].
ИТП является диагнозом исключения, для которого нет абсолютного подтверждающего теста. Наиболее частые причины тромбоцитопении при COVID-19 и подходы к дифференциальной диагностике ИТП суммированы в таблице 1.

Гепарин-индуцированная тромбоцитопения (ГИТ) 2-го типа — иммуноопосредованная реакция, возникающая в течение первых 5–14 суток от первого применения гепарина или в течение 24 часов после повторного воздействия [17]. Патология характеризуется выработкой специфичных антител и проявляется уменьшением количества тромбоцитов 9 /л и парадоксальными тромбозами. Лечебная тактика заключается в прекращении терапии гепарином и назначении ингибиторов тромбина (дабигатрана этексилат, ксимелагатран) или прямых ингибиторов фактора Хa (фондапаринукс, ривароксабан, апиксабан).
Тромботическую тромбоцитопеническую пурпуру (ТТП) следует заподозрить при наличии признаков микроангиопатической гемолитической анемии, тромбоцитопении, лихорадки и поражения жизненно-важных органов, в первую очередь, почек и ЦНС [18]. Диагностическим признаком ТТП служит уменьшение активности металлопротеиназы ADAMTS13 в крови менее 10 %. У больных COVID-19 без ТТП концентрация ADAMTS13 составляет около 20–40 %, что характерно и для других воспалительных состояний [19]. Общие принципы дифференциальной диагностики ИТП, ТТП и ДВС-синдрома представлены в таблице 2.

Медикаментозная тромбоцитопения развивается в среднем через 5–14 дней после начала приема нового препарата или даже через несколько часов, если в прошлом больной уже получал препарат [20].
Медикаментозная тромбоцитопения, как правило, глубокая ( 9 /л) и сопровождается выраженной кровоточивостью. У большинства больных возникают кровотечения из слизистых оболочек (носовые, маточные, желудочно-кишечные), реже — внутричерепные и легочные кровотечения. Из наиболее часто применяемых в терапии COVID-19 препаратов данное нежелательное явление характерно для гидроксихлорохина, моноклональных антител (сарилумаб, канакинумаб), ванкомицина и β-лактамных антибиотиков (пенициллины, цефалоспорины) [3].
Таким образом, можно выделить следующие отличительные признаки изменения количества тромбоцитов у больных с инфекцией, вызванной SARS-CoV-2:
Лечение ИТП в условиях пандемии COVID-19
Подобно другим вирусным агентам SARS-CoV-2 может индуцировать новые случаи ИТП или рецидив ранее диагностированного заболевания [21]. Для определения показаний к началу и выбору терапии ИТП следует придерживаться клинических рекомендаций [22–24], но с учетом особенностей, продиктованных пандемией COVID-19 [16]. Это касается показаний к госпитализации, методов социального дистанцирования, риска тромботических осложнений и иммуносупрессии, связанных с лечением ИТП. Решение о лечении ИТП следует принимать дифференцированно в зависимости от того, является ли больной инфицированным SARS-CoV-2 или свободным от заражения.
Терапии ИТП у SARS-CoV-2-негативных больных
Стандартной терапией первой линии лечения впервые диагностированной или рецидивов ранее диагностированной ИТП является преднизолон, назначаемый в дозе 1 мг/кг массы тела в течение 2 недель [23, 24]. Если ответ на преднизолон получен (тромбоциты > 50 × 10 9 /л), его дозу постепенно уменьшают, чтобы совсем отменить к 6, максимум к 8 неделям, даже если количество тромбоцитов снова начало уменьшаться.
При отсутствии ответа преднизолон полностью отменяют к 3-й неделе. Не рекомендуется превышать суточную дозу преднизолона у взрослых больных более 80 мг/сут вне зависимости от массы тела [23].
Назначение длительных курсов терапии глюкокортикостероидными гормонами (ГКС) следует избегать, хотя у отдельных больных может сохраняться ответ в результате приема небольших доз (5 мг/сут) ГКС. Альтернативным режимом применения ГКС при ИТП является назначение дексаметазона в дозе 40 мг/сут в течение 4 дней. Проводят от 1 до 3 циклов
подобной терапии. Согласно метаанализу 5 рандомизированных исследований, в которые суммарно было включено 459 больных, дексаметазон не увеличивал количество длительных ремиссий, однако частота полных «тромбоцитарных ответов» и профиль токсичности свидетельствовали в пользу применения дексаметазона в высоких дозах [25]. В настоящее время мало известно о том, повышают ли ГКС риск заражения COVID-19, или ухудшается ли течение инфекции после заражения. Экспертами ВОЗ рекомендуется избегать назначения ГКС при наличии альтернативных вариантов лечения [26].
У больных с отрицательным результатом на инфекцию COVID-19 использование агонистов рецепторов тромбопоэтина (рТПО) в качестве терапии первой линии может быть предпочтительным вариантом [16, 27]. Поскольку назначение агонистов рТПО (ромиплостим, элтромбопаг) в первой линии терапии ИТП не прописано в Российских клинических рекомендациях, следует рассматривать региональное финансирование в рамках временных мер в условиях пандемии COVID-19. Для появления эффекта агонистов рТПО требуется 1–3 недели, и, если необходим быстрый эффект, может понадобиться введение внутривенного иммуноглобулина (ВВИГ) или концентрата тромбоцитов.
ВВИГ назначают при кровотечении, высоком риске геморрагических осложнений и планируемых оперативных вмешательствах, неудачах терапии ГКС или при противопоказаниях к их назначению (сахарный диабет, психические расстройства или острые инфекции) [28].
Применение ритуксимаба приводит к угнетению образования антител и в первой линии не оправдано.
В когортном исследовании, включавшем 694 больных системными воспалительными заболеваниями соединительной ткани, перенесших COVID-19, с помощью многофакторного анализа было показано, что лечение ритуксимабом ассоциировалось с независимым риском (OР = 4,21, 95% ДИ: 1,61–10,98) тяжелого течения инфекции [29]. Не рекомендуется выполнять спленэктомию раньше, чем через 12–24 мес. от момента диагностики ИТП, поскольку возможны ремиссии или стабилизация количества тромбоцитов на безопасном
уровне, не требующем лечения.
Терапии ИТП у SARS-CoV-2-позитивных больных
Тактика терапии ИТП первой линии у больных, инфицированных COVID-19, окончательно не определена и может отличаться от стандартных подходов, выработанных до пандемии [16, 27].
Агонисты рецепторов тромбопоэтина (рТПО) Проблема применения агонистов рТПО заключается в повышенном тромбогенном потенциале данного класса препаратов [30], что может усугубить гиперкоагуляционное состояние при COVID-19.
Гипервоспалительное состояние и «цитокиновый шторм», вызванные вирусной инфекцией SARS-CoV-2, приводят к активации эндотелия и тромбоцитов [31].
Тромбоэмболические осложнения являются характерным осложнением COVID-19. Показано, что венозные и артериальные тромбозы имели место у 31 % больных с пневмонией, обусловленной COVID-19, наблюдавшихся в ОРИТ [32]. С другой стороны, ИТП является заболеванием, при котором существует определенный риск тромботических осложнений. По данным национальных регистров больных ИТП Швеции (n = 2490) и Франции (n = 7205), кумулятивная частота артериальных тромбозов в этой популяции составляет 14,7 и 15,0 случая, венозных — 6,5 и 6,9 случая на 1000 человеко-лет соответственно [33].
Применение агонистов рТПО, вероятно, сопряжено с риском тромбоэмболических осложнений, что, однако, статистически не подтверждено в плацебо-контролируемых исследованиях. Метаанализ 13 клинических исследований применения ромиплостима у 653 больных при 5-летнем периоде наблюдения показал, что частота всех тромботических осложнений составляла 5,9 % в группе ромиплостима и 3,6 % — в группе плацебо (p > 0,05) [34]. В другом метаанализе 8 клинических исследований по применению элтромбопага и ромиплостима, в который суммарно было включено 1180 больных, абсолютный риск тромбозов на терапии агонистами рТПО составил 1,8 (95% ДИ: 0,1–3,3), что также статистически не достоверно [30].
В эксперименте терапия агонистами рТПО не приводила к активации эндотелия и экспрессии молекул адгезии, привлекающих в очаг повреждения тромбоциты и нейтрофилы [35]. По всей видимости, значение имеют дополнительные факторы, повышающие риск тромбозов. Риск тромботических осложнений выше у больных, перенесших спленэктомию [36] и при наличии антифосфолипидных антител [37], а также увеличивается с возрастом [30].
На сегодняшний день нет данных об использовании агонистов рТПО у больных с COVID-19. При применении элтромбопага в 15 % случаев регистрируется гепатотоксичность [38].
Учитывая тромбогенный потенциал и риск печеночной токсичности, назначение агонистов рТПО требует осторожности. Стандартное лечение ГКС представляется более предпочтительным вариантом первой линии терапии. В метаанализе наблюдательных исследований по применению ГКС у больных гриппом был показан повышенный риск
смертности и вторичной инфекции, однако в большинстве включенных исследований сообщалось о больных, получавших высокие дозы ГКС, а качество полученных доказательств оценивалось как очень низкое или низкое [39]. В другой работе влияния на смертность вообще выявлено не было [40]. В исследовании, в которое были включены больные, получавших ГКС для лечения инфекции, вызванной коронавирусом ближневосточного респираторного синдрома (Middle East Respiratory Syndrome — MERS), также не обнаружено влияния на смертность, хотя и было выявлено торможение клиренса MERS-CoV из нижних дыхательных путей [41]. В современных рекомендациях по лечению новой коронавирусной инфекции везде звучит назначение ГКС при тяжелом течении.
Применение низкомолекулярных гепаринов (НМГ) является рекомендуемой опцией, уменьшающей смертность при COVID-19 [30]. НМГ и нефракционированный гепарин (НФГ) обладают противовоспалительными и антитромбоцитарными свойствами, которые могут быть полезными для лечения больных COVID-19. Применение гепаринов должно быть сбалансированным в отношении риска кровотечений больных с тяжелым течением COVID-19, даже если у них нет тромбоцитопении [42]. Если количество тромбоцитов меньше 30 × 109/л, следует использовать прерывистую механическую компрессию ног вместо
назначения гепаринов [43].
Клиническое наблюдение 1
Женщина, 57 лет, в октябре 2020 г. была госпитализирована в стационар ГКБ № 52 с подтвержденным диагнозом новой коронавирусной инфекции, вызванной SARS-CoV-2, среднетяжелого течения. Анамнез инфекции на момент обращения составил 5 дней.
Амбулаторно принимала геделикс, витамин D3, ингавирин и галавит. Больная в течение нескольких лет наблюдалась по поводу умеренной тромбоцитопении, но лечения по этому поводу не требовалось. При поступлении в стационар предъявляла жалобы на повышение температуры тела максимально до 38,5 °С, слабость, диарею, боли в мышцах и грудной клетке при дыхании. Имелся геморрагический синдром в виде петехий и экхимозов на коже грудной клетки, верхних и нижних конечностей. В легких — аускультативно везикулярное дыхание, хрипов нет, частота дыхания — 20 в минуту, по данным пульсоксиметрии, насыщение гемоглобина кислородом — 98 %. Печень, селезенка, лимфатические узлы были не увеличены.
В гемограмме: гемоглобин — 128 г/л, лейкоциты — 4,6 × 10 9 /л, лимфопения — 0,9 × 10 9 /л, тромбоцитопения — 21 × 10 9 /л.
В биохимическом анализе крови: общий белок — 71 г/л, альбумин — 43,4 г/л, мочевина — 6,7 ммоль/л, креатинин — 75,9 мкмоль/л, общий билирубин — 6,9 ммоль/л, мочевая кислота — 273 мкмоль/л, глюкоза — 3,2 ммоль/л, сывороточное железо — 4,7 мкмоль/л, ферритин — 205 мкг/л, общая железосвязывающая способность сыворотки — 63,0 мкмоль/л, трансферрин — 252 мг/дл, коэффициент насыщения трансферрина железом — 8 %, аспартатаминотрансфераза (АСТ) — 19,5 ед./л, аланинаминотрансфераза (АЛТ) — 16 ед./л, щелочная фосфатаза — 72 ед./л, гамма-глютамилтранспептидаза — 44 ед./л, ЛДГ — 155 ед./л, С-реактивный белок (СРБ) — 12,2 (0–5) мг/л.
Коагулограмма: фибриноген — 3,1 (2,0–4,0) г/л, активированное частичное тромбопластиновое время (АЧТВ) — 30 сек, протромбиновое время (ПВ) — 12 сек. Тест на РНК SARS-CoV-2 в мазке со слизистой носоглотки — позитивный. При компьютерной томографии (КТ) органов грудной клетки выявлена картина, характерная для вирусной пневмонии COVID-19 (КТ 1–2) (рис. 3).
Антитела к нуклеокапсиду SARSCoV-2: IgM — 0,48 ( 9 /л.
Генетического материала цитомегаловируса, вирусов Эпштейна — Барр, герпес-вирусов 1-го и 2-го типов в костном мозге с помощью полимеразной цепной реакции (ПЦР) не обнаружено. Вирусные гепатиты В и С, ВИЧ были исключены. Была диагностирована хроническая ИТП, ухудшение течения во время COVID-19.
Проводилась терапия дексаметазоном в дозе 6 мг/сут с 1-го по 7-й дни и антибактериальная терапия (амоксициллин/сульбактам, левофлоксацин).
С целью контроля «цитокинового шторма» использовался левилимаб — моноклональное антитело к рецептору ИЛ-6. Получен полный «тромбоцитарный ответ» (тромбоциты — 170 × 10 9 /л).
При контрольной КТ отмечена выраженная положительная динамика изменений в легких.
Антитела к нуклеокапсиду SARS-CoV-2: IgM — 3,00 ( 9 /л (палочкоядерные — 1 %, сегментоядерные — 83 %, лимфоциты — 9 %, моноциты — 7 %), тромбоцитопения — 3 × 10 9 /л.
Из биохимических параметров отмечалось повышение АЛТ — 50 ед./л и ЛДГ — 543 ед./л. В коагулограмме: фибриноген — 2,7 г/л, АЧТВ — 25,5 сек, ПВ — 12,3 сек, D-димер — 2653 нг/мл.
Тест на РНК SARS-CoV-2 в мазке со слизистой носоглотки — отрицательный.
В миелограмме: бластные клетки — 0,4 %, костный мозг —нормальной клеточности, токсическая зернистость в единичных нейтрофилах, эритропоэз — без особенностей, количество мегакариоцитов — уменьшено до 5 × 106/л, видимой «отшнуровки» тромбоцитов от цитоплазмы мегакариоцитов не было. Активность ADAMTS13 в плазме крови составила 114 %. Исключены вирусные гепатиты В и С, ВИЧ.
Ситуация была расценена как ИТП, ассоциированная с перенесенной COVID-19. Был проведен курс терапии дексаметазоном в дозе 40 мг/сут в течение 4 дней.
Ответ не получен. Безопасное количество тромбоцитов поддерживалось за счет трансфузий концентратов тромбоцитов. В качестве «второй линии» была начата терапия элтромбопагом в дозе 50 мг/сут. Через неделю применение агонистов рТПО получен «тромбоцитарный ответ» (тромбоциты — 286 × 10 9 /л).
В данном клиническом наблюдении дифференциаль-
ный диагноз проводился между ИТП, ассоциированной с инфекцией SARS-CoV-2, и лекарственно-индуцированной тромбоцитопенией, связанной с применением антибиотика пенициллинового ряда. Тромбоцитопения является самым частым гематологическим побочным эффектом комбинации амоксициллина и клавулановой кислоты [45]. Для пенициллинов и цефалоспоринов характерен гаптеновый механизм индукции тромбоцитопении. В конкретном случае возникновение тромбоцитопении укладывается в 14-дневный период после завершения терапии препаратом. Характерным является отсутствие существенного ответа на ГКС [46], уменьшение количества мегакариоцитов в пунктате костного мозга, выраженные тромбоцитопения ( 9 /л) и кровоточивость [47].
Доступных тестсистем для определения таргетных аутоантител в случае лекарственной тромбоцитопении не существует, как и специфических методов терапии. Диагноз лекарственно-индуцированной тромбоцитопении выглядел более убедительным, в связи с чем прием элтромбопага был остановлен на 10-й день. «Тромбоцитарный ответ» сохраняется при сроке наблюдения 2 мес.
Клиническое наблюдение 3
Мужчина, 35 лет, без предшествующих хронических заболеваний, в мае 2020 г. был госпитализирован в одну из больниц г. Москвы после эпизода судорожного синдрома. При поступлении предъявлял жалобы на спонтанное возникновение синяков на коже, слабость, пошатывание при ходьбе и онемение пальцев левой руки. Температура тела — 36,6 °С.
Отмечался геморрагический синдром в виде многочисленных петехий и экхимозов на коже по всему телу, частота дыхательных движений — 20 в минуту. АД — 120/80 мм рт. ст. Печень, селезенка, лимфатические узлы не пальпировались. Обращала на себя внимание дисметрия слева по данным координационных проб и пошатывание в пробе Ромберга.
В гемограмме: гемоглобин — 146 г/л, лейкоциты — 10,6 × 10 9 /л, тромбоциты — 5 × 10 9 /л.
Коагулограмма и биохимический анализ крови были без отклонений от нормы.
По данным КТ диагностировано нетравматическое субдуральное и субарахноидальное кровоизлияние.
Вирусные гепатиты В и С, ВИЧ — исключены.
У больного была диагностирована впервые выявленная ИТП, осложненная внутричерепным кровоизлиянием.
В качестве первой линии проведено два цикла терапии дексаметазоном (40 мг/сут × 4 суток). Количество тромбоцитов кратковременно повышалось максимально до 40–43 × 10 9 /л. Вслед за ГКС было выполнено два введения ромиплостима в дозе 3 мкг/кг (250 мкг) с интервалом в 1 неделю с достижением полного «тромбоцитарного ответа». Неврологические нарушения
и геморрагический синдром были купированы. В течение последующих 1,5 мес. количество тромбоцитов оставалось в переделах нормальных значений (152–288 × 10 9 /л) без какой-либо терапии.
Ухудшение состояния произошло в августе 2020 г., когда возникли жалобы на повышение температуры тела до 37,8 °С, сухой кашель, общую слабость, потерю обоняния и вкуса.
Инфекция COVID-19 подтверждена тестом на РНК SARS-CoV-2 мазка слизистой носоглотки.
Возобновился геморрагический синдром.
В связи с рецидивом тромбоцитопении амбулаторно выполнено еще два введения ромиплостима. Через сутки больной был госпитализирован в гематологическое отделение ГКБ № 52. При поступлении в клинической картине преобладали носовые кровотечения, кожный геморрагический синдром и глубокая тромбоцитопения.
В гемограмме: гемоглобин — 133 г/л, лейкопения — 3,6 × 10 9 /л, лимфопения — 0,8 × 10 9 /л и тромбоцитопения — 5 × 10 9 /л.
В биохимическом анализе крови: общий белок — 71,4 г/л, альбумин — 45,1 г/л, мочевина — 4,6 ммоль/л, креатинин — 93,6 мкмоль/л, общий билирубин — 11,6 ммоль/л, глюкоза — 6,7 ммоль/л, ферритин — 244 мкг/л, АСТ — 23 ед./л, АЛТ — 56 ед./л, щелочная фосфатаза — 70 ед./л, ГГТП — 50 ед./л, ЛДГ — 245 ед./л, натрий — 143 ммоль/л, калий — 3,6 ммоль/л, хлориды — 105 ммоль/л, СРБ — 0,2 мг/л, интерлейкин-6 — 2 пг/мл, прокальцитонин — 0,49 нг/мл.
Коагулограмма: фибриноген — 3,24 г/л, АЧТВ — 28 сек, ПВ — 11,7.
По данным КТ в легких выявлены единичные очаги уплотнения по типу «матового стекла», соответствующие вирусной пневмонии COVID-19 (КТ 1).
Органы брюшной полости и малого таза были без патологических изменений, за исключением незначительной спленомегалии. КТ-признаков внутричерепного кровоизлияния
не было. В миелограмме: бластные клетки — 0,8 %, костный мозг — пониженной клеточности, мегакариоциты — 20 × 10 9 /л.
Иммунофенотипирование мононуклеаров костного мозга — без патологических находок. Цитомегаловирус, вирус Эпштейна — Барр, герпес-вирусы 1-го и 2-го типов в материале костного мозга при ПЦР-исследовании не обнаружены.
Антитромбоцитарные антитела в сыворотке крови 1000 % от контроля, растворимый гликокалицин — 180 %.
Гормоны щитовидной железы — в норме.
Ситуация была расценена как рецидив ИТП, «запущенный» COVID-19. Длительность анамнеза ИТП составила 3–4 мес., что соответствовало персистирующей форме заболевания. По поводу COVID-19 больной получал иммуносупрессивную (тофацитиниб 20 мг/сут × 4 суток), детоксикационную и антикоагулянтную терапию. В связи с рецидивом тромбоцитопении проведено два цикла терапии преднизолоном в высоких дозах (160 и 180 мг/сут) и одно введение ВВИГ в дозе 400 мг/кг (суммарно — 30 г). Клинические проявления COVID-19 полностью исчезли в течение 2 недель, после чего на контрольной КТ не было признаков поражения легких. Антитела к нуклеокапсиду SARSCoV-2: IgM — 1,37 ( 150 × 10 9 /л).
При назначении агонистов рТПО следует учитывать, что «тромбоцитарный ответ» не может быть получен быстро, требуется до 2–3 недель для достижения таргетного количества тромбоцитов. Указанный временной интервал должен быть «прикрыт» средствами неотложной терапии, такими как ГКС и ВВИГ. В данном клиническом наблюдении также нельзя полностью исключить вклад иммуносупрессивного эффекта терапии тофацитинибом.
Описание одного такого случая в литературе имеется [48], однако в представленном нами наблюдении применение тофацитиниба было кратковременным и ориентированным лишь на лечение «цитокинового шторма», вызванного COVID-19.
Ромиплостим способен индуцировать «тромбоцитарный ответ» у 79–88 % больных ИТП, однако для поддержания длительного ответа у большинства пациентов требуется постоянное лечение [49]. Формально ромиплостим зарегистрирован в России и других странах для лечения взрослых больных хронической ИТП после спленэктомии, резистентных к другим видам лечения (ГКС, ВВИГ), или в качестве терапии «второй линии»
у больных с сохраненной селезенкой при противопоказаниях к ее удалению. Постепенно накапливаются данные, подтверждающие, что у отдельных больных, даже с рецидивирующей или рефрактерной формами ИТП, может сохраняться ответ после прекращения терапии агонистами рТПО [50]. Повторное применение агонистов рТПО в случае рецидива тромбоцитопении столь же эффективно, как и первое, что послужило обоснованием концепции «назначения по требованию» в ситуации нетяжелой ИТП [51].
В реальной практике применение агонистов рТПО не ограничивается хронической ИТП.
Эффективность применения ромиплостима при персистирующей ИТП была продемонстрирована в исследовании Amgen 20080435 (фаза 2) [52]. В общей сложности в протокол было включено 75 взрослых больных ИТП, которым не выполнялась спленэктомия, медиана длительности анамнеза заболевания составила 11 мес. (межквартильный интервал — 8–12 мес.). Согласно условиям протокола, спустя 24 нед терапии у больных, у которых сохранялся ответ (тромбоциты 50 × 10 9 /л), проводили постепенную отмену препарата, снижая дозу каждые 2 недели. Оказалось, что в случае персистирующей ИТП возможно достичь стабильного ответа у 31 % больных, не требуя в обозримом периоде наблюдения какого-либо лечения (рис. 6).

Поэтому ранний перевод на агонисты рТПО больных с ИТП и неэффективностью стандартной терапии «первой линии» (ГКС, ВВИГ), тем более уже переболевших COVID-19, выглядит оправданным и рациональным. В случае персистирующей ИТП попытка постепенной отмены ромиплостима возможна после относительно продолжительного периода лечения, поскольку ремиссии у большинства больных наблюдались после 24 недель терапии.
ВВИГ остается опцией для клинических ситуаций, когда требуется незамедлительное повышение количества тромбоцитов для остановки кровотечения или в качестве средства «второй линии» при неэффективности ГКС. Применение адекватных доз ВВИГ 1 г/кг 1–2 дня или 400 мг/кг в течение 5 дней сопряжено с существенными финансовыми затратами, что ограничивает широкое использование данной опции.
Роль ВВИГ в лечении больных тяжелой инфекцией COVID-19 неизвестна. В небольшом ретроспективном исследовании из китайской провинции Ухань было показано, что применение ВВИГ в качестве дополнительного метода лечения пневмонии COVID-19 в течение 48 часов после поступления в ОРИТ может уменьшить потребность в искусственной вентиляции легких и способствовать более раннему выздоровлению больных [53]. Однако можно предположить, что, поскольку в стандартном ВВИГ нет адекватных титров нейтрализующих антител к SARS-CoV-2, его применение вряд ли окажет биологическое воздействие на COVID-19.
Ритуксимаб
Применение ритуксимаба вызывает длительную деплецию В-клеток и может само по себе приводить к серьезным инфекционным осложнениям. Влияние ритуксимаба на риск заражения COVID-19 неясно.
Ритуксимаб может подавить нормальную продукцию антител и таким образом ослабить защиту против SARS-CoV-2 [54]. До тех пор, пока нет дополнительной информации, следует избегать применения ритуксимаба у впервые выявленных больных ИТП и больных с рецидивами ИТП на всем протяжении пандемии COVID-19 в тех ситуациях, когда это возможно.
Иммунодепрессанты
Обобщенные данные по иммунокомпрометированным больным, включая лиц со злокачественными опухолями, ВИЧ и первичными иммунодефицитами, реципиентов аллогенных гемопоэтических стволовых клеток и солидных органов, получающих иммуносупрессивную терапию, показывают, что нет особенностей клинических проявлений COVID-19 по сравнению с больными в общей популяции [55]. В то же время у больных онкологическими заболеваниями и у реципиентов органов выше риск тяжелого течения COVID-19 и летальность. Поэтому во время пандемии COVID-19 правильным представляется избегать применения иммунодепрессантов у больных ИТП.
Трансфузии концентратов тромбоцитов
Трансфузия донорских тромбоцитов не рекомендуется для использования у больных ИТП, у которых нет признаков кровотечения. Лишь в одном ретроспективном исследовании, включавшем 40 больных ИТП, совместное применение трансфузий концентратов тромбоцитов и ВВИГ привело к прекращению кровотечения и быстрому увеличению количества тромбоцитов и сопровождалось минимальными побочными эффектами [56]. У больных ИТП, инфицированных SARS-CoV-2, трансфузии концентратов тромбоцитов могут привести к усугублению протромботического состояния, характерного для COVID-19, а у больных ИТП донорские тромбоциты будут потребляться слишком быстро, чтобы оказать какую-либо пользу. Переливание донорских тромбоцитов следует проводить только в том случае, если считается, что кровотечение опасно для жизни или локализуются в критическом месте.
Лечение хронической ИТП вне рецидива
Лечение больных со стабильным течением хронической ИТП не следует модифицировать под влиянием пандемии. Больные должны продолжать получать свои привычные препараты, даже если это ГКС или иммунодепрессанты. Нет данных о том, что больные, перенесшие спленэктомию, имеют повышенный риск инфицирования SARS-CoV-2. В отношении этих
больных следует продолжить тактику своевременного профилактического назначения антибиотиков и вакцинации против пневмококка, гемофильной инфекции типа B и менингококка. Ревакцинация через 5 лет требуется только против пневмококка. Больные ИТП, не нуждающиеся в лечении в течение последних 12 мес. или постоянно получающие агонисты рТПО, также не относятся к группе повышенного риска заражения COVID-19 и должны соблюдать стандартные меры профилактики инфекции, как все другие люди.
Вакцинация больных ИТП против COVID-19
Данных по вакцинации больных ИТП против COVID-19 нет. Вакцинация может обсуждаться только у больных со стабильным течением ИТП и безопасным количеством тромбоцитов, которые не нуждаются в терапии или получают эффективную терапию, например агонистами рТПО. В настоящее время в России доступны для масштабного вакцинирования
населения два препарата.
Вакцина «Спутник V» (Гам-Ковид-Вак) состоит из двух компонентов. В состав компонента I входит рекомбинантный аденовирусный вектор на основе аденовируса человека 26-го серотипа, несущий ген белка S вируса SARS-CoV-2, в состав компонента II — вектор на основе аденовируса человека 5-го серотипа, несущий ген бе лка S вируса SARS-CoV-2 [57].
Теоретически аденовирусы, в том числе аденовирус человека 5-го серотипа, сами по себе способны индуцировать тромбоцитопению, что было показано как в эксперименте,
так в клинических исследованиях. Механизм тромбоцитопении заключается в деструкции тромбоцитов макрофагами печени и селезенки, активированными аденовирусом [58].
С практической точки зрения риск этого осложнения невелик. Согласно данным исследования 1–2-й фазы, тромбоцитопения возникла у 1 (5 %) человека после введения компонента I вакцины «Гам-Ковид-Вак» и у 1 (5 %) из 20 здоровых добровольцев — после введения компонента II [57].
Возможно, что это был один и тот же испытуемый, но из публикации это не ясно. Важно, что все лабо(1–2-й степени токсичности). В исследовании 3-й фазы вакцины «Гам-Ковид-Вак» в общей сложности было привито 14 964 взрослых добровольца. Ни одного случая тромбоцитопении на столь репрезентативной выборке доложено не было [59].
Вакцина «ЭпиВакКорона» представляет собой химически синтезированные пептидные антигены S-белка вируса SARS-Cov-2, конъюгированные с белком-носителем [60]. Никаких указаний на нежелательные явления, за исключением реакций в месте инъекции и кратковременного повышения температуры тела, нет.
На основании ограниченных данных, полученных на здоровых добровольцах, сложно выработать рекомендации по вакцинированию больных ИТП.
Решение о вакцинации больных ИТП следует принимать индивидуально с учетом всех возможных рисков.
Не вызывает сомнения, что польза вакцинации в период пандемии COVID-19 превышает риски рецидива тромбоцитопении, вероятность которого, по всей видимости, крайне мала.
Таким образом, основываясь на международных рекомендациях [16, 27] и собственном опыте, можно сделать следующие выводы:
При меньшем количестве тромбоцитов следует ограничиться прерывистой механической компрессией ног до тех пор, пока нельзя будет использовать гепарины.
Источник: Журнал «Гематология и трансфузиология» №1, 2021