Лечение лейкоплакии шейки матки
Лейкоплакия шейки матки – это патологическое изменение слизистой оболочки шейки матки, характеризующееся ороговением (утолщением) клеток верхних и подлежащих слоев эпителия. По статистике, заболевание встречается у каждой 20-й женщины. Серьезность лейкоплакии заключается в высоком риске злокачественного перерождения.
В норме слизистое покрытие шейки матки очень эластично, благодаря чему шейка легко растягивается во время родов. Но когда ткани начинают ороговевать, могут развиться очень неприятные последствия.
Формы и виды лейкоплакии
Основные формы лейкоплакии:
Также выделяют простую лейкоплакию (фоновые процессы) и пролиферативную (с наличием атипичных клеток), которую относят к предраковым процессам.
Причины развития лейкоплакии шейки матки
На развитие лейкоплакии шейки матки влияют два фактора:
Эндогенный фактор (развивающийся в организме, вследствие внутренних причин):
Экзогенный фактор (воздействие внешних факторов):
Симптомы лейкоплакии шейки матки
Коварность заболевания заключается в том, что оно протекает практически бессимптомно и зачастую выявляется при обращении к врачу по другому поводу или во время профилактического осмотра.
Иногда могут появляться некоторые признаки, не являющиеся характерными именно для лейкоплакии, но наличие которых должно насторожить:
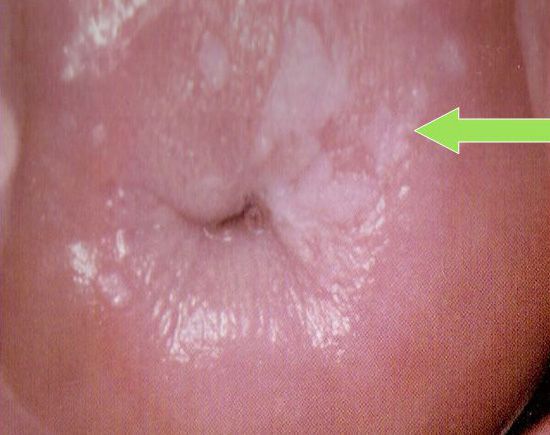
Основной признак заболевания может обнаружить только врач – это различной формы и объема бляшки (пятна) с размытыми или четкими границами. Они выделяются над поверхностью слизистой и хорошо видны во время осмотра.
Диагностика лейкоплакии шейки матки
После гинекологического осмотра и предварительно поставленного диагноза проводятся дополнительные диагностические процедуры, направленные на выявление полной картины заболевания. Как правило, это:
Кроме того, обязательно проводится расширенное исследование мазков (бактериологическое, микроскопическое, ПЦР и др.), а также, при необходимости, анализ на гормоны.
Лечение лейкоплакии шейки матки
В нашей клинике мы используем радиоволновый метод лечения и используем инновационный аппарат PlasmaJet.
Основной целью лечения является устранение очагов лейкоплакии и предотвращение озлокачествления заболевания.
Основные методы лечения:
Во время восстановления необходимо отказаться от барьерной контрацепции, используя оральные контрацептивы.
В сложных случаях лейкоплакии проводятся радикальные операции, вплоть до конизации и ампутации шейки матки.
В случае своевременного обращения к врачу, а также отсутствии выявленной атипии, прогноз на выздоровление благоприятный. Для предотвращения рецидива необходимо устранение всех пусковых факторов заболевания.
Профилактика лейкоплакии
Профилактические меры основаны на причинах заболевания и включают в себя:
Также важны обязательные профилактические осмотры у гинеколога раз в полгода-год, а при нарушении менструального цикла или наличии гормональных нарушений необходимо наблюдение у гинеколога-эндокринолога.
После пролеченной лейкоплакии обязателен врачебный контроль каждые полгода во избежание рецидива.
Лейкоплакия шейки матки
Статья проверена врачом-акушером-гинекологом, к.м.н. Сазоновой Ю.М., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Регулярно посещайте гинеколога профилактически. Лейкоплакия течёт бессимптомно.
— В Клиническом госпитале на Яузе опытные врачи проведут комплексное обследование для выявления лейкоплакии шейки матки, включая простую и расширенную кольпоскопию, цитологическое, бактериологическое, морфологическое исследование.
— При выявлении лейкоплакии мы используем наиболее эффективные и безопасные методы лечения (радиоволновая хирургия и лечение лейкоплакии лазером). Это сведёт к минимуму риск осложнений и не помешает в будущем вынашиванию беременности и родам.
Причины лейкоплакии шейки матки
Все причины развития заболевания можно условно разделить на две группы:
Лейкоплакия является доброкачественным образованием, но иногда может развиваться на фоне злокачественных процессов, вызванных поражением шейки матки вирусом папилломы человека.
Симптомы лейкоплакии
Заболевание протекает практически бессимптомно, даже в запущенных случаях, и выявляется при гинекологическом обследовании. В ряде случаев возможны влагалищные выделения и кровомазание. Лейкоплакия с такими симптомами вызывает беспокойство в отношении злокачественного процесса.
Диагностика лейкоплакии
Гинекологи Клинического госпиталя на Яузе ставят диагноз после подробной беседы, гинекологического осмотра, кольпоскопического, цитологического, гистологического, бактериологического исследований.
Очаги изменённой слизистой, видимые невооружённым глазом при гинекологическом осмотре – это клинически выраженная форма лейкоплакии. Пятна, выявляемые только при кольпоскопии – кольпоскопическая форма лейкоплакии.
Малозаметные, сомнительные очаги проявляются при проведении пробы Шиллера. Она включает обработку шейки матки специальными растворами, при которых нормальная слизистая окрашивается (положительный тест Шиллера, норма), а патологически изменённая слизистая при лейкоплакии – нет (отрицательный тест Шиллера, патология).
Цитологическое исследование соскоба шейки матки выявляет патологические, в том числе атипичные клетки в составе эпителия, при обнаружении которых показана биопсия тканей.
Гистологическое (морфологическое) исследование небольшого образца ткани шейки матки, взятого при биопсии, направлено на исключение опухолевых процессов. Кроме того в случае необходимости гистологическое исследование проводится совместно с гистохимическим анализом для выявления маркеров злокачественного процесса и индивидуального подбора фармакотерапии.
Формы лейкоплакии
Простая лейкоплакия без атипии считается доброкачественным фоновым заболеванием.
Лейкоплакия с атипией клеток – это уже предраковый процесс. Делится в зависимости от степени выраженности атипии клеток.
Лечение лейкоплакии в Клиническом госпитале на Яузе
1 этап. При выявлении воспаления в области влагалища, проводится противовоспалительная терапия.
2 этап. Затем проводится один из видов хирургического воздействия с целью удаления очагов лейкоплакии. Операция проводится на 4-7 день цикла, чтобы до начала следующей менструации произошло заживление раны.
Важно! При выраженной распространённой лейкоплакии после хирургического лечения возможно формирование рубцовой деформации шейки матки, что может приводить к невынашиванию беременности из-за истмико-цервикальной недостаточности и проблемам в родах. Поэтому очень важно:
Специалисты Клинического госпиталя на Яузе, стремясь избежать нежелательной травматизации шейки матки и связанных с ней последствий, проводят хирургическое лечение лейкоплакии шейки матки только по строгим показаниям, когда имеется значительный риск развития злокачественного процесса. Мы используем такие современные действенные методы, как радиоволновая хирургия и лазерное воздействие.
Лазер. Воздействие лазерным лучом безболезненно и нетравматично, восстановительный период протекает практически незаметно для пациентки. Риск рецидива лейкоплакии после лазерного лечения намного ниже, чем после электрохирургии. Заживление происходит без образования грубого рубца.
Радиоволна. Радиоволновая хирургия практически бескровна, по отзывам пациенток – безболезненна, не вызывает образования струпа и рубцов после операции, не мешает в дальнейшем вынашиванию беременности и естественным родам.
3 этап. После операции пациенткам рекомендуется половой покой на 1 месяц. Для ускорения регенерации могут быть назначены вагинальные свечи с метилурацилом. Контрольные осмотры проводятся через 1, 3 и 6 месяцев.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Лейкоплакия шейки матки
Лейкоплакия ш/матки это не совсем заболевание. Это, скорее, состояние слизистой оболочки шейки матки, обусловленное избыточным ороговением эпителия (кератоз) вследствие влияния определенных факторов или причин. Лейкоплакия шейки матки встречается у женщин любого возраста.
Факторы, влияющие на развитие лейкоплакии:
Самое главное, что нужно знать о лейкоплакии, это то, что лейкоплакия не рак. И сама по себе она не трансформируется в злокачественную опухоль. Но длительное влияние факторов, которые вызвали развитие лейкоплакии, может привести к развитию злокачественной опухоли в зоне кератоза.
Наиболее частыми причинами развития лейкоплакии являются:
Формы лейкоплакии шейки матки
Симптомы лейкоплакии шейки матки
Лейкоплакия – это бессимптомное заболевание. Жалобы, как правило, обусловлены именно теми причинами, которые способствуют развитию кератоза. Чаще всего это обильные бели, избыточная вагинальная слизь, зуд и жжение.
В ближайшее время с Вами свяжется медицинский координатор и проконсультирует Вас по условиям и стоимости лечения, подберёт врача и запишет Вас на приём.
Диагностика лейкоплакии шейки матки
По степени выраженности клинических проявлений лейкоплакия бывает нежная и грубая, что зависит от выраженности огрубения эпителия.
Как правило, зону кератоза можно увидеть при обычном гинекологическом осмотре и хорошем освещении шейки матки. Но наиболее информативными методами диагностики являются кольпоскопия, прицельная биопсия шейки матки (биопсия под контролем кольпоскопии) и гистологическое исследование биоптата (фрагмент шейки матки, удаленный во время биопсии). Онкоцитологическое исследование мазка из шейки матки может указывать на процессы ороговения – гипер-и/или паракератоз, «безъядерные» чешуйки, но заключительный диагноз формируется по совокупности клинических и морфологических данных. При наличии кератоза шейки матки необходимо выполнение ВПЧ-теста, так это позволяет оценить прогноз развития цервикальной неоплазии (CIN).
Лечение лейкоплакии шейки матки
Определяется данными кольпоскопии и морфологического исследования.
Простая нежная лейкоплакия без цитоморфологической аптипии – возможно наблюдение до 2х лет с регулярными осмотрами 1 раз в 6 мес. При этом обязательно обследование на генитальные инфекции, противовоспалительное лечение и коррекция вагинальной флоры.
При наличии простой грубой или пролиферативной лейкоплакии – после обследования на инфекции и курса противовоспалительной терапии выполняется иссечение зоны кератоза под контролем кольпоскопии или хирургическое лечение в объеме конизации или ампутации шейки матки. У молодых нерожавших женщин для лечения выбирают более щадящие методы, что позволяет избежать появления рубцов и спаек на шейке матки. Это методы локальной деструкции:
Как правило, лечение проводится комбинированно, то есть консервативное лечение сочетается с деструктивным или хирургическим. В большинстве случаев после проведенного лечения прогноз благоприятный. Но, если первопричина этой патологии сохраняется и прогрессирует, возможно рецидивирующее течение заболевания или развитие цервикального рака.
Профилактика
Выбирайте грамотных специалистов с опытом лечения лейкоплакии шейки матки. Только полное, детальное обследование позволит подойти к лечению проблемы индивидуально и наиболее эффективно.
Что такое лейкоплакия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Т. А., гинеколога со стажем в 13 лет.
Определение болезни. Причины заболевания
Лейкоплакия шейки матки — это утолщение и ороговение плоского эпителия слизистой оболочки шейки матки.
Термин «лейкоплакия» (в переводе с греческого — «белая бляшка») был предложен Швиммером в 1887 году для описания белесоватых участков слизистых оболочек щёк, которые расценивались как предраковые изменения. В отечественной литературе и клинической практике термин остаётся общепринятым до настоящего времени. За рубежом же предпочителен термин «дискератоз». [2]
Очаг лейкоплакии может располагаться на слизистой оболочке нижней губы, угла рта, дна полости рта, щёк, в аногенитальной области, на вульве, клиторе, во влагалище, на шейке матки, реже — в области головки полового члена, в окружности заднепроходного отверстия. [11]
Согласно статистике, частота лейкоплакии шейки матки составляет всего 0.7 на 100 000 случаев гинекологической заболеваемости, среди заболеваний шейки матки — 5.2%. [11]
Лейкоплакия шейки матки наиболее часто встречается в возрастной группе 17-39 лет. [9]
В большинстве стран Европы и США, где проводится организованный скрининг рака шейки матки, лейкоплакия шейки матки не попадает в активный поиск, пока цитологические мазки не выявят начальные степени дисплазии (предрака) шейки матки. В нашей стране тактика наблюдения и ведения лейкоплакии шейки матки более активная.
Причины развития лейкоплакии шейки матки делят на:
Под нарушением гормонального фона чаще подразумевают хроническое отсутствие овуляции, что приводит к дисбалансу эстрогена и прогестерона в организме с преобладанием первого. Относительно повышенные концентрации эстрогена, в свою очередь, действуют на органы-мишени (молочные железы, тело и шейка матки), приводя к гиперпластическим процессам (бесконтрольному увеличению числа клеток). [4] Часто у пациенток с лейкоплакией шейки матки диагностируют повышение уровня пролактина. Иммунные нарушения зачастую проявляются воспалительными процессами матки и ее придатков (вагиниты, сальпингоофориты, цервициты). [9] Отечественным исследованием выявлено повышение концентрации секреторного иммуноглобулина А (SIgA) у пациенток с такими фоновыми заболеваниями шейки матки, как эктопия цилиндрического эпителия и лейкоплакия шейки матки. [8]
Под химическими и травматическими воздействиями зачастую подразумевают интенсивное и неадекватное лечение по поводу «псевдоэрозии» шейки матки: приблизительно трети пациенток с лейкоплакией ранее проводилась диатермокоагуляция и другие деструктивные вмешательства на шейке матки. Немаловажным фактором развития лейкоплакии шейки матки является опущение и выпадение матки/шейки матки, которое сопровождается неизбежным нарушением влагалищной флоры и, при выраженных степенях, постоянным контрактом шейки матки с внешней средой. [5]
Симптомы лейкоплакии шейки матки
Зачастую заболевание протекает бессимптомно. Лишь около трети пациенток предъявляют жалобы на обильные бели и контактные кровяные выделения (после полового акта, использования тампонов, гинекологических осмотров).
Симптомы перерождения лейкоплакии в рак
Патогенез лейкоплакии шейки матки
Механизм развития лейкоплакии в точности не выяснен. Считается, что под влиянием причинных факторов включаются механизмы ороговения в норме неороговевающего многослойного плоского эпителия шейки матки. На поверхности шейки матки формируются роговые чешуйки, клетки с деформированным ядром и внутриклеточными компонентами. [2]
Классификация и стадии развития лейкоплакии шейки матки
Согласно классификации Я.Б. Бохмана (1976), лейкоплакия, наряду с псевдоэрозией, эктропионом, полипом, эндометриозом шейки матки, цервицитами, истинной эрозией шейки матки, входит в группу фоновых заболеваний шейки матки, при которых не обнаруживается клеток с атипичными признаками, но длительное существование которых может послужить фактором риска развития предрака.
За рубежом лейкоплакию шейки матки с клеточным атипизмом относят к группе предраковой патологии шейки матки — ЦИН (цервикальной интраэпителиальной неоплазии, или дисплазии, шейки матки). [2]
Осложнения лейкоплакии шейки матки
Чем опасна лейкоплакия шейки матки
Лейкоплакия может распространяться с шейки матки на своды влагалища. Злокачественное перерождение клеток лейкоплакии наблюдается у 31,6% больных по данным отечественных авторов, 4,9-9% — по зарубежным данным. [11]
Диагностика лейкоплакии шейки матки
Комплексное обследование при лейкоплакии включает:
Кольпоскопия
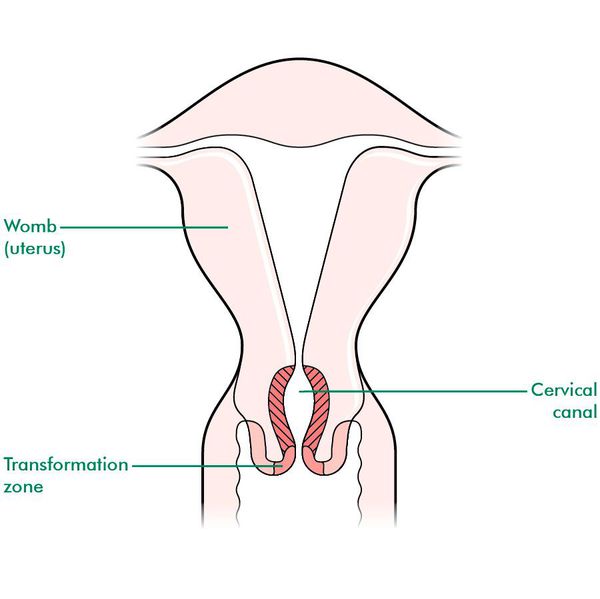
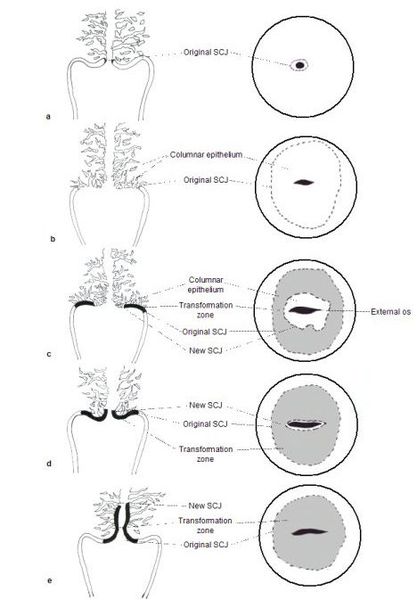
При кольпоскопии устанавливается тип зоны трансформации (переходной зоны стыка двух видов покровного эпителия шейки матки — многослойного плоского и цилиндрического), место расположения лейкоплакии.
Влагалищная часть шейки матки (экзоцервикс) покрыта многослойным плоским эпителием. В канале шейки матки (цервикальном канале, эндоцервиксе) — цилиндрический эпителий. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название зоны трансформации. Эта область имеет большое клиническое значение, поскольку именно в ней возникает более 80% случаев дисплазии и рака шейки матки.
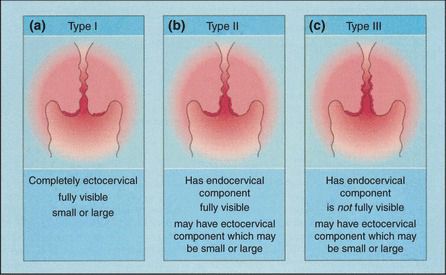
Зона трансформации 1 типа — переходная зона видна полностью. Это самый оптимальный и прогностически «благоприятный» вариант кольпоскопического заключения.
Зона трансформации 2 типа — переходная зона частично скрыта в канале шейки матки. Адекватно оценить такую картину сложно, так как наиболее измененные участки могут быть не видны и пропущены.
Зона трансформации 3 типа — переходная зона находится глубоко в канале шейки матки и оценить её кольпоскопически невозможно. Кольпоскопия в этом случае считается неинформативной, поскольку глубина залегания патологического очага остается неизвестной.
Цитологическое и гистологическое исследование
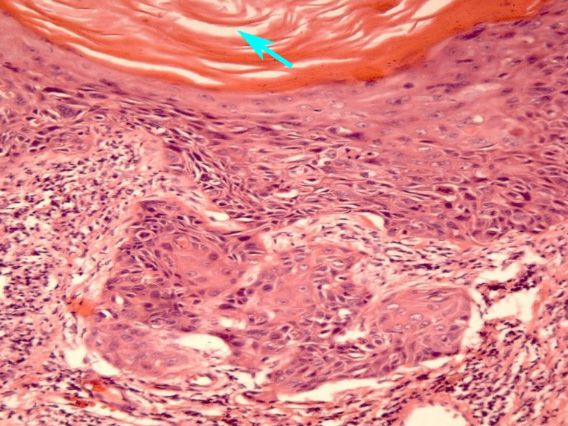
Сложность диагностики лейкоплакии при помощи простого цитологического соскоба с шейки матки заключается в невозможности оценки полноценного клеточного состава, так как из-за плотных роговых чешуек на поверхности многослойного плоского эпителия шейки матки в соскоб могут не попасть клетки из глубоких слоев. Таким образом может быть пропущена предраковая трансформация или даже рак шейки матки. [3] Именно поэтому основным методом диагностики лейкоплакии шейки матки является исследование ткани шейки матки, полученной при обязательно прицельной биопсии на фоне кольпоскопии. Зона трансформации 2 и 3 типа, определенные при кольпоскопии, могут послужить поводом для проведения не только биопсии, но и выскабливания слизистой канала шейки матки. Более щадящий метод оценки состояния слизистой канала шейки матки возможен при помощи микрокольпогистероскопии (офисная гистероскопия). Преимущество метода заключается в возможности нетравматичного прохождения канала шейки матки (цервикального канала) под визуальным контролем без анестезии. В процессе процедуры можно провести прицельную биопсию. При гистологическом исследовании лейкоплакия характеризуется терминами: кератоз, паракератоз, акантоз.
Бактериологическое исследование
Включает анализ влагалищного мазка и бактериальных посевов на флору и половые инфекции. Исследования важны тем, что при наличии воспаления шейки матки результаты цитологического и гистологического анализов могут быть искажены.
Анализ на ВПЧ
Исследование ДНК ВПЧ высокого онкогенного риска в соскобе с шейки матки и цервикального канала
В настоящее время изучают влияние вирусной инфекции на развитие лейкоплакии. Некоторые авторы считают, что процессы ороговения можно рассматривать как косвенный маркер папилломавирусной инфекции. Лейкоплакия, существующая вне инфицирования ВПЧ, зачастую не озлокачествляется. При сочетании с вирусом вероятность озлокачествления есть, но серьезных подтверждений этому факту пока нет. [12] [13]
Иммунограмма
Контроль уровня гормонов
Лечение лейкоплакии шейки матки
Консервативное лечение
Медикаментозное лечение при лейкоплакии включает:
В нашей стране лейкоплакию обычно подвергают деструкции — разрушению патологической ткани. Это обосновано, так как со временем лейкоплакия может трансформироваться, пациентка может заразиться ВПЧ и произойдёт перерождение ткани, что потребует новых биопсий и лишних визитов к врачу.
Хирургическое лечение
Наиболее часто применяемыми методами лечения лейкоплакии шейки матки являются:
Подготовка к операции включает:
Как проходят гинекологические операции
Манипуляции производят в первой половине менструального цикла (4-7 день от начала менструации). Для более точного определения патологической ткани процедура контролируется проведением кольпоскопии, а шейку матки обрабатывают раствором Люголя. Полное заживление и возвращение пациентки к привычной жизни (возможность половой жизни, использования вагинальных тампонов, посещение бассейна и прочее) зачастую ожидается через 28-40 дней после проведения процедуры. Коррекция гормональных нарушений и адекватная гормонотерапия, по некоторым данным, позволяет ускорить сроки заживления послеоперационной раны и снизить частоту повторного возникновения доброкачественных заболеваний шейки матки. [10]
При сочетании лейкоплакии с деформацией и гипертрофией шейки матки целесообразно проведение реконструктивно-пластических операций (пластика шейки матки) с целью восстановления анатомии цервикального канала. [14] [15]
Современные зарубежные исследователи расценивают лейкоплакию как доброкачественный физиологический процесс и в большинстве ситуаций рекомендуют профилактическое наблюдение.
Криодеструкция
Химическая коагуляция
Химическими коагулянтами, например Солковагином, лейкоплакию лечили в 90-х годах ХХ века. Эффективность лечения простой лейкоплакии шейки матки у молодых нерожавших женщин составляла около 70 %. Сейчас этот метод не применяют.
Антибиотикотерапия
Физиотерапия
Физиопроцедуры после операций на шейке матки, в том числе и при лейкоплакии, не проводятся.
Народные способы лечения
Беременность и лейкоплакия
При обнаружении лейкоплакии шейки матки у беременных обязательно лечат урогенитальную инфекцию, бактериальный вагиноз и восстанавливают микробиоценоз влагалища.
Реабилитация
Сразу после процедуры пациентку могут беспокоить тянущие боли внизу живота, однако они быстро проходят. Выделения чаще всего светлые слизистые или водянистые, редко с прожилками крови.
Кровянистые выделения после операции возникают редко. Но если они появились, беспокоят дольше 5–10 дней и/или менструации становятся обильнее и выделяются кровяные сгустки, то следует немедленно обратиться к врачу.
Также должна насторожить температуры тела свыше 37,5 °C, сильные боли внизу живота и гноевидные выделения из половых путей с резким неприятным запахом.
После операции в течение месяца рекомендуется:
Через две недели после операции врач проводит гинекологический осмотр, чтобы удостовериться, что пациентка восстанавливается. Слизистая полностью приходит в норму за 4–6 недель.
Наблюдение после лечения
Частота посещения доктора зависит от формы заболевания, эффективности лечения и наличия факторов риска, которые могут осложнить выздоровление: курение, ВИЧ-инфекция, заболевания, передаваемые половым путём, носительство онкогенных типов ВПЧ и т. п.
Диета
После лечения лейкоплакии следует придерживаться принципов правильного питания, специфическая диета не требуется.
Прогноз. Профилактика
При лейкоплакии шейки матки прогноз, как правило, благоприятный.
Принципы профилактики развития лейкоплакии шейки матки включают:
Лейкоплакия
Лейкоплакия — поражение слизистой оболочки, проявляющееся очаговым ороговением многослойного плоского эпителия. Цвет кератина ороговевшего эпителия обуславливает белый или сероватый цвет очагов лейкоплакии. Заболевание встречается на слизистой полости рта, дыхательных путей, моче-половых органов, в области анального отверстия. Лейкоплакия относится к предраковым заболеваниям и может подвергаться злокачественному перерождению. В связи с этим большое диагностическое значение имеет биопсия пораженных участков слизистой с последующим гистологическим и цитологическим исследованием полученного материала. При выявлении в ходе исследования клеточной атипии показано удаление пораженного лейкоплакией участка.
Общие сведения
Лейкоплакия является дискератозам, то есть нарушениям ороговения. Она развивается чаще у людей среднего и пожилого возраста. Так лейкоплакия шейки матки наиболее часто встречается у женщин в возрасте 40 лет. Она занимает 6% от всех заболеваний шейки матки. Лейкоплакия гортани составляет треть всех предраковых состояний гортани. По данным различных наблюдений трансформация лейкоплакии в рак происходит в 3-20% случаев. Однако выделяют случаи простой лейкоплакии, которая не сопровождается атипией клеток и не являются предраковыми состояниям, а относятся к фоновым процессам организма.
Причины возникновения лейкоплакии
Причины и механизм возникновения лейкоплакии до конца не выяснены. Большую роль в развитии заболевания отводят воздействию внешних провоцирующих факторов: механического, химического, термического и др. раздражения слизистых. Например, по наблюдению гинекологов треть женщин с лейкоплакией шейки матки имеют в анамнезе данные про проведение диатермокоагуляции. Это же подтверждают случаи лейкоплакии, связанные с профессиональными вредностями (воздействие на слизистые каменноугольной смолы, пека и др.).
Особенно опасно сочетанное влияние на слизистую сразу нескольких факторов. Так возникновение лейкоплакии слизистой рта часто обусловлено образующимся от разнородных металлических протезов гальваническим током и механической травматизацией слизистой этими протезами. У курильщиков обычно наблюдается лейкоплакия красной каймы губ. Она обусловлена воздействием на слизистую химических веществ табачного дыма и термического фактора (особенно регулярного прижигание губы, происходящего при полном выкуривании сигареты), а также хронического травмирования слизистой сигаретой или мундштуком трубки.
Причиной лейкоплакии могут быть хронические воспалительные и нейродистрофические изменения слизистой оболочки (например, при стоматите, гингивите, вагините, хроническом цистите и др.) Вероятно, определенную роль в развитии лейкоплакии имеют наследственные факторы, поскольку ее возникновение наблюдается у пациентов с врожденными дискератозами.
Не последнюю роль в развитии лейкоплакии играют и внутренние факторы, связанные с состоянием организма человека. Это недостаточность витамина А, гормональные отклонения, инволюционная перестройка слизистой половых органов, гастроэнтерологические заболевания, вызывающие снижение устойчивости слизистых оболочек к внешним раздражающим факторам.
Классификация лейкоплакии
По особенностям морфологических проявлений выделяют следующие формы лейкоплакии:
Каждая последующая форма заболевания развивается на фоне предыдущей и является одним из этапов происходящего патологического процесса.
Симптомы лейкоплакии
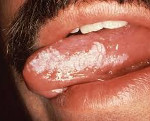
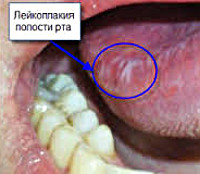
Чаще всего лейкоплакия поражает слизистую оболочку полости рта в области щек, углов рта, нижней губы, реже в процесс вовлекается боковая поверхность и спинка языка, слизистая в области альвеолярных отростков. Лейкоплакия мочеполовых органов может располагаться на слизистой клитора, вульвы, влагалища, шейки матки, головки полового члена, уретры и мочевого пузыря. Лейкоплакия дыхательных путей чаще локализуется в области голосовых связок и на надгортаннике, редко в нижнем отделе гортани.
Лейкоплакия представляет собой единичные или множественные белесоватые или бело-серые очаги с четкими контурами. Они могут быть различной формы и размеров. Как правило, изменения слизистой развиваются незаметно, не вызывая никаких негативных ощущений. В связи с этим заболевание часто бывает случайной диагностической находкой при посещении стоматолога, проведении кольпоскопии, операции по обрезанию крайней плоти (циркумцизио) и т. п. Исключениями являются лейкоплакия слизистой ладьевидной ямки мочеиспускательного канала, которая приводить к затруднению мочеиспускания, и лейкоплакия гортани, вызывающая кашель, охриплость голоса и дискомфорт при разговоре.
Процесс развития лейкоплакии состоит из нескольких переходящих один в другой этапов. Он начинается с появления на участке слизистой оболочки небольшого, неярко выраженного воспаления. В дальнейшем происходит ороговение эпителия воспаленного участка с формированием характерного белого очага плоской лейкоплакии. Часто белый цвет измененной слизистой напоминает налет или пленку. Однако попытка снять «налет» шпателем не удается.
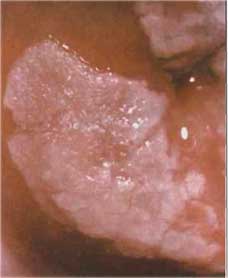
Со временем на фоне плоской лейкоплакии развивается веррукозная. При этом очаг поражения уплотняется и немного приподнимается над поверхностью слизистой. Формируется белесоватая бугристая бляшка с бородавчатыми разрастаниями высотой 2-3 мм. На фоне очагов ороговения могут возникать эрозии и болезненные трещины, характерные для эрозивной формы лейкоплакии.
Основной опасностью лейкоплакии является возможность ее злокачественной трансформации. Период времени, через который начинается злокачественное перерождение, очень индивидуален и зависит от формы заболевания. Лейкоплакия может существовать десятилетиями, не превращаясь в злокачественное новообразование. Наиболее склонны к переходу в рак веррукозная и язвенная формы, а самый высокий процент озлокачествления наблюдается при лейкоплакии языка.
Существует ряд признаков, по которым можно заподозрить злокачественную трансформацию той или иной формы лейкоплакии. К таким признакам относится внезапное появление уплотнений или эрозий в очаге плоской лейкоплакии, ее неравномерное уплотнение, захватывающее лишь один край очага. Для эрозивной формы признаками озлокачествления являются: появление в центре эрозии уплотнений, изъязвление поверхности, образование сосочковых разрастаний, резкое увеличение размеров эрозии. Следует отметить, что отсутствие перечисленных признаков не является гарантией доброкачественности процесса и может наблюдаться на ранних стадиях злокачественного перерождения лейкоплакии.
Диагностика лейкоплакии
При локализации лейкоплакии в доступных осмотру местах (ротовая полость, головка полового члена, клитор) диагноз обычно не вызывает затруднений. Окончательный диагноз устанавливается на основании цитологии и гистологического изучения материала, полученного во время биопсии участка измененной слизистой оболочки.
Цитологическое исследование является обязательным в диагностике лейкоплакии. Оно позволяет выявить характерную для предраковых заболеваний клеточную атипию. В ходе цитологического исследования мазков с пораженного участка слизистой обнаруживают большое количество клеток многослойного эпителия с признаками ороговения. Однако в мазок обычно не попадают клетки из ниже расположенных слоев слизистой, где могут располагаться атипичные клетки. Поэтому при лейкоплакии важно проведение цитологического исследования не мазка, а биопсийного материала.
При гистологии биопсийного материала выявляется ороговевающий эпителий, не имеющий поверхностного функционального слоя, так как верхние слои эпителия находятся в состоянии паракератоза или гиперкератоза. Может быть обнаружена различная степень атипии базальных клеток и базально-клеточная гиперактивность, свидетельствующие о возможности злокачественной трансформации образования. Выраженная атипия является показанием для консультации у онколога.
Лейкоплакия шейки матки диагностируется гинекологом при осмотре в зеркалах и в ходе кольпоскопии. Проведение Шиллер теста выявляет участки слизистой, не подверженные окрашиванию йодом. При подозрении на лейкоплакию шейки матки проводят не только биопсию подозрительных участков, но и выскабливание цервикального канала. Цель такого исследования — исключение предраковых и раковых изменений эндоцервикса.
При подозрении на лейкоплакию гортани проводят ларингоскопию, выявляющую участки белого плотно спаянного с подлежащими тканями налета. Исследование дополняют биопсией. Диагностику лейкоплакии уретры или мочевого пузыря осуществляют при помощи уретро- и цистоскопии с биопсией пораженного участка.
Лечение лейкоплакии
Лейкоплакия любой формы и локализации требует комплексного лечения. Оно заключается в устранении факторов, спровоцировавших развитие лейкоплакии, и сопутствующих нарушений. Сюда относится: освобождение полости рта от металлических протезов, отказ от курения, устранение гиповитаминоза А, терапия патологии желудочно-кишечного тракта, лечение эндокринных и соматических заболеваний, а также инфекционных и воспалительных процессов.
Простая лейкоплакия без клеточной атипии часто не требует радикальных лечебных мероприятий. Но такие пациенты должны наблюдаться и периодически проходить обследование. Выявление в ходе гистологического исследования базально-клеточной гиперактивности и клеточной атипии является показанием для удаления очага лейкоплакии в ближайшее время.
Удаление пораженных участков слизистой может проводиться при помощи лазера или радиоволнового метода, путем диатермокоагуляции и электроэкзиции (иссечение электроножом). Нежелательно применение криодеструкции, поскольку после воздействия жидкого азота на слизистой остаются грубые рубцы. В отдельных случаях требуется хирургическое иссечение не только слизистой, но и участка пораженного органа (уретры, влагалища, мочевого пузыря), что влечет за собой проведение реконструктивно-пластической операции. Признаки злокачественной транформации лейкоплакии являются показанием для радикальных операций с последующей рентгентерапией.
Локализация лейкоплакии на слизистой гортани требует проведения микроларингохирургической операции. Коагуляция пораженных участков слизистой мочевого пузыря возможна в ходе цистоскопии. В лечении лейкоплакии мочевого пузыря успешно применяют введение в мочевой пузырь озонированного масла или жидкости, а также газообразного озона. Однако в случае упорного течения заболевания требуется резекция мочевого пузыря.
Своевременное и адекватное лечение лейкоплакии дает положительный результат. Однако нельзя исключить возникновение рецидивов заболевания. Поэтому в дальнейшем пациенту необходимо наблюдение. С осторожностью следует относиться к народным методам лечения и тепловым процедурам. Они могут способствовать злокачественной трансформации лейкоплакии и усугубить течение заболевания.