Лактазная недостаточность у младенцев: опасна ли она?
Часто проблемы с животом у младенцев объясняются не просто традиционными коликами. Иногда вздутие и боли может провоцировать лактазная недостаточность.
Что это такое?
Лактоза (молочный сахар) – это углевод, который обеспечивает около 40 процентов энергетических потребностей младенца.
Лактаза – специальный фермент, который помогает организму усваивать лактозу, расщепляя ее на два простых сахара – глюкозу и галактозу. Лактаза появляется в пищеварительном тракте человека примерно за восемь недель до рождения и наиболее активна в младенческом возрасте. Когда в рационе ребенка появляются другие продукты и необходимость в таких больших количествах лактазы отпадает, активность фермента начинает постепенно снижаться.
Непереносимость молочного сахара связана с недостатком в организме лактазы, из-за которой он не расщепляется на составные части и разлагается в толстом кишечнике. Отсюда – боли и урчание в животе, метеоризм, диарея и другие симптомы гиполактазии.
Виды лактазной недостаточности
| Транзиторная лактазная недостаточность | Временный дефицит лактазы у грудных детей, особенно тех, кто родился раньше срока. Непереносимость лактазы связана с физиологической незрелостью ферментных систем. |
|---|---|
| Алактазия новорожденных | Редкое наследственное заболевание, первичная лактазная недостаточность. Наблюдается с рождения, протекает тяжело, активность лактазы полностью отсутствует. Требует обязательной безлактозной диеты. |
| Гиполактазия | Врожденная лактазная недостаточность с поздним началом. Физиологическое постепенное снижение количества лактазы после младенческого возраста, начиная с 5 лет. “Конституциональная” лактазная недостаточность встречается примерно у 70 процентов человечества. В большинстве случаев организм все же может усвоить некоторое количество лактозы в течение дня. |
| Вторичная лактазная недостаточность | Временная непереносимость лактозы, чаще всего возникающая после острых кишечных инфекций или при воспалительных заболеваниях кишечника. Обычно способность усваивать молоко возвращается к больному спустя несколько недель после выздоровления. |
Симптомы лактазной недостаточности
Когда речь идет о младенцах, перечень симптомов этой болезни крайне широк: водянистая пенистая диарея с кислым запахом, урчание (борборигмы), колики, вздутие живота, срыгивание, абдоминальная боль, рвота, плач, потеря веса и гипотрофия. Однако из-за специфики формирования микрофлоры кишечника диагностировать лактазную недостаточность может быть сложно.
Стерильность кишечника новорожденных в короткое время сменяется заселением колониями микроорганизмов, что порой приводит к метеоризму, зеленому пенистому стулу и другим типичным симптомам лактазной недостаточности даже у здоровых младенцев. Становление ферментативной системы совпадает по времени с периодом колик у младенцев, что окончательно запутывает ситуацию.
Врачи, придерживающиеся принципов доказательной медицины, считают большинство перечисленных показателей нерелевантными, рекомендуя обращать внимание на следующие проблемы: дегидратация, снижение аппетита, нарушение физического развития за счет дефицита веса, синдром избыточного бактериального роста в тонком кишечнике, гиповитаминоз, анемия, головные боли и другие серьезные симптомы.
Зарегистрируйтесь, чтобы получать рассылку о развитии, питании и здоровье ребенка, а также полезные рекомендации от экспертов NutriClub.
Методы определения лактазной недостаточности
Диагноз “лактазная недостаточность” должен поставить врач на основании общей клинической картины и дополнительных методов обследования:
1. Метод Бенедикта, определяющий общее количество углеводов в стуле ребенка, пригоден для скрининга лактазной недостаточности, а также контроля правильности подбора диеты. К сожалению, он же является и самым недостоверным методом диагностики, так как нормы углеводов в кале до сих пор не определены.
2. Нагрузочный тест с лактозой предусматривает определение уровня сахара в крови до и после перорального приема лактозы. В норме в течение 60 минут после приема лактозы уровень глюкозы в крови должен повыситься не менее чем на 20 процентов от исходного.
Результаты теста будут зависеть от расщепления и всасывания лактозы в тонкой кишке, толерантности к глюкозе, поэтому нагрузка лактозой может спровоцировать или усилить клинические симптомы лактазной недостаточности.
Он используется в качестве косвенного метода диагностики лактазной недостаточности. Суть теста заключается в анализе выдыхаемого воздуха. Если содержание водорода в нем увеличивается, это указывает на то, что под воздействием микрофлоры толстого кишечника идет процесс брожения лактозы, и у пациента ее непереносимость. Частота ложноположительных результатов дыхательного теста с лактозой достигает 20 процентов.
4. Определение уровня кислотности (рН )кала (в норме 5,5 и выше), который снижается при лактазной недостаточности
6. Наиболее точный метод диагностики – биопсия тонкой кишки. В этом случае, взяв несколько образцов, можно по состоянию поверхности кишечника определить степень активности лактазы. Метод применяется очень редко из-за его сложности и высокой стоимости, однако позволяет достоверно идентифицировать дефектный фермент и выявить степень его дефицита.
Схема лечения
Перед тем, как лечить лактазную недостаточность, необходимо убедиться в правильности этого диагноза. Некоторые симптомы этой болезни то и дело встречаются у новорожденных, однако далеко не каждый младенец с коликами страдает от недостатка лактазы – даже если тест Бенедикта показал большое количество углеводов.
После начала лечения станет понятно, действительно ли больному не хватает лактазы. Если после получения фермента самочувствие ребенка существенно улучшилось, значит диагноз был поставлен правильно.
Следующий этап – определение причин лактазной недостаточности. Генетическое исследование позволит точно поставить диагноз алактазии новорожденных – и назначить соответствующее лечение. Лишь после исключения генетического механизма возникновения болезни врач должен приступить к диагностике вторичной лактазной недостаточности. В этом случае добавление в рацион фермента лактазы или снижение количества лактозы в диете – временные меры для восстановления слизистой оболочки тонкой кишки, основное же лечение будет связано с кишечной инфекцией или другими проблемами.
Точная диагностика причины лактазной недостаточности очень важна для успешного выздоровления. Если речь идет о транзиторной (вторичной) лактазной недостаточности младенцев, чаще всего врачи назначают поддерживающие препараты лактазы на время становления ферментной системы, чтобы через несколько месяцев попробовать от них отказаться. Важно, чтобы лекарства назначал именно врач, который сможет не только точно диагностировать болезнь и ее причины, но и рассчитать дозу – избыток лактозы для здоровья грудного младенца ничуть не лучше, чем недостаток. В некоторых случаях ребенок полностью и частично переводится врачами на ферментированное лактазой сцеженное грудное молоко либо безлактозную смесь.
Врожденный дефицит лактазы неизлечим и требует либо постоянного приема фермента, либо изменений в рационе. Так, «диетодиагностика» поможет определить, сколько молочных и кисломолочных продуктов усваивает пациент. Детям школьного возраста, страдающим от лактазной недостаточности, стоит компенсировать диету дополнительными источниками белка и кальция – в этот период кальций лучше всего усваивается из еды и особенно важен для развития организма.
Терапия лактазной недостаточности у детей первых месяцев жизни
Состояния, связанные с нарушенным кишечным пищеварением и всасыванием, объединенные термином «мальабсорбция», относятся к числу частых нарушений здоровья у детей раннего возраста.
Состояния, связанные с нарушенным кишечным пищеварением и всасыванием, объединенные термином «мальабсорбция», относятся к числу частых нарушений здоровья у детей раннего возраста. Наиболее частой формой синдрома мальабсорбции у детей раннего возраста является непереносимость дисахаридов (лактозы, реже — других углеводов) [1, 2].
Особое значение для детей первых месяцев жизни имеет лактазная недостаточность (ЛН), так как лактоза содержится в грудном молоке, которое является основным питанием ребенка этого возраста. Дисахарид лактоза расщепляется в тонкой кишке ферментом, известным под названием лактаза. Снижение активности этого фермента приводит к развитию симптомокомплекса ЛН, проявляющейся у детей раннего возраста диареей, а также другими диспептическими нарушениями, беспокойством и др. Основным методом лечения ЛН является диетотерапия, направленная на уменьшение или полное исключение лактозы из рациона питания [3, 4]. Особую сложность представляет лечение ЛН у детей грудного возраста, так как в грудном молоке или в современных адаптированных детских молочных смесях углеводный компонент представлен преимущественно лактозой. При искусственном вскармливании детей с лактазной недостаточностью используются низколактозные смеси. Безлактозные смеси в качестве монотерапии используют только при первичной алактазии и при тяжелом течении вторичной гиполактазии [2, 5].
Учитывая, что поддержка естественного вскармливания детей первого года жизни является приоритетной задачей педиатрии, проблема профилактики и лечения ЛН у детей, находящихся на естественном вскармливании, представляется чрезвычайно важной и актуальной. При этом наиболее целесообразным в лечении ЛН является не исключение женского молока, а проведение заместительной терапии в виде назначения детям фермента лактазы. Использование ферментных препаратов лактазы в терапии ЛН позволяет довольно быстро купировать симптомы заболевания, сохранив при этом грудное вскармливание [1, 6, 7].
Учитывая значительные колебания в активности и свойствах препаратов лактазы, выпускаемых различными производителями и выделенных из различных источников, представляется необходимой обязательная клиническая оценка препарата лактазы, впервые выпускаемого в РФ или поступающего из-за рубежа в виде фармацевтического средства или биологически активной добавки (БАД).
Одним из таких БАД, содержащих лактазу, является БАД «Лактазар для детей», выпускаемый ОАО «Фармстандарт — Лексредства» (Россия). Целью настоящей работы явилось изучение эффективности использования в терапии детей первых трех месяцев жизни с ЛН, находящихся на грудном вскармливании, БАД «Лактазар для детей». Исследование проведено ГУ НИИ питания РАМН на базе детской поликлиники г. Химки Московской области.
Краткая характеристика. «Лактазар для детей» предназначен для использования в качестве дополнительного источника фермента лактазы при ЛН у детей с периода новорожденности до 7 лет. БАД «Лактазар для детей» представляет собой твердые желатиновые капсулы с белым порошком со специфическим запахом. Средняя масса содержимого капсул «Лактазар для детей» от 0,135 до 0,165 г. Активность лактазы в БАД «Лактазар для детей» — 700 ЕД на капсулу. Для производства БАД «Лактазар для детей» в качестве сырья используется фермент лактаза (Lactase DS) производства Amano Enzyme Inc. (Япония).
Дизайн исследования. Исследование носило характер открытого проспективного медицинского наблюдения.
Клинические наблюдения проведены у 25 детей в возрасте от 2 недель до 3 месяцев жизни, длительность наблюдения составила 6 недель. Клинико-лабораторные исследования проведены до назначения БАД «Лактазар для детей» и после приема ферментного препарата в течение 1 месяца.
Материалы и методы
Критерии отбора детей для исследования:
Критерии исключения детей из исследования:
Критерии оценки эффективности проводимой терапии:
— изменение кратности и консистенции стула, наличие или отсутствие патологических примесей в кале;
— динамика других диспептических нарушений (срыгиваний, колик, запоров и пр.);
— кожные или иные аллергические проявления при приеме БАД «Лактазар для детей»;
— содержание общих углеводов в кале*;
— копрологические исследования*;
— клинические анализы крови и мочи;
— измерение массы тела 1 раз в 2 недели с использованием стандартизированных весов;
— измерение роста — до и после проведения исследования с использованием стандартного ростомера.
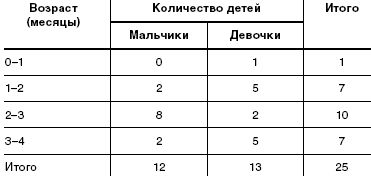
Под наблюдением находилось 25 детей (12 мальчиков и 13 девочек) в возрасте от 2 недель до 3 месяцев жизни. Все дети находились на естественном вскармливании. Под наблюдение дети поступали по обращению матерей к участковому педиатру в детской поликлинике. Дети наблюдались в амбулаторных условиях, еженедельно осматривались врачом-педиатром. Дома матери заполняли специально предложенную им анкету, в которой содержались вопросы о показателях эффективности исследуемого БАД (частота и характер стула, частота и объем срыгиваний и пр.). Дополнительные сведения получали путем телефонного интервью.
Данные о наблюдавшихся детях и их возрастно-половая характеристика представлены в табл.1 и табл.2
Все дети были доношенными, от первых (20), вторых (4) и третьих (1) родов; у 84% матерей имело место патологическое течение беременности (гестозы, анемия, наличие хронических заболеваний, хроническая фетоплацентарная недостаточность и пр.). Все кормящие матери соблюдали предложенную им диету [8]. Из рационов кормящих матерей исключали цельное коровье молоко с целью профилактики развития у детей аллергии к белкам коровьего молока и снижения тем самым возможности формирования вторичной ЛН.
При изучении анамнеза жизни было установлено, что более чем у половины обследованных детей кто-либо из членов семьи не переносит или не любит молоко и молочные продукты. Так, у 60% детей не переносит молоко один из родителей, у 20% — один из членов семьи (сестры, братья, дедушки, бабушки и др.); у остальных детей непереносимости молочных продуктов в семье, со слов матерей, не отмечено.
Диагноз ЛН устанавливали на основании характерных клинических симптомов (типичные изменения частоты и консистенции стула, усиленный метеоризм, болевой синдром и др.) и результатов клинико-лабораторных исследований (повышенного содержания общих углеводов в кале).
Результаты исследования и обсуждение
Дозу БАД «Лактазар для детей» назначали в зависимости от степени выраженности клинических проявлений ЛН (табл. 3), учитывая количество молока, употребляемого ребенком за одно кормление. Большинство детей получали по одной капсуле в каждое кормление, т. е. по 5–7 капсул БАД в сутки. Продолжительность приема БАД «Лактазар для детей» составила 1 месяц. Следует отметить, что ни в одном случае не было рекомендовано прекращение грудного вскармливания и к концу наблюдения все женщины продолжали кормить детей грудью.
Результаты исходного обследования детей
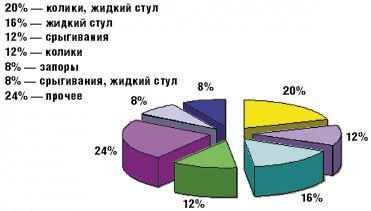
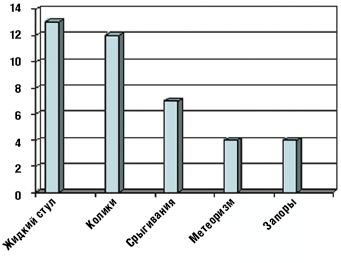
Как видно из табл. 3 и рис. 1 и 2, клинические проявления ЛН у обследованных детей были весьма вариабельны.
Такой наиболее характерный симптом ЛН, как жидкий стул, был обнаружен у 13 детей (52%), причем у 5 из них жидкий стул сочетался с коликами (табл. 3). У остальных детей имели место другие проявления функциональных нарушений пищеварения (срыгивания, метеоризм, запор). Срыгивания разной степени выраженности наблюдались у 7 детей (28%), причем у 2 детей (8%) срыгивания были единственной жалобой. У 4 детей (16%) отмечались запоры, причем как единственная жалоба запоры наблюдались у 2 детей. У 8 детей на момент взятия под наблюдение нарушений частоты и консистенции стула не было, стул у этих детей наблюдался 2–3 раза в день, кашицеобразной консистенции.
У 2 детей отмечалась недостаточная прибавка массы тела (300–400 г в месяц) и снижение аппетита (дети употребляли не весь объем порции молока, необходимый ему из расчета на массу тела и возраст); именно это послужило причиной обращения к педиатру.
Как видно из рис. 1 и 2, у наблюдавшихся детей одинаково часто (в 12% случаев) встречались колики и срыгивания как единственно предъявляемая жалоба; в 8% случаев основной и единственной жалобой были запоры. В группу под названием «прочее» мы объединили 6 детей, которые имели характерное только для них сочетание клинических проявлений ЛН (табл. 3).
Таким образом, полученные нами данные свидетельствуют о том, что клиническая картина ЛН весьма многообразна и часто не совпадает с общепринятым представлением о диарее как ведущем симптоме этого заболевания.
Результаты изучения эффективности БАД «Лактазар для детей»
Проведенные исследования показали хорошую переносимость БАД у всех наблюдавшихся детей (из исследования не был выведен ни один ребенок) и ее эффективность в устранении симптомов ЛН.
Нормализация частоты стула и его консистенции была отмечена уже к концу первой недели, причем положительная динамика имела место в среднем на 5-й день терапии. При этом кратность и консистенция стула изменялись у детей неодинаково. Нормализация консистенции стула у детей с частым жидким стулом отмечалась на 3–5 день применения БАД; а у детей с запорами восстановление регулярного стула с кратностью 3–4 раза в день, имевшего цвет и консистенцию, обычные для детей данной возрастной группы, находящихся на естественном вскармливании, — на 6–8 день. Частота стула у детей с диареей до начала терапии составляла в среднем 5,7 ± 1,2 раза в сутки, а после ее завершения — 3,8 ± 0,9 раза в сутки. У детей с запорами частота стула была равна соответственно 0,8 ± 0,6 и 2,5 ± 1,7.
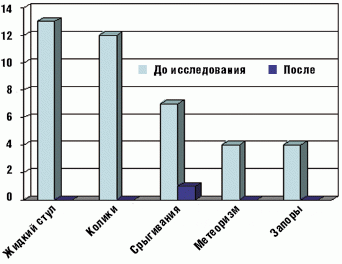
Применение БАД «Лактазар для детей» оказалось эффективным и в устранении других симптомов функциональных нарушений пищеварения, характерных для ЛН у детей раннего возраста (табл. 4 и рис. 3).
Болевой синдром, проявлявшийся кишечными коликами, и метеоризм купировались у всех 25 детей на 3–5 день применения БАД. Частота и объем срыгиваний значительно уменьшились в конце первой недели терапии и полностью исчезли после двух недель приема препарата у большинства детей. Только у одного ребенка к концу исследования изредка отмечались срыгивания.
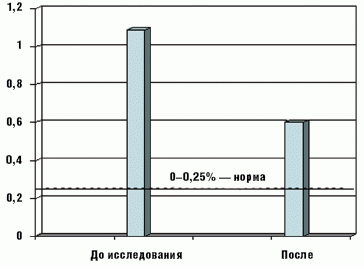
Экскреция углеводов с калом достоверно снизилась у большинства детей с 1,1 ± 0,3% до начала терапии до 0,6 ± 0,1% после ее завершения, разброс значений составил 0,4–1,8% и 0,25–0,6% соответственно (рис. 4).
Однако у 6 детей достоверного снижения уровня экскреции углеводов с калом не отмечено (0,7–0,8% до исследования и 0,5–0,6% — после); хотя клинические симптомы нарушений пищеварения были купированы на первой неделе приема БАД. Полученные нами данные согласуются с литературными данными, указывающими на отсутствие четкой корреляции между выраженностью клинических проявлений ЛН и уровнем экскреции углеводов с калом [1, 3, 4]. В связи с этим необходимо отметить, что в соответствии с современными научными представлениями основным критерием эффективности терапии является устранение клинических симптомов заболевания, а не снижение до нормы экскреции углеводов.
При копрологическом исследовании у большинства наблюдавшихся детей не было выявлено существенных патологических изменений. До проведения терапии у большинства детей каловые массы были жидковатой или кашицеобразной консистенции, светло-желтого или салатового цвета, слегка кисловатого запаха, с pH 5–7, и содержали в умеренном или единичном количестве нейтральный жир, жирные кислоты, лейкоциты (не более 2–3 в поле зрения), небольшие количества прозрачной слизи. Прием БАД «Лактазар для детей» не оказывал влияния на эти минорные изменения в копрологических анализах.
Показатели клинических анализов крови и мочи у обследованных детей до и после проведения терапии были в пределах возрастной нормы. Содержание гемоглобина в крови у детей до и после исследования составило 135,3 ± 1,5 г/л и 132,3 ± 1,2 г/л соответственно.
Наблюдавшаяся динамика массоростовых показателей была в пределах возрастной нормы: средняя прибавка массы тела в сутки составила в среднем 29,7 ± 2,7 г, а прибавка длины тела за месяц — 2,8 ± 0,5 см (средние показатели увеличения массы и длины тела у детей первых трех месяцев жизни составляют 26–30 г/сутки и 2,5–3 см/месяц соответственно). У 2 детей с исходно недостаточной прибавкой массы тела (300–400 г в месяц) прием БАД «Лактазар для детей» привел к значительному увеличению данного показателя (900 и 1000 г в месяц).
Как показали полученные результаты, использование содержащего лактазу БАД «Лактазар для детей» позволило купировать клинические симптомы ЛН и сохранить естественное вскармливание у всех наблюдавшихся детей. Терапия хорошо переносилась, случаев аллергических реакций и непереносимости исследуемого БАД не наблюдалось.
Таким образом, проведенное изучение эффективности использования в терапии детей первых месяцев жизни с ЛН, находящихся на естественном вскармливании, БАД «Лактазар для детей», выпускаемой ОАО «Фармстандарт — Лексредства» (Россия), позволили сделать следующие выводы:
Лактазная недостаточность у новорожденного: мифы и реальность.
Лактазная недостаточность – это диагноз, с которым приходится сталкиваться многим родителям грудничков.
Что же такое лактазная недостаточность?
Для начала, давайте определимся с терминами.
Известно, что женское грудное молоко содержит до 7% лактозы, молочного сахара, являющегося основным углеводом в молоке всех млекопитающих. Для расщепления лактозы грудного молока на простые углеводы (глюкозу и галактозу) необходим фермент лактаза, который вырабатывается в организме ребенка в тонком кишечнике.
При недостатке лактазы, в зависимости от тяжести состояния, у малыша могут возникать следующие симптомы:
Типы лактазной недостаточности.
Термин «лактазная недостаточность» объединяет различные состояния, приводящие к снижению активности фермента, расщепляющего молочный сахар – лактозу [4]:
Точный диагноз может быть поставлен только путем биопсии слизистой кишечника с определением активности ферментов в биоптате, это тяжело для малыша и не всегда оправдано. Распространенным скрининговым методом является определение содержания углеводов в кале малыша. Недостаток метода заключается в том, что им можно получить только информацию о наличии углеводов кале, происхождение которых может быть разное, то есть это не дает оснований для точного диагноза; зато метод является простым и дешевым. Если нет возможности и такой диагностики, то по назначению педиатра можно начать эмпирическое лечение препаратом лактазы, если эффект не будет получен, надо будет проводить дальнейшую дифференциальную диагностику. [4]
Есть мнение, что при обследовании детей первых 2 – 3 месяцев жизни, нормальных показателей углеводов в кале нет практически ни у кого, так как в этом возрасте еще только происходит становление ферментативных процессов и формирование микробной биопленки, которая возьмет на себя существенную часть ферментативного процесса в кишечнике. [3]
Организация грудного вскармливания новорожденного при лактазной недостаточности.
На практике у грудничков преимущественно встречается третий или четвертый типы лактазной недостаточности, которые, чаще всего, хорошо поддаются коррекции за счет правильной организации грудного вскармливания.
Хорошим решением для мам, чьи детки имеют симптомы лактазной недостаточности (частый зеленый стул с пеной, стул со слизью), будет организация грудного вскармливания, направленная на увеличение количества заднего молока, которое ребенок получает непосредственно из груди. [1]
Переднее молоко (водянистое и с относительно низким содержанием жиров) слишком быстро движется по маршруту «желудок – тонкий кишечник – толстый кишечник», чтобы фермент лактаза успевал переработать достаточное количество лактозы, поступающей с молоком. Заднее же молоко (более густое, вязкое и богатое жирами) движется в более медленном темпе и меньше непереработанной лактозы попадает в толстый кишечник, вызывая жидкий, кислый, пенистый стул.
Чтобы добиться большего получения заднего молока, мама должна тщательно следить за правильностью прикладывания и стараться давать одну грудь за одно кормление, чтобы малыш добирался до заднего молока. В некоторых случаях может помочь более длительное «дежурство» груди – если мама будет предлагать малышу одну и ту же грудь в течение 2-3 часов на каждое его требование.
Одно из исследований показало, что симптомы лактазной недостаточности полностью или частично исчезли у 79% детей после того, как их мамы начали дожидаться «опустошения» первой груди прежде, чем предложить вторую. [2]
Мифы о лактазной недостаточности новорожденного.
Какие же мифы относительно лактазной недостаточности чаще всего встречают в своей практике консультанты по грудному вскармливанию?
Миф 1. Ребенка с подозрением на лактазную недостаточность нужно переводить на безлактозную смесь.
Реальность: использование безлактозных смесей оправдано в исключительно редких случаях, когда у малыша обнаруживается тяжелая форма врожденной лактазной недостаточности. И даже в этом случае бывает возможна организация смешанного вскармливания, чтобы новорожденный в дополнение к безлактозному питанию получал некоторый объем грудного молока в сочетании с препаратом лактазы. Даже небольшой объем грудного молока в таком случае имеет критически важное значение для его здоровья и развития! Во всех остальных 99,9% случаях кормление малыша остается исключительно грудным с акцентом на правильную организацию грудного вскармливания. В зависимости от выраженности симптомов, мама следует обратиться к педиатру для принятия решения о приеме препаратов лактазы, которые ребенок будет получать до кормлений грудью до тех пор, пока не «перерастет» эту проблему.
Миф 2. Сцеживание переднего молока перед кормлением помогает облегчить симптомы лактазной недостаточности.
Реальность: на самом деле переднее молоко необходимо малышу точно так же, как и заднее, кроме того оно хорошо обеспечивает его потребности в воде. Поэтому если у мамы нет явного переизбытка молока, а также если у мамы нет необходимости давать малышу препарат лактазы до кормления, то сцеживать переднее молоко обычно нет необходимости. Желательно, чтобы мама направила свои усилия не на сцеживание переднего молока а на корректную организацию грудного вскармливания, при которой малыш будет получать достаточно заднего молока.
Если у родителей возникают подозрения на лактазную недостаточность у малыша (беспокойство во время кормлений, зелень в стуле, водянистый стул с пеной, слизь в стуле, потеря в весе или снижение темпов набора веса), то своевременное обращение к педиатру и консультанту по грудному вскармливанию помогут существенно облегчить состояние малыша.
Литература:
клинический психолог, консультант по грудному вскармливанию
Алена Лукьянчук, консультант по грудному вскармливанию