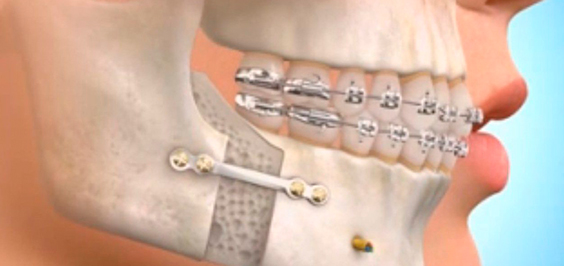
Остеосинтез

Остеосинтез позволяет сохранить необходимый уровень циркуляции крови в поврежденной кости, а значит и заживать такой перелом будет быстрее. Восстанавливается не только целостность кости, но и ее структура, причем на это понадобится всего несколько недель.
Во время реабилитационного периода важно соблюдать определенные правила и наблюдать за своим самочувствием и состоянием костной ткани. Нарушения предписаний врача могут привести к появлению болей и даже к утрате жевательных функций.
Показания к остеосинтезу
Остеосинтез может быть назначен в следующих случаях:
Виды остеосинтеза
Методов остеосинтеза несколько, какой именно тип операции необходим пациенту, решает врач. Чаще всего хирурги комбинируют несколько методов между собой, так удается достичь лучшего результата.
Остеосинтез челюсти бывает:
Суть остеосинтеза и что это за процедура
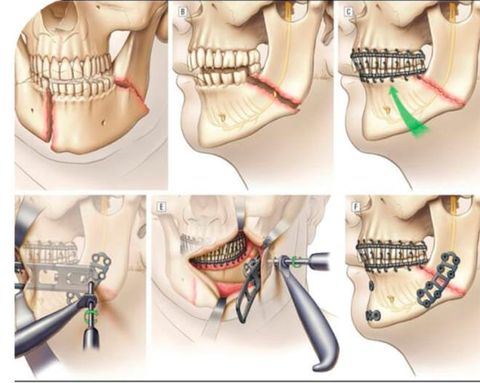
Открытый очаговый остеосинтез проводят при помощи:
При операции врач врач рассекает мягкие ткани лица и фиксирует обломки при помощи проволоки. Если осколки соединены методом костного шва, пациент сохраняет жевательную функцию и может продолжать ухаживать за полостью рта. Этот метод противопоказан, если место перелома воспалилось, у пациента имеется инфекционное или гнойное поражение кости.
Закрытый очаговый остеосинтез практикуют для сращивания мест переломов, где не произошло смещение костей. Методы:
Челюстно-лицевой остеосинтез
В челюстно-лицевой хирургии при помощи остеометаллосинтеза можно устранить:
Также можно изменить форму челюсти. Для этого должны быть изготовлены специальные ортодонтические конструкции. Затем врач установит их на проблемные зоны по методике краевого прилегания.
Остеосинтез при помощи ультразвука
При помощи металлического крепежа кости челюсти можно зафиксировать достаточно прочно. Но при операции чаще всего необходимо рассекать ткани лица и можно повредить слюнные железы или ветви лицевого нерва.
Менее травматично проведение остеосинтеза при помощи ультразвука. При этом фиксирующие кость аппараты можно вводить неглубоко в кость и на лице пациента остается незначительное количество шрамов.
На титановую пластину с шипами врач воздействует низкочастотным ультразвуком. Пластина с отверстиями для зубного бора устанавливается на месте перелома и адаптируется к форме челюсти. Затем при помощи инструмента выполняются неглубокие отверстия в кости через пластину. После чего низкочастотные колебания УЗИ направляются в основание шипов. Так шипы постепенно погружаются в ткань кости, надежно фиксируя костные обломки. При этом через инструмент подается антисептический раствор, который обрабатывает рану.
Костная ткань вокруг шипов под воздействием ультразвука становится плотнее. Это происходит благодаря значительной площади контакта, снижения давления на кость за счет применения шипа и собственного внутреннего усилия сжатия костной ткани.
При ультразвуковом остеосинтезе можно сократить время проведения операции, уменьшить объем послеоперационной травмы. Метод дает меньше осложнений, и обеспечивает хороший косметический эффект.
Реабилитационный период

Сразу после операции нужно носить фиксирующую повязку и не производить никаких движений челюстями, даже не разговаривать.
Во время реабилитации пациент должен принимать антибиотики и общеукрепляющие препараты.
Отек и воспаление хорошо снимают физиотерапевтические процедуры. Обычно на 2-й день после операции назначается УВЧ-терапия, через 4 дня — магнитотерапия. Спустя 2 недели – электрофорез с раствором хлорида кальция.
В зависимости от метода проведения операции и состояния пациента, врач составляет комплекс лечебной физкультуры. Упражнения помогают постепенно возвратить активность прооперированной челюсти – вновь научиться жевать, разговаривать, восстановить мимические функции. Занятия назначают через 3-5 недель, после снятия крепежа.
Во время выздоровления нужно продолжать ухаживать за полостью рта, при этом орошение необходимо проводить не реже 7—10 раз каждый день.
После операции пациенту нужно соблюдать диету, вся пища должна быть жидкой или пюреобразной, теплой, но не горячей. Питаться во время реабилитации придется через соломинку. По мере восстановления жевательных функций можно начинать есть твердую пищу, вводя ее небольшими порциями. Это важно не только для того, чтобы не травмировать прооперированную челюсть, но и чтобы восстановить функции ЖКТ.
Использование натяжных проволочных конструкций для иммобилизации отломков при переломах нижней и верхней челюстей
Г. А. Хацкевич
д. м. н., профессор, завкафедрой стоматологии детского возраста с курсом челюстно-лицевой хирургии СПбГМУ им. акад. И. П. Павлова (Санкт-Петербург)
В. Г. Аветикян
к. м. н., доцент кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии СПбГМУ им. акад. И. П. Павлова (Санкт-Петербург)
И. Г. Трофимов
к. м. н., доцент кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии СПбГМУ им. акад. И. П. Павлова (Санкт-Петербург)
За последние годы и десятилетия неуклонно возрастает количество травматических повреждений, в том числе и челюстно-лицевых. Если в 1960-х годах частота травм костей лицевого скелета составляла 0,3 на 1000 человек населения, то к середине 1970-х этот показатель повысился до 0,4—0,5. Больные с переломами костей лица составляют 20—30 % от общего числа стоматологических стационарных больных. Аналогичную тенденцию отмечает и Ю. Галмош, констатируя постепенное повышение числа госпитализируемых по поводу повреждений челюстно-лицевой области в клинику братиславского университета в период с 1950 по 1970 г.
От общего числа пострадавших с травмой челюстно-лицевой области изолированные повреждения мягких тканей составляют 9,9—13,5 %, в то время как переломы костей лицевого скелета — от 86,5 до 88,2 %. Среди переломов костей лицевого скелета наиболее часто встречаются переломы нижней челюсти, как изолированные, так и с повреждением других костей лица. По данным Б. Д. Кабакова и В. А. Малышева, у 75,5 % пострадавших были диагностированы переломы нижней челюсти, а переломы верхней — у 5,2 % от общего числа. Приблизительно такое же соотношение переломов костей лицевого скелета констатирует и Т. М. Лурье. По ее данным в это время на долю переломов нижней челюсти приходится около 70 %, на долю повреждений верхней челюсти — 7 %, на долю переломов скуловых костей и костей носа — по 10 % соответственно.
Говоря о возрастном составе пострадавших с переломами челюстей, следует отметить, что в большинстве случаев (70 %) их возраст составляет 20—40 лет. Кроме того, следует подчеркнуть, что продолжает нарастать удельный вес переломов (особенно нижней челюсти) у наиболее трудоспособной части мужского населения. Омоложение контингента больных с переломами челюстей становится еще одной проблемой практической медицины.
Материал и методы исследований
По нашим наблюдениям, травматические повреждения костей лицевого скелета имеют большой удельный вес в числе пациентов челюстно-лицевых стационаров. Это подтверждается данными годовых отчетов отделения ЧЛХ городской многопрофильной больницы № 2. Так, за период с 2000 по 2012 г. процент пациентов с травмой челюстно-лицевой области колебался в среднем между 20 и 25 %. При этом доля пациентов с переломами верхней и особенно нижней челюсти составляла около 80 %.
Приведенные цифры свидетельствуют, что проблема лечения больных с травматическими повреждениями челюстей была и остается актуальной как в течение второй половины двадцатого столетия, так и в начале ХХI века. При этом удельный вес переломов челюстей (70—80 % от общего числа пострадавших), по данным различных авторов, оставался неизменным.
За период с 2000-го по 2012 год процент пациентов с травмой челюстно-лицевой области колебался в среднем между 20 и 25%. При этом доля пациентов с переломами верхней и особенно нижней челюсти составляла около 80%
Применяемая в настоящее время для лечения переломов челюстей методика двучелюстного шинирования имеет наряду с большим количеством достоинств ряд недостатков, самыми существенными из которых являются негативное воздействие на пародонт и значительное снижение уровня гигиены полости рта в период фиксации прикуса. При этом двучелюстное шинирование необходимо далеко не во всех случаях переломов верхней и нижней челюсти. Эти обстоятельства подтолкнули нас к поиску альтернативных методов фиксации отломков челюстей, которые не производили бы такого отрицательного эффекта и обеспечивали адекватную иммобилизацию, позволяя в некоторых ситуациях не прибегать к шинированию. Предлагаемый способ лечения (получен патент на изобретение РФ № 2269318, разработка 2007 года) сможет заменить шины в случаях переломов без значительного смещения фрагментов челюстей, а также при остеосинтезе (как вспомогательный метод).
За время проведения исследований в период с 2001 по 2005 гг. с использованием обвивных трансмаксиллярных швов по поводу переломов нижней челюсти было прооперировано 139 пациентов. Из них мужчины составили 97 (69,78 %) человек, женщины — 42 (30,22 %). Большинство больных было в возрасте от 20 до 50 лет — 113 (81,3 %) человек. Старше 50 лет оказались 9 (6,5 %) пострадавших; младше 20 лет — 17 (12,2 %) обратившихся за помощью.
В исследуемую группу вошли больные с одиночными, двойными и двусторонними переломами нижней челюсти. Группу сравнения составили пациенты с повреждениями нижней челюсти, которым выполнялось двучелюстное шинирование как самостоятельный способ фиксации отломков. Эта группа насчитывала 42 человека. Из них 31 (73,81 %) — мужчины, 11 (26,19 %) — женщины. Возраст большинства пациентов оказался в пределах от 20 до 50 лет: 29 (69,1 %) человек. Моложе 20 лет были 7 пациентов (16,6 %). Старше 50 лет — 6 пострадавших (14,3 %).
Параллельно проводилась разработка методов иммобилизации отломков у пациентов с переломами верхней челюсти. За время исследования такие вмешательства выполнены у 22 человек. Из них 16 (72,72 %) — мужчины, 6 (27,28 %) — женщины. Распределение по возрасту выглядело следующим образом: большинство пациентов входило в возрастную группу от 20 до 50 лет, ее численность составила 13 человек (59,09 %). Шестеро были старше 50 лет (27,28 %), а трое моложе 20 лет (13,63 %). 8 человек обратились за помощью по поводу переломов верхней челюсти по нижнему типу (36,36 %). 10 больных было прооперировано по поводу переломов верхней челюсти по среднему типу (45,45 %). Четверо пострадавших было госпитализировано по поводу переломов верхней челюсти по верхнему типу (18,19 %). 20 пациентов составили группу сравнения.
Методика двучелюстного шинирования имеет ряд недостатков и ее необходимо использовать далеко не во всех случаях переломов верхней и нижней челюсти
Для иммобилизации отломков им выполнялось подвешивание верхней челюсти по методике В. И. Мелкого, Кюфнера — И. Г. Трофимова В эту группу вошли 14 мужчин (70 %) и 6 женщин (30 %). 5 (25 %) пострадавших были старше 50 лет, трое (15 %) — моложе 20 лет. Большинство пациентов (12) оказались старше 20, но моложе 50 лет (60 %). В группе сравнения 7 (35 %) человек лечились по поводу переломов верхней челюсти по нижнему типу, 11 (55 %) — по поводу переломов по среднему типу и у 2 (10 %) пациентов имел место перелом верхней челюсти по верхнему типу.
Для оценки состояния гигиены полости рта и тканей пародонта применялись индексы Федорова — Володкиной, РМА и CPITN.
Для количественного микробиологического изучения зубного налета мы производили взятие материала с вестибулярной поверхности 16 зуба, для чего использовался стандартный стерильный кружок диаметром 5 мм из фильтровальной бумаги.
Перед определением индексов и взятием бактериологических образцов пациенту предлагалось выполнить стоматологические гигиенические мероприятия по сравниваемым схемам. Стерильные кружки из фильтровальной бумаги помещались на вестибулярную поверхность первого моляра верхней челюсти справа на 10—15 секунд, после чего переносились в 1 мл фосфатно-солевого буферного раствора.
В течение 24 часов с момента забора материал доставлялся в микробиологическую лабораторию кафедры микробиологии, вирусологии и иммунологии СПбГМУ им. акад. И. П. Павлова (завкафедрой — профессор Тец В. В.) В лабораторных условиях производилось титрование раствора, после чего различные разведения высевались на питательные среды.
Результаты исследований
Иммобилизация обвивными трансмаксиллярными швами была выполнена у 57 больных (42 мужчины и 15 женщин). 22 пациента страдали одиночными переломами нижней челюсти различной локализации, 23 — двойными, у 8 был диагностирован тройной перелом; в 4 случаях методика применялась как вспомогательный способ фиксации отломков при остеосинтезе.
Вмешательство выполнялось под инфильтрационной анестезией на верхней и на нижней челюсти раствором лидокаина. В качестве материала для обвивных трансмаксиллярных швов использовалась титановая проволока диаметром 0,5 мм без специального покрытия, прошедшая сухожаровую стерилизацию. Для проведения проволочного шва вокруг нижней челюсти применялась хирургическая игла большого размера. Отверстия в верхней челюсти выполнялись сверлом диаметром 1,7 мм. На титановую проволоку надевались фрагменты подключичных катетеров № 3, которые перемещались в просверленные в кости отверстия для предотвращения прорезывания проволоки.
Рис. 1а. Обвивные трансмаксиллярные швы.
Рис. 1б. Обвивные трансмаксиллярные швы.
Для лечения переломов верхней челюсти, которые в клинической практике встречались гораздо реже, использовались различные варианты подвешивания с помощью проволочных лигатур.
Подвешивание верхней челюсти к лобной кости при сохранных зубных рядах.
Применяются те же инструменты и материалы, что и при оперативном лечении переломов нижней челюсти. Кроме того, применяются шурупы-саморезы для остеосинтеза (8 или 10 мм) производства фирм «Конмет» или «Азимут» и проводник Ривердина.
Эндотрахеальный наркоз с интубацией трахеи через нос и местное инфильтрационное обезболивание.
Рис. 2а. Проведение проволочных лигатур при подвешивании верхней челюсти при наличии зубов.
Рис. 2б. Проведение проволочных лигатур при подвешивании верхней челюсти при наличии зубов.
Монолигатурное подвешивание беззубой верхней челюсти к лобной кости.
Материалы, инструменты и обезболивание те же.
Рис. 3а. Проведение проволочных лигатур при монолигатурном подвешивании беззубой верхней челюсти при отсутствии протезов.
Рис. 3б. Проведение проволочных лигатур при монолигатурном подвешивании беззубой верхней челюсти при отсутствии протезов.
Монолигатурное подвешивание верхней челюсти к лобной кости при наличии протезов.
Рис. 4а. Проведение проволочных лигатур при подвешивании беззубой верхней челюсти
при наличии съемных протезов.
Рис. 4б. Проведение проволочных лигатур при подвешивании беззубой верхней челюсти при наличии съемных протезов.
Результаты гигиенических и микробиологических исследований
Для исследования и сравнительной оценки различных схем гигиены полости рта у пациентов с различными способами иммобилизации отломков было выделено и обследовано 5 групп пациентов:
Бактериологическое обследование выполнялось у 10 человек каждой группы.
В группы включались только пациенты с одиночными и двусторонними переломами нижней челюсти. Пациенты с переломами верхней челюсти и тройными переломами нижней челюсти в исследование не включались в связи с их малочисленностью.
В рекомендуемую схему гигиены полости рта были включены:
Следует также отметить, что как в отношении индексов гигиены, так и по микробиологическим результатам отсутствие массивных проволочных конструкций в полости рта способствовало оптимальному проявлению эффекта гигиенических мероприятий. Динамика индекса CPITN в большей мере определялась применяемым способом иммобилизации, а не схемой гигиены полости рта. Первоначально индекс CPTIN во всех группах, кроме контрольной, увеличивался на 25—30 %. В дальнейшем в группах 1 и 3 он практически оставался неизменным до момента снятия конструкций вне зависимости от применяемых гигиенических мероприятий. Примечательно, что он был несколько ниже в группе 1, хотя различие и не было статистически достоверным (р Выводы
Шинирование челюсти
Делать шинирование челюсти обязательно должен квалифицированный врач в кратчайшие сроки после получения травмы.
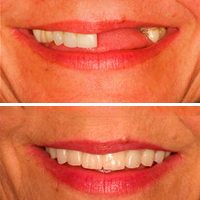
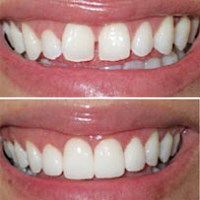
«Академия Дент» примеры наших работ, до и после имплантции.
«Академия Дент» примеры наших работ, до и после имплантции.
Перелом челюсти нельзя назвать частым медицинским диагнозом, но его наступление всегда сопровождается лечением в стоматологической клинике. В первую очередь требуется шинирование челюсти, обеспечивающее ее обездвиживание, без которого не представляется возможным заживление перелома. Иногда процедура шинирования челюсти требуется также при вывихе или других ситуациях исправления прикуса.
Шинирование челюсти после перелома
Шинирование челюсти при переломе является не просто ключевым способом оказания медицинской стоматологической помощи, а самым первым и главным. Причина его возникновения, локализация и характер повреждения не важны. Шинирование поврежденной челюсти при переломе приходится делать:
Конкретный метод шинирования челюсти при переломах зависит лишь от того, верхняя или нижняя челюсть была повреждена, какой вид повреждения наступил, сколько времени по мнению стоматолога потребуется для восстановления нормальной работы зубов. Стоматологами используется 3 вида шинирования поврежденной челюсти:
Дополнительно процедура сопровождается назначением рентгеновского обследования, назначением обезболивающей и антибактериальной терапии. Решить проблему с переломом нижней или верхней челюсти самостоятельно невозможно, поскольку речь идет не просто о необходимости фиксации зубов на время полного заживления, но и об исключении осложнений.
Шинирование при переломе нижней челюсти
Шинирование нижней челюсти при переломе является единственным возможным вариантом восстановления после такого рода повреждения, а значит проводится обязательно. Это связано с особенной подвижностью нижней части зубов и возможными повреждениями сосудов, нервов, мышц, расположенных поблизости. Травмы наиболее часто располагаются в области подбородка, сбоку или в углу челюсти.
Установка шины на нижнюю челюсть предполагает хирургическое вмешательство, в ходе которого врач проводит сопоставление обломков и их фиксацию на прежнем месте. Чаще всего крепление производится во рту на костных тканях, но некоторые сложные переломы требуют установления специальных аппаратов снаружи.
Выбор конкретного метода шинирования зависит от типа и сложности перелома, его расположения. Неправильный подбор способа лечения нижней челюсти может привести к тяжелым осложнениям, поэтому важно обратиться к специалисту, имеющему большой опыт работы, например, в Центр комфортной стоматологии доктора Садова. Сделать это обязательно нужно незамедлительно, сразу после оказания пациенту первой помощи, поскольку любая попытка заговорить или другим способом совершить движение травмированной челюстью может привести к ухудшению состояния, появлению кровотечения, асфиксии и других нежелательных последствий.
Шинирование верхней челюсти
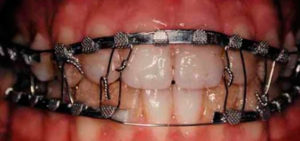
Виды переломов верхней челюсти делятся по месту повреждения на 3 группы:
Что касается шинирования, то здесь отличий между лечением верхней и нижней части челюсти не наблюдается и конкретный вид устройства подбирается лечащим стоматологом-ортопедом.
Резинки для шинирования
В некоторых случаях шинирование проволокой требует дополнительного крепления специальными резинками для фиксации челюстей в сомкнутом состоянии. Основная задача резинок – смещать зубы в том направлении, в котором они были первоначально. Преимуществ у эластичного материала масса:
Решение об установке резинок для шинирования должен принимать врач и чаще всего они начинают использоваться только тогда, когда произошло первичное заживление травмированной челюсти. На первых этапах, как правило, требуется более жесткая фиксация. В любом случае требуется консультация специалиста, который по состоянию зубов, характеру повреждений, общему состоянию пациента сможет определить наиболее подходящий тип шинирования. В клинике доктора Садова в Москве работают профессионалы, прошедшие стажировку за границей, четко разбирающиеся в особенностях стоматологической ортопедии.
Как питаться после шинирования
Жесткое шинирование предполагает затруднения принятия пищи, но в то же время, в этот период особенно важно поступление в организм большого количества витаминов, минералов, питательных веществ, требующихся для скорейшей регенерации костной ткани. Меню пациента после шинирования обычно включает в себя различные питательные бульоны, фруктовое, овощное и мясное пюре (можно детское), полужидкие и жидкие каши. Нужно следить за содержанием в пище большого количества белка, кальция, фосфора, цинка. Допускается замена некоторых приемов пищи детскими молочными смесями или спортивным питанием, поскольку в обоих случаях высоко содержание необходимых организму веществ.
Категорически запрещается во время лечения выпивать любые алкогольные напитки, особенно если кроме челюсти имеется также черепно-мозговая травма. Кроме этого, не следует пытаться есть твердую пищу, требующую пережевывания. Во-первых, это может нанести сильнейшие болевые ощущения. Во-вторых, привести к неправильному сращиванию поврежденных костных тканей.
При получении травм, имеющих симптомы, схожие с переломом челюсти: острая боль, кровотечение, обездвиживание челюсти и так далее, нужно незамедлительно обратиться за профессиональной помощью. Попытки самостоятельного лечения или полное его отсутствие наносят непоправимый вред и приводят к потере функциональности зубов.