Про антитела к щитовидной железе
В современном мире пациент часто оказывается один на один с результатами анализов, которые были выполнены без надобности или соответствующих показаний. Возникает это по ряду причин, в том числе существования «стандартных пакетов» обследования и недостаточной квалификации врача.
Популярным параметром в этой категории анализов являются антитела к щитовидной железе.
Что же такое антитела (АТ)?
Антитела — это сложные молекулы, синтезируемые клетками иммунной системы. Основная функция антител — идентификация и нейтрализация чужеродных объектов — например, бактерий и вирусов. Однако случается, что антитела начинают вырабатываться к тканям собственного организма, что может сопровождаться различными аутоиммунными заболеваниями.
Какие антитела могут вырабатываться к щитовидной железе (ЩЖ)?
В щитовидной железе наиболее частыми объектами выработки антител являются фермент тиреоидная пероксидаза (ТПО) и матрица для синтеза гормонов — тиреоглобулин (ТГ). Соответственно, и чаще других выявляются при обследовании.
В клинической практике также используется определение антител к рецептору тиреотропного гормона (), однако этот анализ назначается реже, и в большинстве случаев — по показаниям.
Далеко не всегда продукция АТ к щитовидной железе приводит к развитию аутоиммунных заболеваний. Обнаружение в крови только лишь повышенных и/или не позволяет установить диагноз. По статистике около 15–20% здоровой популяции являются простыми «носителями» этих антител.
Когда исследование и оправдано?
За редким исключением исследование уровней и должно быть рекомендовано только при нарушении функции ЩЖ. Именно в этих случаях уровень АТ к ЩЖ может помочь в диагностике заболевания, а точнее — помочь установить его природу.
Важно подчеркнуть, что ключевым звеном в патогенезе аутоиммунных заболеваний ЩЖ антитела к ТПО и ТГ, по всей видимости, не являются и начинают вырабатываться уже в ответ на повреждение ЩЖ. Поэтому попытки снижения уровня антител лишены практического смысла (даже если их концентрации превышают нормативы в сотни раз. ).
Оценка уровней в динамике также не рекомендуется.
В каких редких ситуациях исследование и может быть показано при нормальной функции ЩЖ?
Исследование уровней и в других ситуациях можно считать избыточным, а интерпретацию результатов бессмысленной.
Лечение тиреотоксикоза
Тиреотоксикоз обусловлен избыточной секрецией тиреоидных гормонов щитовидной железой и встречается при многих клинических состояниях. Причинами развития тиреотоксикоза могут быть: диффузный токсический зоб (ДТЗ, болезнь Грейвса, болезнь Базедова); аутоим
Тиреотоксикоз обусловлен избыточной секрецией тиреоидных гормонов щитовидной железой и встречается при многих клинических состояниях. Причинами развития тиреотоксикоза могут быть: диффузный токсический зоб (ДТЗ, болезнь Грейвса, болезнь Базедова); аутоиммунный тиреоидит в фазе тиреотоксикоза; функциональная автономия (токсическая аденома, многоузловой токсический зоб); йод-индуцированный тиреотоксикоз; резистентность к тиреоидным гормонам; ТТГ-продуцирующая аденома; гестационный транзиторный тиреотоксикоз; метастазы рака, продуцирующие тиреоидные гормоны; Struma ovarii; ятрогенный тиреотоксикоз; тиреотоксическая стадия подострого тиреоидита (де Кервена).
При наличии у пациента клинических симптомов тиреотоксикоза, прежде чем приступать к лечению, очень важно точно установить причину его развития, поскольку от этого будет зависеть адекватность выбранного метода терапии.
Гормональными маркерами гиперфункции, равно как и других заболеваний щитовидной железы, являются тиреотропный гормон (ТТГ) и свободный тироксин (св.Т4). В тех случаях когда при исследовании ТТГ оказывается сниженным, а св. Т4 в пределах нормы, проводится определение свободного трийодтиронина (св.Т3) с целью диагностики Т3-тиреотоксикоза (рис.1). На следующем этапе диагностики необходимо установить причину тиреотоксикоза. В медицинской практике нам наиболее часто приходится наблюдать пациентов с аутоиммунными заболеваниями щитовидной железы — ДТЗ и аутоиммунный тиреоидит. ДТЗ обусловлен выработкой тиреостимулирующих иммуноглобулинов (ТСИ), которые связываются с рецептором ТТГ на мембранах тиреоцитов и через активацию циклического аденозинмонофосфата постоянно стимулируют повышенную секрецию тиреоидных гормонов. Исследование антител к рецептору ТТГ (АТ-рТТГ) не только позволяет подтвердить диагноз ДТЗ, но и дифференцировать его с аутоиммунным тиреоидитом (АИТ).
Показания для определения АТ-рТТГ в клинической практике
В практике врача уже стало традиционным определение антител к тиреоглобулину (АТ-ТГ) и к тиреопероксидазе (АТ-ТПО). Выявление этих антител позволяет легко решить проблему диагностики либо в пользу АИТ, либо — ДТЗ. На этот факт следует обратить особое внимание, поскольку АТ-ТГ и АТ-ТПО могут обнаруживаться в достаточно большом количестве как у больных АИТ, так и у пациентов с ДТЗ. Более того, по данным исследований, эти антитела могут выявляться у части здоровых людей и у пациентов с заболеваниями щитовидной железы неаутоиммунного генеза. И наконец, не во всех случаях при АИТ и ДТЗ антитела можно обнаружить. Следовательно, проводить диагностику на основании только одного признака и тем более решать вопрос о целесообразности назначения лечения не представляется возможным. В диагностике АИТ помимо определения АТ-ТПО большое значение имеет ультразвуковое исследование щитовидной железы (УЗИ).
Неравномерное диффузное снижение эхогенности ткани служит надежным признаком АИТ, но тем не менее не позволяет дифференцировать его с ДТЗ, для которого характерным являются те же изменения по УЗИ. Таким образом, диагноз АИТ должен основываться на комплексе клинических и лабораторно-диагностических признаков. УЗИ щитовидной железы позволяет определить объем ткани, наличие узлового образования, что очень важно, поскольку у части пациентов эти показатели могут повлиять на выбор стратегии лечения.
Сцинтиграфия щитовидной железы у больных тиреотоксикозом проводится при подозрении на наличие функциональной автономии (токсическая аденома, многоузловой токсический зоб), загрудинный зоб, нефункциональные участки более 1–1,5 см.
Лечение ДТЗ (болезни Грейвса)
В настоящее время существуют три метода лечения ДТЗ: консервативный; радиоактивным йодом ( 131 I); хирургический.
Каждый из этих методов имеет свои показания, а также противопоказания и должен назначаться каждому пациенту индивидуально.
1. Консервативное лечение
Консервативную терапию назначают больным с небольшим диффузным увеличением щитовидной железы (по объему — 35–40 мл) без симптомов сдавления.
У пациентов с большим объемом щитовидной железы и/или узловыми образованиями по размерам более 1,0-1,5 см, а также с тяжелыми осложнениями тиреотоксикоза консервативную терапию используют в качестве медикаментозной подготовки к хирургическому лечению. При планировании радиойодтерапии пациентам также предварительно назначают консервативное лечение.
На фоне тиреостатической терапии эутиреоидное состояние наступает уже через 3–5 нед от начала лечения. В течение последующих 12–24 мес поддерживающей эутиреоз терапии примерно у 20–40% пациентов развивается ремиссия заболевания.
К сожалению, у части пациентов примерно через год вновь «расцветает» клиника тиреотоксикоза. Таким больным нецелесообразно назначать повторные длительные курсы консервативной терапии. Вероятнее всего, ТСИ продолжают вырабатываться в большом количестве и стимулировать щитовидную железу к избыточной продукции тиреоидных гормонов. В подобных случаях проводят курс медикаментозной подготовки, а затем, в зависимости от размеров и морфологических изменений ткани щитовидной железы, назначают либо терапию 131 I, либо оперативное лечение. Прогноз ремиссии или возможного рецидива тиреотоксикоза после проведения курса тиреостатической терапии можно определить по уровню АТ-рТТГ. Исследование антител проводится перед полной отменой препаратов. Риск рецидива тиреотоксикоза у пациентов возрастает при повышенном уровне АТ-рТТГ, чаще рецидивы наблюдаются в течение первого года после окончания лечения.
Для лечения ДТЗ на протяжении многих лет используются препараты из группы тионамидов: тиамазол (тирозол, мерказолил, тиамазол-филофарм, метизол, метимазол) и пропилтиоурацил (пропицил). C появлением дозировки тирозола 10 мг количество принимаемых таблеток можно уменьшить в 2 раза, что создает дополнительное удобство для пациентов. Механизм тиреостатического действия заключается в подавлении синтеза тиреоидных гормонов на стадиях органификации и комплексирования. Пропилтиоурацил частично подавляет превращение Т4 в Т3 за счет ингибирования 5’-монодейодиназы. Лечение тиреостатическими препаратами начинают с относительно высоких доз: 30–40 мг тиамазола или его аналогов 2–3 приема в день в течение дня или 300 мг пропилтиоурацила — 3–4 приема в день. После достижения эутиреоза дозу постепенно снижают до поддерживающей: тиамазол до 5–10 мг в день, пропилтиоурацил до 50–100 мг 1–2 приема в день (рис). Достижение эутиреоидного состояния оценивается по исчезновению клинических симптомов тиреотоксикоза и уровню св. Т4. Определять уровень ТТГ нецелесообразно, поскольку на протяжении нескольких месяцев он может оставаться подавленным. Дополнительно в лечении ДТЗ используют β-адреноблокаторы, которые подавляют тканевое превращение Т4 в Т3. Пропранолол назначают по 60–120 мг/сут 3–4 приема в день, атенолол — 50–100 мг/сут, конкор — 5–10 мг/сут однократно. В клинической практике существует два варианта назначения тиреостатических препаратов: в виде монотерапии или в комбинации с левотироксином (эутирокс, L-тироксин, тиро-4). В последнем варианте пациенту по достижению эутиреоидного состояния (оценивается по уровню Т4) подключают левотироксин в дозе 25–50 мкг. Исследования показывают, что на фоне комбинированной поддерживающей терапии в течение 18–24 мес достигается более стойкая блокада секреции тиреоидных гормонов.
При лечении тиреостатическими препаратами у пациентов могут развиться побочные эффекты в виде аллергических реакций (зуд, крапивница и др.). Одним из наиболее серьезных осложнений является агранулоцитарная реакция. Поэтому пациентам рекомендуется проводить общий анализ крови в первые 7–10 дней после начала лечения, а в дальнейшем — 1 раз в мес. К другим крайне редким тяжелым побочным эффектам относится тромбоцитопения, острый некроз печени.
2. Терапия радиоактивным йодом
Во многих странах мира радиойодтерапия — наиболее часто рекомендуемый метод лечения как ДТЗ, так и других форм токсического зоба, в частности функциональной автономии. Необходимо отметить, что 131 I назначают больным в любом возрасте (дети, пациенты молодого, среднего и пожилого возраста). Единственным противопоказанием для радиойодтерапии является беременность и грудное вскармливание. Спорным остается вопрос о лечении 131 I пациентов ДТЗ в сочетании с эндокринной офтальмопатией. Согласно результатам рандомизированного исследования, у части больных ДТЗ терапия 131 I способствовала прогрессированию эндокринной офтальмопатии. У пациентов, получающих радиойодтерапию, ремиссия тиреотоксикоза наступает в 90–95% случаев. Рецидив заболевания возможен у 3–5% больных, что требует проведения повторного курса радиойодтерапии. Радиоактивный йод принимают перорально в виде натриевой соли 131 I в растворе или капсулах: 131 I быстро поступает в щитовидную железу, вызывая деструкцию тиреоцитов посредством β-излучения. Чаще всего возникает вопрос о выборе больших или малых доз радиойода. Как известно, большие дозы неминуемо приводят к развитию гипотиреоза, использование же малых доз сопряжено с возможностью сохранения клиники тиреотоксикоза. Многолетние исследования за пациентами показали, что однократная доза радиоактивного йода, рассчитанная на полное разрушение щитовидной железы, излечивает тиреотоксикоз у 90% больных. Применение малых доз сохраняет эутиреоидное состояние в течение 10 лет после радиойодтерапии лишь у 25–30% больных. К сожалению, из-за дефицита 131 I нам довольно редко приходится пользоваться этим методом в лечении больных с тиреотоксикозом.
3. Хирургическое лечение
Показаниями для оперативного лечения больных с тиреотоксикозом служат большие размеры зоба, непереносимость тиреостатиков, рецидив тиреотоксикоза после проведенной консервативной терапии, загрудинно расположенный зоб. При наличии показаний возможно хирургическое лечение в I и II триместрах беременности, которое заключается в проведении субтотальной резекции щитовидной железы с оставлением минимального количества (объема) ткани. Однако нередко возникает проблема с определением этого минимального объема ткани. Если оставить меньше 4 г тиреоидной ткани, то неминуемо разовьется гипотиреоз, и тогда возникает необходимость в назначении заместительной терапии левотироксином. В тех случаях когда ткани оставляют больше 4–6 г, довольно часто после операции сохраняются клинические симптомы тиреотоксикоза, возможно, не столь выраженные. Это состояние иногда называют «ложный рецидив». Большой объем оставшейся после операции тиреоидной ткани создает условия для продолжения избыточной секреции тиреоидных гормонов под стимулирующим влиянием ТСИ. Подобная хирургическая тактика, с одной стороны, повышает риск развития осложнений, в частности мерцательной аритмии, а с другой — нередко заканчивается повторной операцией. Согласно вышеизложенному, если пациенту показано оперативное лечение, то целесообразно проводить максимально субтотальную резекцию щитовидной железы, оставляя не более 3 мл ткани. Безусловно, это требует высокой квалификации хирурга, поскольку, как известно, оперативное лечение сопряжено с развитием ряда осложнений, таких как парез возвратного нерва, удаление паращитовидных желез. Операцию следует проводить на фоне эутиреоидного состояния, достигнутого с помощью тиреостатической терапии. При непереносимости тиреостатиков используют β-адреноблокаторы или йод (насыщенный раствор калия йодида или раствор Люголя — 8–10 капель в день в течение 10–12 дней до операции).
Лечение аутоиммунного тиреоидита в фазе тиреотоксикоза
Довольно часто АИТ верифицируется как ДТЗ, поскольку клинические симптомы идентичны, а АТ-ТГ и АТ-ТПО выявляются почти с одинаковой частотой при одном и другом заболевании. Определение АТ-рТТГ в настоящее время пока еще доступно не во всех городах России. Лечение тиреотоксической стадии АИТ проводится чаще консервативно (при отсутствии аргументированных показаний в пользу оперативного вмешательства), при этом в терапии используют β-адреноблокаторы или же их комбинацию с тиреостатическими препаратами. Следует заметить, что тиреотоксикоз на фоне АИТ имеет некоторые особенности: быстрый эффект при приеме тиреостатических препаратов с развитием медикаментозного гипотиреоза; в ряде случаев волнообразное течение заболевания со сменой состояний тиреотоксикоза и эутиреоза.
Лечение функциональной автономии (токсическая аденома, узловой и многоузловой токсический зоб)
Пациентам с тиреотоксической формой функциональной автономии назначают тиреостатические препараты (тирозол, мерказолил, тиамазол-филофарм, метизол, метимазол, пропицил) с целью подготовки к оперативному лечению. В нашей стране из-за дефицита лечебного 131 I больных с функциональной автономией оперируют, хотя во многих странах мира основным методом лечения этих состояний является радиойодтерапия. Автономные участки тиреоидной ткани хорошо захватывают радиойод, который разрушает только эти участки ткани щитовидной железы. Большинство пациентов в дальнейшем переходят в эутиреоидное состояние. Радиойодтерапия предпочтительна особенно у больных пожилого возраста. К операции прибегают при большом объеме автономной ткани щитовидной железы (более 3 см в диаметре).
ТТГ-индуцированный тиреотоксикоз (резистентность к тиреоидным гормонам и ТТГ-продуцирующая аденома гипофиза)
Синдром генерализованной резистентности встречается довольно редко (в литературе описаны около 600 случаев). В связи с тем что у человека чувствительность органов и тканей к тиреоидным гормонам неодинакова, у одного и того же пациента могут развиваться как эутиреоидное, гипотиреоидное, так и гипертиреоидное состояния. Резистентность периферических тканей способствует компенсаторному повышению секреции тиреоидных гормонов, сохраняя, таким образом, эутиреоидное состояние. Если гипофиз оказывается более резистентным по сравнению с периферическими тканями, то развиваются клинические симптомы тиреотоксикоза, которые очень трудно поддаются медикаментозному лечению. Исследования показали, что лечебным эффектом обладает 3,5,3’-трийодтироуксусная кислота. Особенностью этого синдрома является отсутствие подавления ТТГ даже при использовании сверхбольших доз L-Т4, поэтому снижение ТТГ с помощью тиреоидных гормонов абсолютно неэффективно. При обнаружении ТТГ-продуцирующей аденомы гипофиза показано оперативное лечение.
Подострый тиреоидит (де Кервена) развивается спустя некоторое время (4–6 нед) после перенесенной вирусной инфекции. В течении подострого тиреоидита различают тиреотоксическую стадию, которая сменяется гипотиреоидной стадией, а затем в большинстве случаев тиреоидная функция полностью восстанавливается. Назначение β-адреноблокаторов (пропранолол, атенолол, бетаметазон) снимает симптомы тиреотоксикоза, применение препаратов из группы тионамидов не требуется. Пациентам рекомендуется лечение глюкокортикоидами. Преднизолон назначают по 30–40 мг ежедневно в течение 2–3 нед с последующим постепенным снижением дозы на 5 мг в нед. Возможен и другой вариант назначения глюкокортикоидов — 30–40 мг ежедневно в течение 10–12 дней с последующим переводом на прием через день в этой же дозе на протяжении 6–8 нед. Прогноз заболевания, как правило, благоприятный.
Нередко в кардиологической практике пациентам с нарушениями ритма назначают ритмиодарон, амиодарон, кордарон, седакорон. Следует отметить, что эти лекарственные средства способны изменять уровень тиреоидных гормонов у исходно эутиреоидных пациентов. Более чем у 50% больных, принимающих постоянно амиодарон, повышен уровень Т4 (в среднем на 44% по сравнению с базальным уровнем за счет нарушения превращения Т4 в Т3). Следовательно, изолированное повышение Т4 при терапии амиодароном нельзя интерпретировать как диагностический признак тиреотоксикоза. Тем не менее примерно у 5–20% пациентов эти препараты вызывают гипертиреоз, который обычно сопровождается дальнейшим повышением уровня Т4 на фоне значительного снижения уровня ТТГ с развитием симптомов тиреотоксикоза. Наиболее информативный контроль функции щитовидной железы при длительной терапии амиодароном или кордароном оказывается при условии определения ТТГ. Пациентам с «амиодароновым» тиреотоксикозом к терапии подключают β-адреноблокаторы.
Тиреотоксикоз при беременности повышает риск выкидыша, преждевременных родов и рождения плода с малой массой тела. У женщины при этом чаще развивается токсикоз, а в ряде случаев сердечная недостаточность. Одной из наиболее распространенных причин тиреотоксикоза у беременных женщин является ДТЗ. Оптимальным вариантом при его развитии на фоне беременности является ее прерывание. Однако если женщина настаивает на сохранении беременности, то обычно назначают пропилтиоурацил в дозе 25–50 мг в два приема, поскольку при приеме мерказолила у плода иногда наблюдается дефект кожи на голове. Кроме того, пропилтиоурацил имеет более короткий период полужизни и вызывает меньше осложнений по сравнению с тионамидами. В случае использования тионамидов следует назначать минимально эффективные дозы (5–10 мг тирозола в сут) с ежемесячным контролем свободных фракций тиреоидных гормонов. Большие дозы препаратов могут привести к развитию зоба и гипотиреоза у плода. Слабое стимулирующее действие на щитовидную железу оказывает хорионический гонадотропин (ХГ), концентрация в крови которого на ранних сроках беременности возрастает.
У незначительного числа беременных женщин именно ХГ способствует развитию транзиторного тиреотоксикоза. Это состояние не требует лечения. Относительно тяжелый тиреотоксикоз может наблюдаться при пузырном заносе или хориокарциноме.
В этих случаях пузырный занос удаляют или принимают меры, направленные на хориокарциному.
Послеродовый тиреоидит развивается спустя 1–3 мес после родов. Симптомы тиреотоксикоза носят транзиторный характер, сменяясь в дальнейшем гипотиреозом со спонтанной ремиссией через 6–8 мес. Транзиторная стадия тиреотоксикоза не требует лечения, а в гипотиреоидной стадии назначают левотироксин в дозе, которая способствует нормализации ТТГ.
Л. В. Кондратьева, кандидат медицинских наук, доцент
РМАПО, Москва
Пероксидаза щитовидной железы
Что такое тиреоидная пероксидаза (ТПО)
Тиреоидная пероксидаза — это фермент, принимающий участие в образовании гормонов щитовидной железы. Он отвечает за наиболее важные этапы гормонального синтеза — активацию йода (окисляет йодид) и соединение йодированных тирозинов в процессе синтеза тироксина (Т4) и трийодтиронина (Т3).
Это тиреоидный фермент белковой природы, он также является антигеном. При аутоиммунном воспалении иммунные клетки принимают белки фермента за чужеродные, и к нему начинают вырабатываться антитела. Работа фермента в таком случае нарушается, а значит и изменяется процесс образования гормонов щитовидной железы. В результате уровень гормонов может повыситься (гипертиреоз) или снижаться (гипотиреоз).
ТПО расположена на поверхности клеток (тироцитов) и при нарушении иммунитета, повреждении ткани щитовидной железы запускается сразу 2 типа аутоиммунных реакций — с участием В-лимфоцитов (вырабатывают антитела) и Т-лимфоцитов (клеточная часть иммунной защиты). Антитела к ТПО — это не причина аутоиммунных заболеваний, а их показатель, маркер.
Чаще всего (у 75-85% пациентов) повышенный уровень находят при диффузном токсическом зобе (болезни Грейвса) и аутоиммунном тиреоидите Хашимото. Немного реже (у 65%) встречается рост при послеродовом тиреоидите.
У четверти обследованных (15-25,7%) людей без каких-либо других признаков болезней щитовидной железы бывают обнаружены антитела в значительном количестве (преимущественно это встречается у женщин пожилого возраста). Если антитела к ТПО повышены у беременной женщины, то они могут пройти через плацентарный барьер и попасть в кровоток плода. Это может повлиять на развитие щитовидной железы и здоровье будущего ребенка.
Показания к анализу антител к тиреопероксидазе
Анализ на антитела к щитовидной железе назначается при комплексном обследовании пациентам с:
Как правильно подготовиться к исследованию
Анализ на антитела к ТПО проводится из венозной крови. Мы рекомендуем:
Что означают результаты
Норма антител к ТПО — до 34 МЕ/мл. Если обнаружено существенное повышение, то это признак аутоиммунного воспаления щитовидной железы:
Умеренное повышение уровня антител к ТПО может быть и при других аутоиммунных заболеваниях щитовидной железы: подостром тиреоидите, одиночных и множественных узлах щитовидной железы, раке щитовидной железы. Рост антител на фоне лечения показывает его недостаточную эффективность, а снижение указывает на успех терапии.
Что может влиять на результат АТ-ТПО
Больше всего на результат анализа на антитела к ТПО влияет назначение медикаментов (гормоны, цитостатики, литий, йод, амиодарон, интерферон, интерлейкин), а также повреждение ткани щитовидной железы при травме, операции, лучевой терапии. Прочие факторы: гемолиз пробы (разрушение эритроцитов), большое количество жиров в сыворотке крови.
Гипотиреоз и аутоиммунные процессы — ведущее звено в развитии патологии
Гипотиреоз и аутоиммунные процессы — ведущее звено в развитии патологии
Болезни щитовидной железы являются одной из самых распространенных форм патологии человека. В последние годы во многих регионах России отмечен значительный рост частоты тиреоидных заболеваний, что связано с ухудшением экологической обстановки, недостаточным поступлением йода, негативными сдвигами в питании населения, возрастанием частоты аутоиммунных болезней. В структуре патологии щитовидной железы по частоте и социальной значимости одно из ведущих мест занимает гипотиреоз. Гипотиреоз встречается примерно у 2-3% всего населения и обусловлен низким содержанием в крови одного или двух гормонов щитовидной железы.
Гипотиреоз может быть связан с первичным поражением непосредственно щитовидной железы (первичный гипотиреоз), нарушением регуляции ее функции гипоталамо-гипофизарной системой (вторичный и третичный гипотиреоз). В подавляющем большинстве случаев (90-95%) гипотиреоз обусловлен патологическим процессом в щитовидной железе, снижающим уровень продукции гормонов (первичный гипотиреоз). Одним из таких процессов, является, развитие гипотериоза вследствие аутоиммунного тиреоидита, и именно этот, медленно и подспудно развивающийся гипотиреоз представляет наибольшую проблему для выявления.
Другими частыми причинами гипотиреоза (около 1/3 случаев) являются операции на щитовидной железе, которые могут предприниматься по поводу различных заболеваний (токсический зоб, многоузловой и узловой зоб, опухоли щитовидной железы и проч.), а также терапия редиоактивным йодом. Причина гипотиреоза в этих случаях очевидна — в первом щитовидная железа удаляется хирургически, а во втором — подвергается лучевому разрушению. В обоих случаях выявление гипотиреоза не представляет серьезных трудностей, поскольку он развивается в ближайшие сроки после лечения и активно отслеживается врачами.
При гипотиреозе происходит нарушение всех обменных процессов в организме. Нарушается сердечная деятельность, работа нервной системы, желудка, кишечника, почек, печени и половой системы. Гипотиреоз может проявиться нарушением работы любого органа и системы. Общими симптомами являются слабость, утомляемость, прибавка веса, зябкость (ощущение, что все время холодно), снижение аппетита, отечность и задержка жидкости, появление охриплости голоса, мышечные судороги, сухость кожи и появление лёгкого желтушного оттенка, повышенная ломкость волос, анемия.
Лабораторная диагностика гипотериоза, по мнению многих эндокринологов — это определение свободного тироксина ( св.Т4 ) и тиреотропного гормона ( ТТГ ) в сыворотке крови являются наилучшей комбинацией тестов для диагностики гипотиреоза. При гипотиреозе базальный уровень ТТГ повышен вследствие первичного поражения щитовидной железы (первичный гипотиреоз) и понижен при первичной недостаточности гипофиза (вторичный гипотиреоз) или гипоталамуса (третичный гипотиреоз). Повышение уровня ТТГ в крови служит наиболее ранним лабораторным признаком тиреоидной недостаточности. Повышение уровня ТТГ предвещает снижение св.Т4. При снижении св.Т4 в два раза секреция ТТГ возрастет в 100 раз. В связи с этим исследование ТТГ является значительно более чувствительным показателем для обнаружения минимальной тиреоидной недостаточности (Таблица 1).
Таблица 1. Четыре стадии развития гипотиреоза
| Стадии | Св. Т4 | ТТГ (мМЕ/л) |
| Первая | Норма | В пределах нормы |
| Вторая | Норма | Высокий (5-10) |
| Третья | Норма | Высокий (более 10) |
| Четвертая | Низкий | Высокий (более 10) |
При заболеваниях щитовидной железы аутоимунного генеза ведущая роль в патологическом процессе принадлежит антителам, продуцируемым В-лимфоцитами человека к различным компонетам ( антигенам ) тиреоидной клетки. Аутоиммунная агрессия против щитовидной железы может сопровождаться не только изменением функционального состояния тиреоцитов но и их гибелью, приводящей к убыли ткани железы и развитию гипотиреоза.
Уровень ТТГ и антител к тиреопероксидазе в сыворотке крови являются показателями для оценки манифестации гипотиреоза, которая прогрессирует параллельно гиперпродукции ТТГ. Наличие же повышения только ТТГ или только антител определяют меньший, но достоверно повышенный риск возникновения патологии.
Лаборатория КДЦ «Здоровье» оснащена современным оборудованием: иммунохемилюминесцентные автоматы «LIASON» ( Германия ) и «ARHITETECT» (США ) позволяют с высокой степенью специфичности, точности и достоверности выполнять такие тесты, как: определение уровня содержания в сыворотке крови тиреотропного гормона, свободного тироксина, свободного трийодтиронина (св.Т3), тиреоглобулина (ТГ), аутоантител к тиреоглобулину (Ат к ТГ) и пероксидазе тиреоцитов (Ат к ТПО), антител к рецепторам ТТГ.
Было обследовано 1072 человека, которым были выполнены тесты ТТГ, св.Т3, св.Т4, Ат к ТГ и Ат к ТПО. Для сравнения взяты пациенты, с диагнозами аутоиммунный тиреоидит и уточнённый гипотиреоз, у которых вышеперечисленные показатели в норме, повышены и ниже нормы (Таблица 2).
Таблица 2. Распределение больных с диагнозами АИТ и уточненный гипотиреоз в зависимости от значения основных и дополнительных тестов
| Аутоиммунный тиреоидит | Значения тестов в норме | % | Значения тестов выше нормы | % | Значения тестов ниже нормы | % |
| Ат к ТГ | 288 | 74 | 99 | 25 | 2 | 0,5 |
| Ат к ТПО | 349 | 66 | 178 | 34 | 1 | 0,2 |
| СвТ3 | 198 | 87 | 22 | 9,7 | 7 | |
| СвТ4 | 989 | 92 | 42 | 3,92 | 41 | 3,8 |
| ТТГ | 758 | 73 | 202 | 19,5 | 74 | 7,2 |
| Другие уточненные гипотиреозы | Значения тестов в норме | % | Значения тестов выше нормы | % | Значения тестов ниже нормы | % |
| Ат к ТГ | 58 | 63 | 32 | 35 | 2 | 2,2 |
| Ат к ТПО | 35 | 53 | 31 | 47 | — | — |
| СвТ3 | 47 | 94 | 2 | 4 | 1 | 2 |
| СвТ4 | 100 | 90 | 6 | 5,4 | 5 | 4,5 |
| ТТГ | 78 | 64 | 24 | 19,8 | 19 | 15,7 |
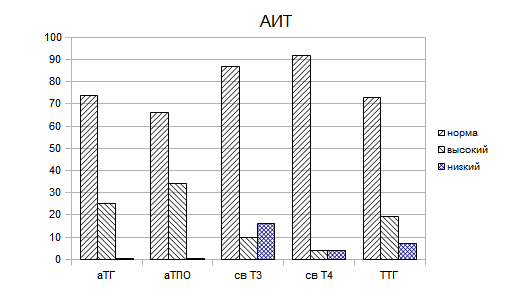
Рассмотрев результаты обследования пациентов, при поставленном диагнозе АИТ, в группе больных с повышенными уровнями тестов, Ат к ТГ и Ат к ТПО процентное отношение составило: 25% и 34% и ТТГ, св.Т4, св.Т3 : 19.5%, 3,92%, 9,7% соответственно. (Таблица 2, Гистограмма 1)
Гистограмма 1. Структура распределения тестов в процентном выражении при АИТ
Гистограмма 2. Структура распределения тестов в процентном выражении при уточненном гипотиреозе
Таким образом мы ещё раз подтвердили преобладание аутоиммунных процессов, лежащих в основе развития гипотиреоза и других заболеваний щитовидной железы.
Исходя из выше приведенных таблиц и гистограмм, можно сделать вывод, что для выявления патологии щитовидной железы одного скрининга недостаточно. Развернутый анализ включающий в себя, кроме, основных тестов (ТТГ и св.Т4) дополнительное исследование антител к тиреоглобулину и тиреопероксидазе позволяет определить функциональное состояние и мониторинг лечения такой патологии, как гипотиреоз.
Литература.
Обращаем Ваше внимание на то, что: лекарственные препараты, медицинские услуги, в том числе методы профилактики, диагностики, лечения и медицинской реабилитации, медицинские изделия, упомянутые на данном сайте – могут иметь противопоказания, проконсультируйтесь со специалистом!