Рожа на ноге
Рожа представляет собой серьезную проблему — этот диагноз говорит о развитии опасного инфекционного воспаления. Кроме видимого эстетического дефекта на нижних, верхних конечностях или на лице, эта патология приводит к значительному ухудшению общего самочувствия и может стать угрозой для жизни. Раньше рожу «лечили» заговорами и народными средствами, но сейчас при появлении на коже характерных красных пятен с четкими контурами пациенты обращаются за помощью к инфекционисту или хирургу.
Что такое рожа
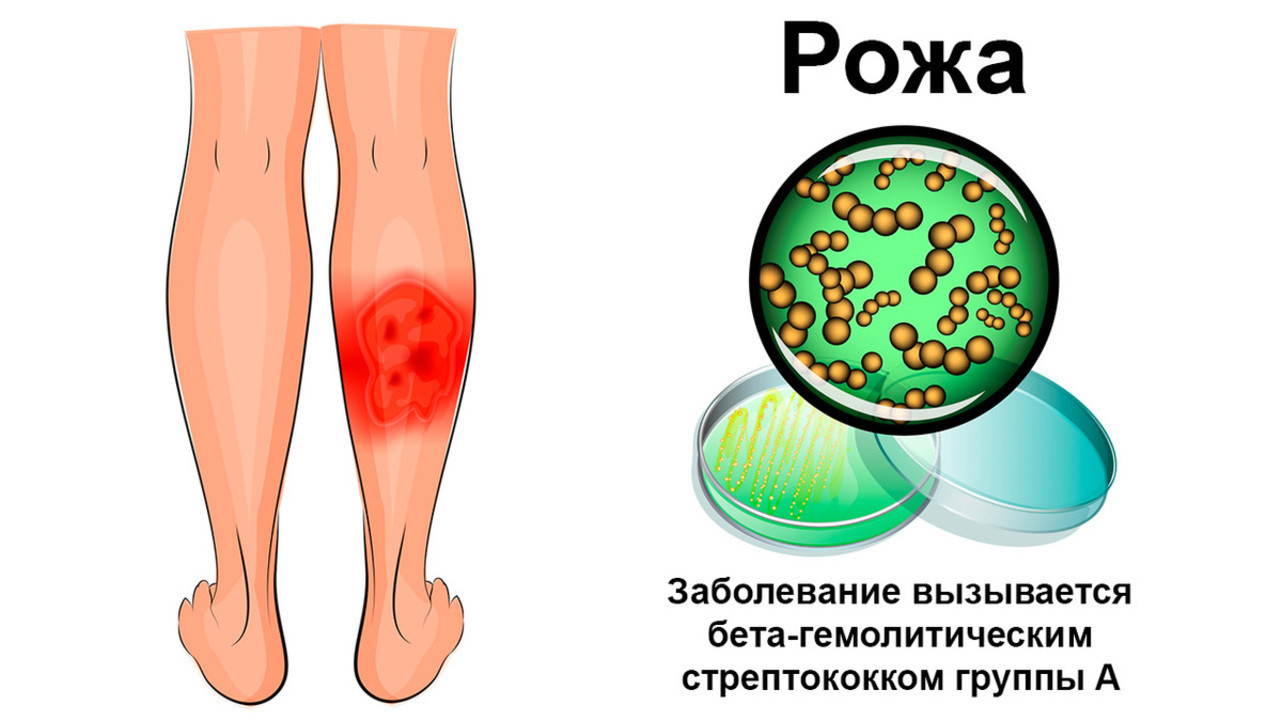
Рожа — это инфекционно-аллергическое заболевание, которое поражает кожу, подкожную клетчатку и поверхностные лимфатические сосуды. Причиной патологии становятся вредоносные бактерии, чаще всего – стрептококки. В структуре инфекционных болезней рожа стоит на четвертом месте, уступая по своей распространенности только острым респираторным и кишечным инфекциям, а также вирусным гепатитам.¹
Заболеванию больше подвержены люди старшей возрастной группы, а у женщин нередко воспаление становится хроническим, с регулярными обострениями. В тяжелых формах патология может серьезно ограничивать жизнедеятельность пациентов. Но главная опасность заболевания – в риске осложнений: флегмона, менингит, гангрена и сепсис.
Причины заболевания
Рожистое воспаление в большинстве случаев вызывают бета-гемолитические стрептококки группы А (рис. 1). Эти микроорганизмы нередко становятся причиной и других заболеваний, например, острого отита, фарингита, тонзиллита, скарлатины, ангины. Вместе с рожистым воспалением их объединяют в общую группу стрептококковых инфекций.
Оговоримся, что носительство стрептококка далеко не всегда означает, что болезнь разовьется, даже если он паразитирует на кожных покровах и слизистых оболочках. Коварство бактерий в том, что здоровые носители наравне с людьми, которые страдают стрептококковыми заболеваниями, становятся источниками рожистой инфекции и заражают других людей.
Чаще всего стрептококки передаются от одного человека к другому воздушно-капельным путем — при кашле, чихании, разговоре.
На кожу инфекция может попасть и при прямом контакте (через грязные руки), а также через поверхности — например, посуду, бытовые предметы, нестерильные инструменты и перевязочный материал. До введения четких санитарно-гигиенических норм в хирургическую практику рожистое воспаление было одним из основных осложнений любых операций. Сейчас вероятность передачи инфекции во время хирургического вмешательства сводится к нулю.
Важно помнить, что воротами для возбудителя могут стать различные микротравмы кожи и слизистых — ссадины, царапины, раны или язвочки. В капилляры кожи бактерии попадают и с током крови из любого очага стрептококковой инфекции, например, из миндалин при тонзиллите. Такой путь распространения называют гематогенным.
Почему рожа часто возникает на ногах?
Чаще всего рожистое воспаление появляется на ногах, и особенно склонны к развитию патологии люди с частыми отеками нижних конечностей.
Значительно увеличивают вероятность развития рожи на ногах:
Среди факторов, которые повышают риск развития рожистого воспаления:
Непосредственно развитию рожи предшествуют:
Заразна ли рожа?
Для развития рожи недостаточно заразиться бета-гемолитическим стрептококком группы А. Кроме этого необходимо наличие еще двух условий:
Риск развития новых случаев рожистого воспаления внутри семьи считается незначительным. Еще большему снижению такого риска способствует грамотное лечение — прием антибактериальных препаратов. ⁵
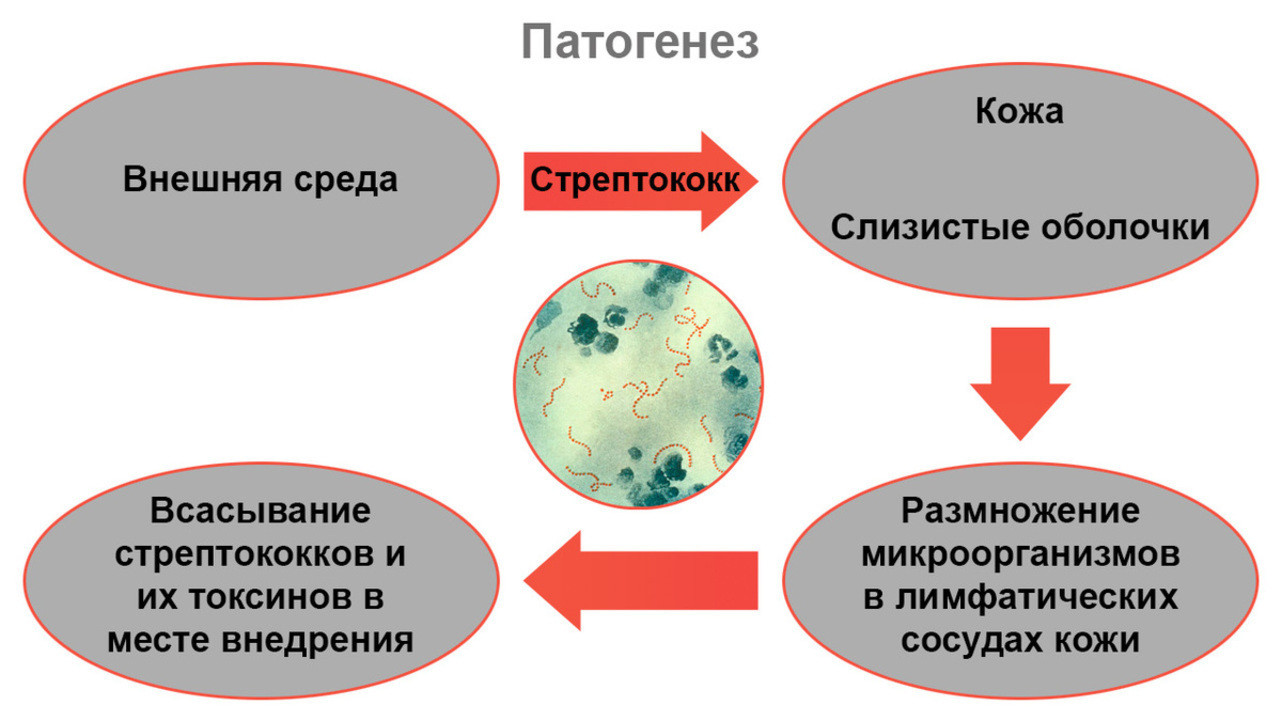
Как развивается болезнь
Рассмотрим подробнее, как именно развивается рожистое воспаление и что при этом происходит с организмом (рис. 2).
На первом этапе, сразу после внедрения в кожу, возбудители начинают активно размножаться в лимфатических капиллярах — мелких сосудах, по которым перемещается тканевая жидкость с продуктами обмена веществ. Это вызывает местную реакцию, появляются характерные изменения на коже в виде покраснения и отека. Также в момент активной жизнедеятельности стрептококков образуются токсичные вещества — они массово поступают в кровоток, вызывая общие симптомы болезни.
Кроме того, при роже у людей со стрептококковой инфекцией и у бессимптомных бактерионосителей формируется повышенная чувствительность к стрептококкам и продуктам их жизнедеятельности — происходит сенсибилизация. В результате иммунная система реагирует на появившееся воспаление сверхсильной реакцией, поэтому патологический процесс носит не только инфекционный, но и аллергический характер. В воспаление активно вовлекаются лимфатические и кровеносные капилляры. Это приводит к образованию венозных тромбов и застою лимфы — лимфостазу.
В 25–35% случаев в коже и ближайших лимфатических узлах формируются очаги хронической стрептококковой инфекции. Они создают предпосылки для перехода рожи в рецидивирующую форму — чередование периодов улучшения и обострения болезни.4 Однако чаще болезнь проходит полностью. При своевременном лечении и хорошем иммунном ответе организм избавляется от стрептококков, а кожные покровы постепенно приходят в норму.
Классификация рожи
Все виды рожистого воспаления разделяют по нескольким признакам (табл. 1):
Классификация помогает правильно поставить диагноз, назначить лечение и дать прогноз заболевания.
Симптомы
С момента попадания возбудителя на кожу до появления первых симптомов проходит от нескольких часов до нескольких суток — этот период называется инкубационным.
Затем заболевание приобретает острое течение. Воздействие токсических продуктов обмена бактерий приводит к развитию интоксикационного синдрома.
У человека внезапно появляется головная и мышечная боль, ломота в суставах, сильный озноб. Температура тела быстро повышается до 39–40 °C. В некоторых случаях наблюдаются тошнота, многократная рвота, судороги, бред. Появление этих симптомов связано с занесением с током крови в головной мозг как самих стрептококков, так и выделяемых ими токсинов.
Спустя несколько часов начинают появляться местные симптомы. Чаще всего происходит развитие рожи на ногах в области голеней (рис. 3). Но патологический процесс может поражать и другие участки тела:
В пораженном участке кожи возникают жжение и болезненные ощущения, зуд, чувство распирания. Это место становится отечным, красным и горячим на ощупь, а во время движения может отмечаться болезненность в ближайших лимфатических узлах — на ногах они располагаются в подколенной ямке и паховой области.
При рожистом воспалении волосистой части головы могут возникать сильные распирающие головные боли.
По мере прогрессирования заболевания выраженность интоксикации нарастает. Сохраняется лихорадка, практически полностью исчезает аппетит, появляются нарушения сна.
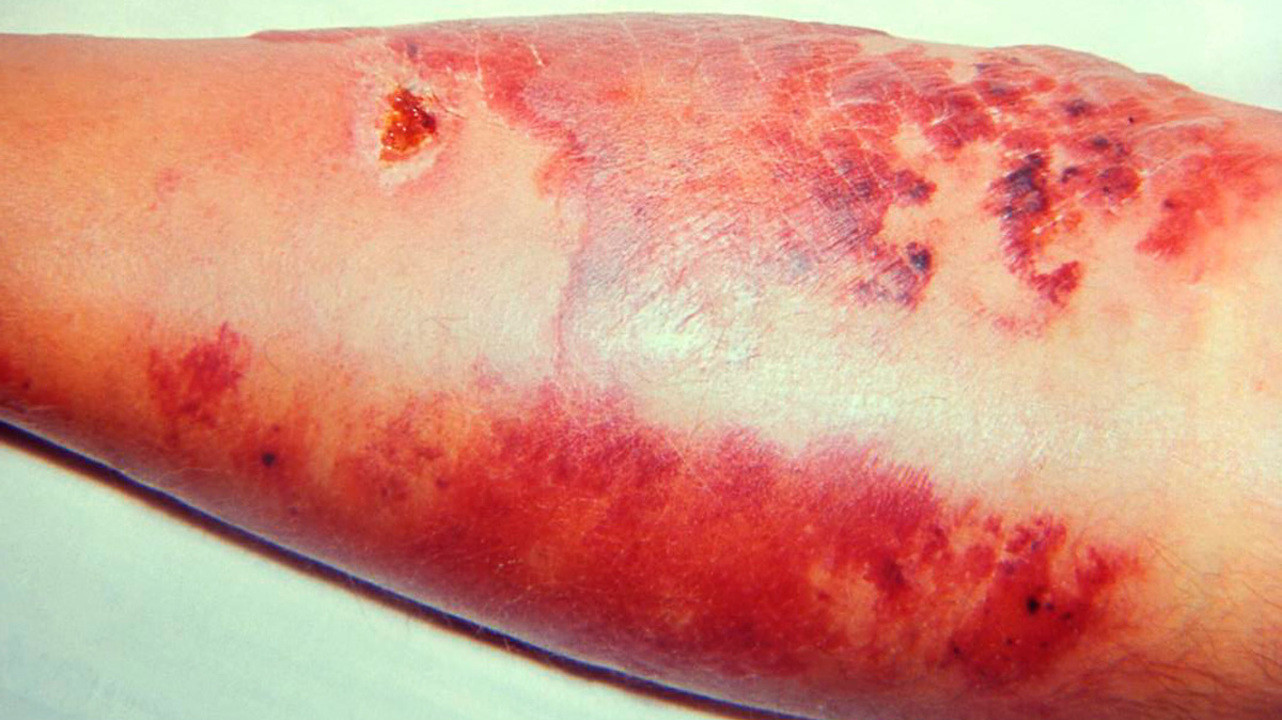
На коже в области поражения хорошо заметна эритема — покраснение, которое при рожистом воспалении приобретает вид пятна ярко-красного цвета с неровными краями, напоминающими «языки пламени» (рис. 4). При значительном застое лимфы цвет этого пятна может меняться на синюшный, а при нарушениях обменных процессов — на бурый. Если на пятно надавить пальцем, покраснение в этом месте исчезнет на несколько секунд.
При поражении кожи лица эритема нередко распространяется на обе щеки и спинку носа, напоминая по своим очертаниям бабочку.
Повышенная температура тела и признаки интоксикации обычно сохраняются от 3 до 10 дней в зависимости от формы заболевания. Затем температура тела постепенно начинает снижаться, аппетит восстанавливается, головные боли проходят, сон нормализуется.
Кожные симптомы заболевания сохраняются дольше — до 15–20 суток. Яркий цвет пятна постепенно бледнеет. Там возникает шелушение в виде мелких чешуек.
На месте воспаления на ноге нередко остается гиперпигментация — изменение нормального цвета кожи на различные тона коричневого. Такие последствия связаны с тем, что в этом месте происходит активизация клеток-меланоцитов, которые начинают с избытком синтезировать красящий пигмент — меланин.
Как понять, что рожа стала хронической?
Полным выздоровлением рожистое воспаление завершается далеко не всегда. Заподозрить формирование хронического очага стрептококковой инфекции с высоким риском возобновления симптомов рожи можно по следующим признакам:
Если эти симптомы сохраняются даже после улучшения общего самочувствия, это может означать переход воспаления в рецидивирующую форму.
О хронической роже говорят в тех случаях, когда повторные поражения возникают в течение двух лет с момента появления первых симптомов. При этом воспаление должно располагаться на одном и том же месте. Клиническая картина при рецидивах выражена менее ярко: интоксикация умеренная, лимфатические узлы не увеличиваются, а эритема отличается более бледным цветом и отсутствием четких границ.
У пожилых при развитии рожи симптомы обычно выражены ярче, чем у людей молодого и среднего возраста. Повышенная температура тела у них сохраняется не менее месяца, а на фоне заметной интоксикации часто обостряются сопутствующие хронические заболевания. При этом воспалительный процесс обычно не затрагивает ближайшие лимфатические узлы.
Осложнения рожистого воспаления
Может ли рожа закончиться ампутацией?
В запущенных случаях рожистое воспаление может привести к гангрене — «отмиранию» тканей конечности. Это происходит в связи с нарушением тока крови и, соответственно, поступлением к тканям кислорода и питания. При этом кожа и подкожная клетчатка приобретают черный оттенок и восстановить их нормальное состояние невозможно. В таких случаях единственным выходом остается ампутация части конечности — только таким радикальным методом можно остановить распространение гангрены и предупредить опасные для жизни осложнения.
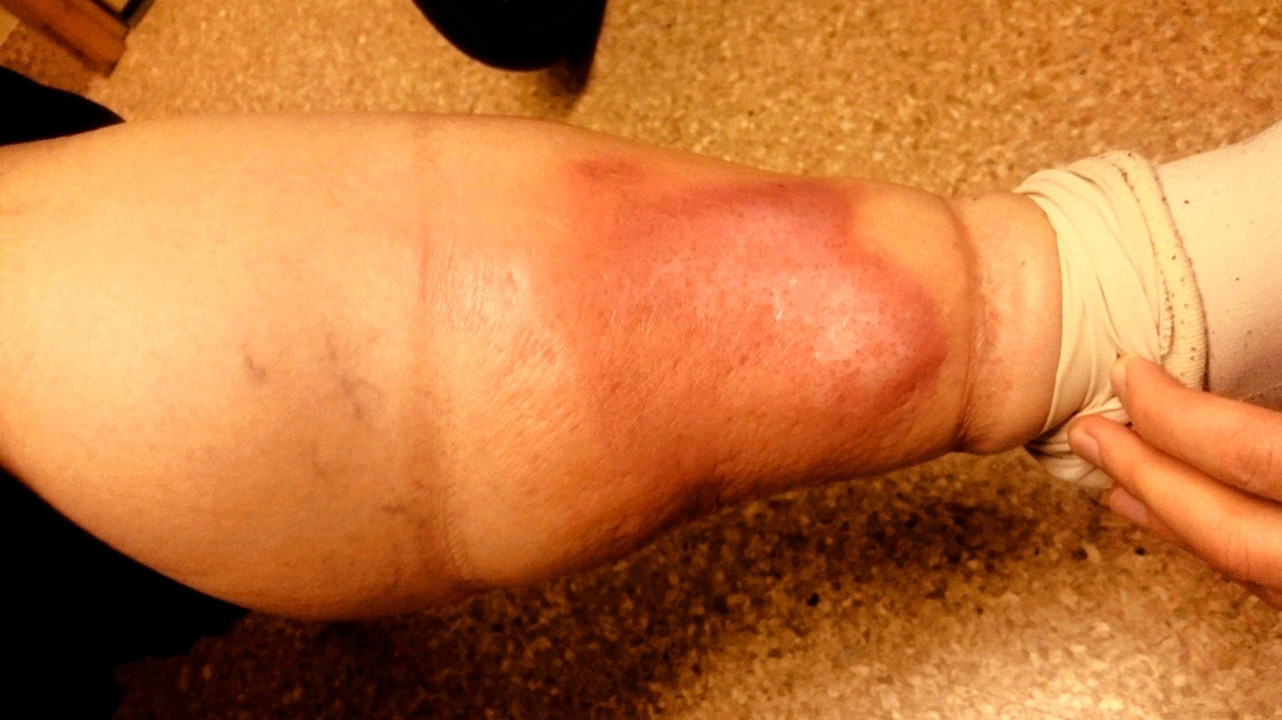
Также в результате рожистого воспаления могут возникать стойкие отеки — они связаны с поражением лимфатических сосудов и нарушением оттока лимфы. Их появление считается первым признаком опасного застоя лимфы — лимфедемы. Повторные случаи рожи на ногах часто становятся причиной фибредемы — вторичной слоновости. При этой патологии происходит значительное увеличение конечности в размерах (рис. 5).
Лечение осложнений рожи часто проводится в стационаре хирургического профиля.
Общие осложнения при рожистом воспалении возникают редко — всего в 0,1-0,5% случаев. 7 Они связаны с проникновением токсинов бактерий в кровеносное русло, которые с током крови разносятся по всему организму и могут вызвать патологии различных органов и систем:
Диагностика рожи
Определение рожистого воспаления обычно не вызывает сложностей — правильно поставить диагноз помогает характерная клиническая картина заболевания. Основные диагностические критерии:
При проведении лабораторной диагностики выявляют признаки, которые характерны для острого бактериального воспаления. В крови увеличивается количество лейкоцитов — лейкоцитоз. Иммунная система пытается справиться с инфекцией и активирует молодые лейкоциты, что приводит к характерным изменениям в лейкоцитарной формуле. Также возрастает и скорость оседания эритроцитов (СОЭ). После устранения воспаления лабораторные показатели возвращаются к нормальным значениям. Если их изменения сохраняются в течение длительного времени, это свидетельствует либо о развитии осложнений рожистого воспаления, либо об обострении сопутствующих хронических заболеваний.
При диагностике рожи практически не прибегают к бактериологическим методам исследования. Это объясняется тем, что выделение бета-гемолитического стрептококка группы А из воспалительного очага наблюдается крайне редко.
Определенную роль в диагностике заболевания и прогнозировании его возможных рецидивов играет выявление в крови антистрептококковых антител, например, антистрептолизина-О. Также для поиска стрептококковых инфекций часто используют метод полимеразной цепной реакции (ПЦР). Он позволяет обнаружить наличие в крови даже небольшого количества генетического материала возбудителя инфекционного процесса.
С чем можно спутать рожу?
Несмотря на яркую клиническую картину рожи, в некоторых случаях поставить диагноз бывает не так просто. Рожистое воспаление требует проведения дифференциальной диагностики с другими заболеваниями:
Всего насчитывают около 50 болезней, которые могут имитировать признаки рожи. Поэтому при необходимости людей с подозрением на рожистое воспаление направляют на консультацию к врачам-аллергологам, инфекционистам, ревматологам и другим смежным специалистам. ⁴
Лечение рожистого воспаления
В соответствии с актуальными клиническими рекомендациями лечение неосложненной рожи проводят в амбулаторных условиях. Госпитализация показана при развитии заболевания у детей раннего возраста и пожилых людей, а также при осложнениях.
Лечение рожи начинают с антибактериальной терапии. Наиболее эффективны против стрептококков антибиотики-пенициллины, цефалоспорины и фторхинолоны. При индивидуальной непереносимости препаратов из этих групп врачи назначают сульфаниламиды, нитрофураны, эритромицин, однако они менее эффективны против возбудителей рожи. Антибиотики используют в средних терапевтических дозах курсом на 7–10 дней. При рецидивирующем рожистом воспалении проводят длительный курс лечения антибиотиком пенициллинового ряда — бициллином. Инъекции препарата выполняют один раз в 21 день на протяжении двух лет.
При частых обострениях показано последовательное применение антибиотиков из двух разных групп. Обычно сначала проводят курс бета-лактонными пенициллинами (ампициллин, оксациллин) или цефалоспоринами, а через 5–7 дней после его окончания назначают линкомицин.
Для уменьшения выраженности интоксикации рекомендуют обильное питье, а в тяжелых ситуациях внутривенно вводят солевые растворы и растворы глюкозы. Улучшить обменные процессы и повысить активность иммунитета помогает витаминотерапия.
Чтобы облегчить симптомы местного воспаления, снять боль и нормализовать температуру тела, назначают нестероидные противовоспалительные средства. Учитывая, что в патогенезе развития рожистого воспаления важную роль играет аллергическая реакция на стрептококки, в комплексную терапию заболевания обязательно включают и антигистаминные (противоаллергические) препараты.
Местное лечение – чем намазать рожу?
Местное лечение проводят только при буллезных формах рожи. Буллы вскрывают при помощи стерильных ножниц, а затем очаг поражения закрывают марлевыми салфетками, которые предварительно смачивают в 0,02% растворе фурацилина. Нежелательно применение антибактериальных мазей с дегтем в составе — они могут вызывать раздражение кожи и тем самым препятствовать скорейшему заживлению кожных дефектов.
В период выздоровления для уменьшения проявлений застоя лимфы и связанной с ним отечности широко применяют аппликации озокерита. С этой же целью на ноги накладывают повязки с теплой нафталановой мазью, а на лицо — аппликации парафина.
В комплексное лечение рожистого воспаления включают и методы физиотерапии. В остром периоде хороший эффект оказывают такие процедуры, как УФ-облучение очага поражения и УВЧ на область ближайших лимфатических узлов. При эритематозно-буллезной и буллезно-геморрагической форме рожи показана низкочастотная лазеротерапия. Но эти методы не заменяют традиционной терапии, поэтому могут быть только дополнительными лечебными мероприятиями.
Прогноз и профилактика
При неосложненном течении и своевременной терапии рожистое воспаление обычно заканчивается выздоровлением. У людей со сниженным иммунитетом, с хроническими заболеваниями, нарушениями лимфообращения кожи и у лиц пожилого возраста возрастает риск развития осложнений рожистого воспаления или перехода его в рецидивирующую форму.
Профилактика заболеваемости рожей основана на соблюдении личной гигиены, тщательной обработке антисептиками любых повреждений кожи, а также своевременном лечении всех очагов хронической стрептококковой инфекции в организме.
Как предупредить рожу?
Чтобы рожа не возникала, следуйте этим правилам:
Заключение
Рожа — серьезное инфекционное заболевание, которое может привести к целому ряду опасных осложнений. Но при своевременной диагностике и адекватной терапии оно в большинстве случаев заканчивается полным выздоровлением. Для профилактики развития рожистого воспаления важно соблюдать личную гигиену и всегда проводить обработку даже самых незначительных на первый взгляд кожных повреждений. Кроме того, следует регулярно выполнять медицинские осмотры, которые помогут своевременно определить хронические очаги стрептококковой инфекции и начать их лечение. При появлении первых признаков болезни необходимо обращаться к врачу. Попытки самолечения в этом случае не только не приведут к выздоровлению, но могут стать причиной перехода болезни в хроническую форму и развития опасных для здоровья осложнений.
Инфекционные болезни: национальное руководство
Инфекционные болезни: национальное руководство. Под ред. Н.Д. Ющука, Ю.Я. Венгерова. М. : ГЭОТАР-Медиа, 2009. — 1040 с.— (Серия «Национальные руководства»)
ISBN978-5-9704-1000-4
Под ред. Н.Д. Ющука, Ю.Я. Венгерова.
М. : ГЭОТАР-Медиа, 2009. — 1040 с.— (Серия «Национальные руководства»)
Национальные руководства — первая в России серия практических руководств по основным медицинским специальностям, включающих всю основную информацию, необходимую врачу для непрерывного последипломного образования. В отличие от большинства других руководств, в национальных руководствах равное внимание уделено профилактике, диагностике, фармакотерапии и немедикаментозным методам лечения.
Национальное руководство «Инфекционные болезни» содержит современную информацию об организации службы инфекционной помощи в России, о методах диагностики и лечения инфекционных болезней. В издании впервые приведены рекомендации по основным клиническим синдромам, подробно освещены наиболее значимые заболевания.
Приложение к руководству на компакт-диске включает дополнительные иллюстрации и фотографии, фармакологический справочник, нормативно-правовые документы, стандарты ведения больных, медицинские калькуляторы.
Вподготовке настоящего издания в качестве авторов-составителей и рецензентов принимали участие ведущие специалисты. Все рекомендации прошли этап независимого рецензирования.
Руководство предназначено для инфекционистов, семейных врачей, врачей общей практики, студентов старших курсов медицинских вузов, интернов, орди- наторов, аспирантов.
Авторы, редакторы и издатели руководства предприняли максимум усилий, чтобы обеспечить точность представленной информации, в том числе дозировок лекарственных средств. Осознавая высокую ответственность, связанную с подготовкой руководства, и учитывая постоянные изменения, происходящие в медицинской науке, мы рекомендуем уточнять дозы лекарственных средств по соответствующим инструкциям. Пациенты не могут использовать эту информацию для диагностики и самолечения.
Права на данное издание принадлежат издательской группе «ГЭОТАР-Медиа». Воспроизведение и распространение в каком бы то ни было виде части или целого издания не могут быть осуществлены без письменного разрешения издательской группы.
ISBN 978-5-9704-1000-4
© Коллектив авторов, 2008
© Издательская группа «ГЭОТАР-Медиа», 2009
Рожа (англ. еrysipelas) — инфекционная болезнь человека, вызываемая β-гемо литическим стрептококком группы А и протекающая в острой (первичной) или хронической (рецидивирующей) форме с выраженными симптомами интоксикации и очагового серозного или серозно-геморрагического воспаления кожи (слизистых оболочек).
Код по МКБ-10
Этиология
Возбудитель — β-гемолитический стрептококк группы А (Streptococcus pyogenes). β-гемолитический стрептококк группы А — факультативный анаэроб, устойчивый к воздействию факторов внешней среды, но чувствительный к нагреванию до 56 °C в течение 30 мин, к воздействию основных дезинфекционных средств и антибиотиков.
Особенности штаммов β-гемолитического стрептококка группы А, вызывающих рожу, в настоящее время изучены не полностью. Предположение о том, что они продуцируют токсины, идентичные скарлатинозному, не подтвердилось: вакцинация эритрогенным токсином не даёт профилактического эффекта, а антитоксическая противоскарлатинозная сыворотка не влияет на развитие рожи.
В последние годы выдвинуто предположение об участии в развитии рожи других микроорганизмов. Например, при буллёзно-геморрагических формах воспаления с обильным выпотом фибрина наряду с β-гемолитическим стрептококком группы А из раневого содержимого выделяют Staphylococcus aureus, β-гемолитические стрептококки групп B, C, G, грамотрицательные бактерии (эшерихии, протей).
Эпидемиология
Рожа — широко распространённое спорадическое заболевание с низкой контагиозностью. Низкая контагиозность рожи связана с улучшением санитарно-гигиенических условий и соблюдением правил антисептики в медицинских учреждениях. Несмотря на то что больных рожей нередко госпитализируют в отделения общего профиля (терапия, хирургия), среди соседей по палате, в семьях больных повторные случаи рожи регистрируют редко. Примерно в 10% случаев отмечена наследственная предрасположенность к заболеванию. Раневую рожу в настоящее время встречают крайне редко. Практически отсутствует рожа новорождённых, для которой характерна высокая летальность.
Источник возбудителя инфекции обнаруживают редко, что связано с широким распространением стрептококков в окружающей среде. Источником возбудителя инфекции при экзогенном пути заражения могут быть больные стрептококковыми инфекциями и здоровые бактерионосители стрептококка. Наряду с основным, контактным механизмом передачи инфекции возможен аэрозольный механизм передачи (воздушно-капельный путь) с первичным инфицированием носоглотки и последующим заносом возбудителя на кожу руками, а также лимфогенным и гематогенным путём.
При первичной роже β-гемолитический стрептококк группы А проникает в кожу или слизистые оболочки через трещины, опрелости, различные микротравмы (экзогенный путь). При роже лица — через трещины в ноздрях или повреждения наружного слухового прохода, при роже нижних конечностей — через трещины в межпальцевых промежутках, на пятках или повреждения в нижней трети голени.
К повреждениям относят незначительные трещины, царапины, точечные уколы и микротравмы.
По данным статистики, в настоящее время заболеваемость рожей в Европейской части России составляет 150–200 на 10 000 населения. В последние годы отмечен подъём заболеваемости рожей в США и ряде стран Европы.
В настоящее время у пациентов в возрасте до 18 лет регистрируют лишь единичные случаи рожи. С 20-летнего возраста заболеваемость возрастает, причём в возрастном интервале от 20 до 30 лет мужчины болеют чаще, чем женщины, что связано с преобладанием первичной рожи и профессиональным фактором. Основная масса больных — лица в возрасте 50 лет и старше (до 60–70% всех случаев). Среди работающих преобладают работники физического труда. Наибольшую заболеваемость отмечают среди слесарей, грузчиков, шофёров, каменщиков, плотников, уборщиц, кухонных рабочих и лиц других профессий, связанных с частой микротравматизацией и загрязнением кожи, а также резкими сменами температуры. Относительно часто болеют домохозяйки и пенсионеры, у которых обычно наблюдают рецидивирующие формы заболевания. Подъём заболеваемости отмечают в летне-осенний период.
Постинфекционный иммунитет непрочный. Почти у трети больных возникает повторное заболевание или рецидивирует форма болезни, обусловленная аутоинфекцией, реинфекцией или суперинфекцией штаммами β-гемолитического стрептококка группы А, которые содержат другие варианты М-протеина.
Специфической профилактики рожи не разработано. Неспецифические меры связаны с соблюдением правил асептики и антисептики в лечебных учреждениях, с соблюдением личной гигиены.
Патогенез
Рожа возникает на фоне предрасположенности, которая имеет, вероятно, врождённый характер и представляет собой один из вариантов генетически детерминированной реакции ГЗТ. Чаще рожей болеют люди с группой крови III(B). Очевидно, генетическая предрасположенность к роже обнаруживает себя лишь в пожилом возрасте (чаще у женщин), на фоне повторной сенсибилизации к β-гемолитическому стрептококку группы А и его клеточным и внеклеточным продуктам (факторам вирулентности) при определённых патологических состояниях, в том числе связанных с инволюционными процессами.
При первичной и повторной роже основной путь заражения — экзогенный. При рецидивирующей роже возбудитель распространяется лимфогенно или гематогенно из очагов стрептококковой инфекции в организме. При частых рецидивах рожи в коже и регионарных лимфатических узлах возникает очаг хронической инфекции (L-формы β-гемолитического стрептококка группы А). Под влиянием различных провоцирующих факторов (переохлаждение, перегревание, травмы, эмоциональные стрессы) происходит реверсия L-форм в бактериальные формы стрептококка, которые вызывают рецидивы заболевания. При редких и поздних рецидивах рожи возможны реинфекция и суперинфекция новыми штаммами β-гемолитического стрептококка группы А (М-типы).
К провоцирующим факторам, способствующим развитию заболевания, относят нарушения целостности кожных покровов (ссадины, царапины, расчёсы, уколы, потёртости, трещины и др.), ушибы, резкую смену температуры (переохлаждение, перегревание), инсоляцию, эмоциональные стрессы.
Предрасполагающими факторами считают:
фоновые (сопутствующие) заболевания: микозы стоп, сахарный диабет, ожирение, хроническую венозную недостаточность (варикозная болезнь вен), хроническую (приобретённая или врождённая) недостаточность лимфатических сосудов (лимфостаз), экзему и др.;
наличие очагов хронической стрептококковой инфекции: тонзиллит, отит, синусит, кариес, пародонтоз, остеомиелит, тромбофлебит, трофические язвы (чаще при роже нижних конечностей);
профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
хронические соматические заболевания, вследствие которых снижается противоинфекционный иммунитет (чаще в пожилом возрасте).
Таким образом, первый этап патологического процесса — внедрение β-гемо литического стрептококка группы А в участок кожи при её повреждении (первичная рожа) или инфицировании из очага дремлющей инфекции (рецидивирующая форма рожи) с развитием рожистого воспаления. Эндогенно инфекция может распространяться непосредственно из очага самостоятельного заболевания стрептококковой этиологии. Размножение и накопление возбудителя в лимфатических капиллярах дермы соответствует инкубационному периоду заболевания.
Следующий этап — развитие токсинемии, вызывающей интоксикацию (характерно острое начало болезни с повышения температуры и озноба).
В дальнейшем формируется местный очаг инфекционно-аллергического воспаления кожи с участием иммунных комплексов (формирование периваскулярно расположенных иммунных комплексов, содержащих С3-фракцию комплемента), нарушается капиллярное лимфо- и кровообращение в коже с формированием лимфостаза, образованием геморрагий и пузырей с серозным и геморрагическим содержимым.
В завершающей стадии процесса происходит элиминация бактериальных форм β-гемолитического стрептококка с помощью фагоцитоза, образуются иммунные комплексы, и больной выздоравливает.
Кроме того, возможно формирование очагов хронической стрептококковой инфекции в коже и регионарных лимфатических узлах с наличием бактериальных и L-форм стрептококка, что становится причиной хронического течения рожи у части больных.
Важными особенностями патогенеза часто рецидивирующей рожи считают образование стойкого очага стрептококковой инфекции в организме больного (L-формы); изменение клеточного и гуморального иммунитета; высокий уровень аллергизации (гиперчувствительность IV типа) к β-гемолитическому стрептококку группы А и его клеточным и внеклеточным продуктам.
Необходимо подчеркнуть, что болезнь возникает лишь у лиц, имеющих к ней врождённую или приобретённую предрасположенность. Инфекционно-аллергический или иммунокомплексный механизм воспаления при роже определяет его серозный или серозно-геморрагический характер. Присоединение гнойного воспаления свидетельствует об осложнённом течении болезни.
При роже (особенно при геморрагических формах) важное патогенетическое значение приобретает активация различных звеньев гемостаза (сосудисто-тромбоцитарного, прокоагулянтного, фибринолиза) и калликреин-кининовой системы. Развитие внутрисосудистого свёртывания крови наряду с повреждающим действием имеет важное протективное значение: очаг воспаления отграничивается фибриновым барьером, препятствующим дальнейшему распространению инфекции.
При микроскопии местного очага рожистого воспаления отмечают серозное или серозно-геморрагическое воспаление (отёк; мелкоклеточная инфильтрация дермы, более выраженная вокруг капилляров). Экссудат содержит большое количество стрептококков, лимфоцитов, моноцитов и эритроцитов (при геморрагических формах). Морфологическим изменениям свойственна картина микрокапиллярного артериита, флебита и лимфангита.
При эритематозно-буллёзной и буллёзно-геморрагической формах воспаления происходит отслойка эпидермиса с образованием пузырей. При геморрагических формах рожи в местном очаге отмечают тромбоз мелких кровеносных сосудов, диапедез эритроцитов в межклеточное пространство, обильное отложение фибрина.
В периоде реконвалесценции при неосложнённом течении рожи отмечают крупно- или мелкопластинчатое шелушение кожи в области очага местного воспаления. При рецидивирующем течении рожи в дерме постепенно происходит разрастание соединительной ткани — в результате нарушается лимфоотток и развивается стойкий лимфостаз.
Клиническая картина
Инкубационный период при экзогенном заражении длится от нескольких часов до 3–5 дней. У подавляющего большинства больных отмечают острое начало заболевания.
Симптомы интоксикации в начальном периоде возникают раньше местных проявлений на несколько часов — 1–2 сут, что особенно характерно для рожи, локализующейся на нижних конечностях. Возникают головная боль, общая слабость, озноб, миалгия, тошнота и рвота (25–30% больных). Уже в первые часы болезни пациенты отмечают повышение температуры до 38–40 °С. На участках кожи, где впоследствии возникнут локальные поражения, некоторые больные ощущают парестезии, чувство распирания или жжения, болезненность. Нередко возникает болезненность при пальпации увеличенных регионарных лимфатических узлов.
Разгар заболевания наступает через несколько часов — 1–2 сут после появления первых признаков. При этом общетоксические проявления и лихорадка достигают своего максимума; возникают характерные местные симптомы рожи. Чаще всего воспалительный процесс локализуется на нижних конечностях (60–70%), лице (20–30%) и верхних конечностях (4–7% больных), редко — лишь на туловище, в области молочной железы, промежности, наружных половых органов. При свое временно начатом лечении и неосложнённом течении заболевания продолжительность лихорадки составляет не более 5 сут. У 10–15% больных её длительность превышает 7 сут, что свидетельствует о генерализации процесса и неэффективности этиотропной терапии. Самый длительный лихорадочный период наблюдают при буллёзно-геморрагической роже. У 70% больных рожей обнаруживают регионарный лимфаденит (при всех формах болезни).
Температура нормализуется и интоксикация исчезает раньше, чем происходит регресс местных симптомов. Локальные признаки заболевания наблюдают до 5–8-го дня, при геморрагических формах — до 12–18-го дня и более. К остаточным явлениям рожи, сохраняющимся на протяжении нескольких недель или месяцев, относят пастозность и пигментацию кожи, застойную гиперемию на месте угасшей эритемы, плотные сухие корки на месте булл, отёчный синдром.
О неблагоприятном прогнозе и вероятности раннего рецидива свидетельствуют длительное увеличение и болезненность лимфатических узлов; инфильтративные изменения кожи в области угасшего очага воспаления; продолжительный субфебрилитет; длительное сохранение лимфостаза, который следует рассматривать как раннюю стадию вторичной слоновости. Гиперпигментация кожи нижних конечностей у больных, перенёсших буллёзно-геморрагическую рожу, может сохраняться всю жизнь.
Клиническая классификация рожи (Черкасов В.Л., 1986)
По характеру местных проявлений:
По степени тяжести:
По кратности течения:
повторная (при повторении заболевания через два года; иной локализации процесса);
рецидивирующая (при наличии не менее трёх рецидивов рожи в год целесообразно определение «часто рецидивирующая рожа»).
По распространённости местных проявлений:
метастатическая с возникновением отдалённых друг от друга очагов воспаления.
местные (абсцесс, флегмона, некроз, флебит, периаденит и др.);
общие (сепсис, ИТШ, тромбоэмболия лёгочной артерии и др.).
стойкий лимфостаз (лимфатический отёк, лимфедема);
вторичная слоновость (фибредема).
Эритематозная рожа может быть самостоятельной клинической формой или начальной стадией других форм рожи. На коже появляется небольшое красное или розовое пятно, которое через несколько часов превращается в характерную рожистую эритему. Эритема — чётко отграниченный участок гиперемированной кожи с неровными границами в виде зубцов, языков. Кожа в области эритемы напряженная, отёчная, горячая на ощупь, она инфильтрирована, умеренно болезненна при пальпации (больше по периферии эритемы). В ряде случаев можно обнаружить «периферический валик» — инфильтрированные и возвышающиеся края эритемы. Характерны увеличение, болезненность бедренно-паховых лимфатических узлов и гиперемия кожи над ними («розовое облачко»).
Эритематозно-буллёзная рожа возникает через несколько часов — 2–5 сут на фоне рожистой эритемы. Развитие пузырей вызвано повышенной экссудацией в очаге воспаления и отслойкой эпидермиса от дермы, скопившейся жидкостью. При повреждении поверхности пузырей или их самопроизвольном разрыве из них истекает экссудат; на месте пузырей появляются эрозии; если пузыри остаются целыми, они постепенно ссыхаются с образованием жёлтых или коричневых корок.
Эритематозно-геморрагическая рожа возникает на фоне эритематозной рожи через 1–3 дня после начала заболевания: отмечают кровоизлияния различных размеров — от небольших петехий до обширных сливных экхимозов.
Буллёзно-геморрагическая рожа развивается из эритематозно-буллёзной или эритематозно-геморрагической формы в результате глубокого повреждения капилляров и кровеносных сосудов сетчатого и сосочкого слоёв дермы. Происходят обширные кровоизлияния в кожу в области эритемы. Буллёзные элементы заполнены геморрагическим и фибринозно-геморрагическим экссудатом. Они могут быть разных размеров; имеют тёмную окраску с просвечивающими жёлтыми включениями фибрина. Пузыри содержат преимущественно фибринозный экссудат. Возможно возникновение обширных, плотных при пальпации уплощённых пузырей вследствие значительного отложения в них фибрина. При активной репарации у больных на месте пузырей быстро образуются бурые корки. В остальных случаях можно наблюдать разрыв, отторжение покрышек пузырей вместе со сгустками фибринозно-геморрагического содержимого и обнажение эрозированной поверхности. У большинства больных она постепенно эпителизируется. При значительных кровоизлияниях в дно пузыря и толщу кожи возможен некроз (иногда сприсоединением вторичной инфекции, образованием язв).
В последнее время чаще регистрируют геморрагические формы болезни: эритематозно-геморрагическую и буллёзно-геморрагическую.
Критериями тяжести рожи считают выраженность интоксикации и распространённость местного процесса. К лёгкой (I) форме относят случаи с незначительной интоксикацией, субфебрильной температурой, локализованным (чаще эритематозным) местным процессом.
Среднетяжёлой (II) форме свойственна выраженная интоксикация. Больные жалуются на общую слабость, головную боль, озноб, мышечные боли, иногда — на тошноту, рвоту, повышение температуры до 38–40 °С. При обследовании обнаруживают тахикардию; почти у половины больных — гипотензию. Местный процесс может иметь как локализованный, так и распространённый (захватывает две анатомические области и более) характер.
К тяжёлой (III) форме относят случаи с сильной интоксикацией: с интенсивной головной болью, повторной рвотой, гипертермией (свыше 40 °С), затемнением сознания (иногда), менингеальными симптомами, судорогами. Обнаруживают значительную тахикардию, гипотензию; у лиц пожилого и старческого возраста при поздно начатом лечении возможно развитие острой сердечно-сосудистой недостаточности. К тяжёлой форме также относят распространённую буллёзно-геморрагическую рожу с обширными пузырями при отсутствии резко выраженной интоксикации и гипертермии.
При различной локализации болезни её течение и прогноз имеют свои особенности. Нижние конечности — самая распространённая локализация рожи (60–75%). Характерны формы болезни с развитием обширных геморрагий, больших пузырей и последующим образованием эрозий, других дефектов кожи. Для данной локализации наиболее типичны поражения лимфатической системы в виде лимфангитов, периаденитов; хронически рецидивирующее течение.
Рожу лица (20–30%) обычно наблюдают при первичной и повторной форме болезни. При ней относительно редко отмечают рецидивирующее течение. Своевременно начатое лечение облегчает течение болезни. Нередко возникновению рожи лица предшествуют ангина, ОРЗ, обострение хронического синусита, отита, кариес.
Рожа верхних конечностей (5–7%), как правило, бывает на фоне послеоперационного лимфостаза (слоновости) у женщин, оперированных по поводу опухоли молочной железы.
Одна из основных особенностей рожи как стрептококковой инфекции — тенденция к хронически рецидивирующему течению (25–35% случаев). Различают рецидивы поздние (спустя год и более после предыдущего заболевания с той же локализацией местного воспалительного процесса) и сезонные (ежегодные на протяжении многих лет, чаще всего в летне-осенний период). Поздние и сезонные рецидивы (результат реинфекции) по клиническому течению похожи на типичную первичную рожу, но развиваются обычно на фоне стойкого лимфостаза и других последствий предыдущих заболеваний.
Ранние и частые (три и более за год) рецидивы считают обострениями хронически протекающего заболевания. Более чем у 90% больных часто рецидивирующая рожа протекает на фоне различных сопутствующих заболеваний в сочетании с нарушениями трофики кожи, снижением её барьерных функций, местным иммунодефицитом.
У 5–10% больных наблюдают местные осложнения: абсцессы, флегмоны, некроз кожи, пустулизацию булл, флебит, тромбофлебит, лимфангит, периаденит. Наиболее часто подобные осложнения возникают у больных с буллёзно-геморрагической рожей. При тромбофлебите поражаются подкожные и глубокие вены голени. Лечение таких осложнений проводят в отделениях гнойной хирургии.
К общим осложнениям (0,1–0,5% больных) относят сепсис, ИТШ, острую сердечно-сосудистую недостаточность, тромбоэмболию лёгочной артерии и др. Летальность при роже составляет 0,1–0,5%.
К последствиям рожи относят стойкий лимфостаз (лимфедему) и собственно вторичную слоновость (фибредему). Стойкий лимфостаз и слоновость в большинстве случаев появляются на фоне функциональной недостаточности лимфообращения кожи (врождённой, посттравматической и другой). Возникающая на этом фоне рецидивирующая рожа значительно усиливает нарушения лимфообращения (иногда субклинические), приводя к осложнениям.
Успешное противорецидивное лечение рожи (включая повторные курсы физиотерапии) значительно уменьшает лимфатический отёк. При уже сформировавшейся вторичной слоновости (фибредема) эффективно лишь хирургическое лечение.
Диагностика
Диагноз рожи основан на характерной клинической картине:
острое начало с выраженными симптомами интоксикации;
преимущественная локализация местного воспалительного процесса на нижних конечностях и лице;
развитие типичных местных проявлений с характерной эритемой, возможным местным геморрагическим синдромом;
развитие регионарного лимфаденита;
отсутствие выраженных болей в очаге воспаления в покое.
У 40–60% больных в периферической крови отмечают умеренно выраженный нейтрофильный лейкоцитоз (до 10–12×10 9 /л). У отдельных пациентов с тяжёлым течением рожи наблюдают гиперлейкоцитоз, токсическую зернистость нейтрофилов. Умеренное повышение СОЭ (до 20–25 мм/ч) регистрируют у 50–60% больных с первичной рожей.
Вследствие редкого выделения β-гемолитического стрептококка из крови больных и очага воспаления проводить обычные бактериологические исследования нецелесообразно. Определённое диагностическое значение имеют повышение титров антистрептолизина О и других противострептококковых антител, бактериальные антигены в крови, слюне больных, отделяемом из буллёзных элементов (РЛА, РКА, ИФА), что особенно важно при прогнозировании рецидивов у реконвалесцентов.
Дифференциальная диагностика
Дифференциальную диагностику при роже проводят более чем с 50 хирургическими, кожными, инфекционными и внутренними заболеваниями. В первую очередь необходимо исключить абсцесс, флегмону, нагноение гематомы, тромбофлебит (флебит), дерматит, экзему, опоясывающий лишай, эризипелоид, сибирскую язву, узловатую эритему (табл. 17-35).
| Нозологическая форма | Общие симптомы | Дифференциальные симптомы |
|---|---|---|